Преэклампсия тяжелой степени продолжает оставаться уравнением со множеством неизвестных. Частота этого осложнения значительна во всем мире, включая и Кыргызскую республику. В условиях не окончательно определенной причины осложнения, множества взглядов на его патогенез и классификацию, а также отсутствие единого подхода к критериям диагностики трудно однозначно доказать целесообразность какого-то метода родоразрешения. Одни авторы придерживаются мнения, что самостоятельные роды являются фактором, усугубляющим течение преэклампсии [1] и вызывающим срыв адаптационных возможностей плода [2], а другие – что возможность самостоятельных родов следует рассматривать даже у женщин с тяжелой формой преэклампсии [3, 4]. Безусловно, любые роды могут закончиться кесаревым сечением. Факторы риска кесарева сечения у женщин с гипертензией почти не изучены [5], несмотря на рекомендации их проведения.
Цель исследования: определить частоту и факторы риска кесарева сечения у женщин в доношенном сроке беременности с преэклампсией тяжелой степени.
Материалы и методы исследования
В исследовании приняли участие 343 беременные женщины жительницы Кыргызской республики, у которых была предпринята попытка вагинальных родов в медицинских учреждениях третичного уровня в 2016–2017 гг.
Критерии включения: Женщины в сроках от 37 полных недель до 41 недели + 6 дней с одним плодом в головном предлежании, у которых было диагностировано повышение уровня ДАД ≥ 110 мм рт.ст. и 1+ по тест-полоске/или значительная протеинурия (>0,3 г/24 ч) без жизнеугрожающих клинико-лабораторных симптомов.
Критерии исключения: Женщины, у которых имелись показания к экстренному или плановому оперативному родоразрешению без возможности попытки вагинальных родов.
Беременным предоставлялось исчерпывающее разъяснение их состояния с описанием рисков и благоприятных исходов в случае оперативного или вагинального путей родоразрешения. Беременные, соответствующие критериям включения, подписывали информированное согласие на попытку вагинальных родов.
Методы статистического анализа данных: Для выявления факторных признаков был использован метод построения и анализа логистических моделей регрессии. При построении моделей результирующий признак Y = 0 в случае самостоятельных родов (271 случай), Y = 1 в случае кесарева сечения (72 случая). Анализ проведен для 20 переменных: возраст, место жительства, метод индукции родов, наличие дородового наблюдения, группа крови по системе АВО, острые респираторные вирусные инфекции во время настоящей беременности, заболевания почек (пиелонефрит), заболевания печени, заболевания органов дыхания, анемия легкой и средней степени, хронические воспалительные заболевания матки, эрозия и эктропион шейки матки, гинекологические операции в анамнезе, нарушения менструального цикла, паритет, исход предыдущих беременностей, вес ребенка, степень «зрелости» шейки матки по шкале Бишоп, дородовое излитие вод (длительность безводного периода менее 18 ч), хориоамнионит.
Результаты исследования и их обсуждение
Из 343 беременных с преэклампсией тяжелой степени, попытавшихся родить через естественные родовые пути, в 79,0 % (n = 271) случаев попытка вагинальных родов закончилась успешно, а в 21,0 % случае (n = 72) в процессе родов возникли показания к экстренному оперативному родоразрешению. Результаты исследования свидетельствуют о достаточно высокой частоте успешных попыток родов через естественные родовые пути при преэклампсии тяжелой степени. В литературе имеются сведения о риске кесарева сечения при использовании мизопростола у первородящих 22 %, а у повторнородящих – 6 % [31, 35]. По результатам недавно проведенных исследований, факторы, способствующие вагинальным родам, возможно одинаковы у женщин с гипертензивными нарушениями беременности и без них [5]. Литературных данных по этому вопросу крайне мало.
Медианное значение среднего возраста женщин, вошедших в исследование, составило 27 лет (23 года – 34 года) [16 лет; 46 лет]. 56,0 % женщин проживали в столице и ее пригородах и 44,0 % – в отдаленных регионах республики. У 45,2 % (n = 155) роды начались спонтанно, у 22,8 % (n = 78) после индукции интрацервикальным введением динопростона и у 32,0 % (n = 110) для индукции родов был применен перорально мизопростол. На дородовом учете состояло всего 60,3 % беременных (n = 207). Группу крови 0(I) по системе АВО имели 33,8 % женщин (n = 116), А(II) – 26,0 % (n = 89), В(III) – 33,2 % (n = 114) и АВ (IV) – 7,0 % (n = 24). Самыми частыми осложнениями во время данной беременности были острые респираторные вирусные инфекции в 49,0 % случаев (n = 167). Из заболеваний почек беременные отметили лишь хронический пиелонефрит в 16,0 % (n = 55). Заболевания печени были отмечены у 2,3 % (n = 8), органов дыхания – 4,1 % (n = 14). Анемия легкой и средней степени была диагностирована у 87,5 % беременных (n = 300). Из гинекологических заболеваний хронические воспалительные заболевания матки отметили 2,9 % (n = 10), эрозии и эктропион шейки матки – 9,0 % (n = 31), гинекологические операции в анамнезе – 5,5 % (n = 19), нарушения менструального цикла – 2,9 % (n = 10), первые роды – 51,3 % (n = 176), повторные роды – 48,7 % (n = 167), аборты в анамнезе – 2,3 % (n = 8), самопроизвольные выкидыши – 4,9 % (n = 17). Преждевременное излитие околоплодных вод отметили 5,5 % (n = 19) и хориоамнионит был диагностирован у 1,7 % (n = 6) женщин. Медианное значение средней массы родившихся детей составил 3200 г (QI = 2990; QIII = 3574).
На первом этапе проведения анализа риска был использован метод построения однофакторных моделей регрессии – анализ проводился для каждого фактора риска отдельно (табл. 1).
Выявлена связь риска необходимости проведения кесарева сечения при родоразрешении с индукцией родов. Таким образом, индуцированные простагландинами роды являются фактором, увеличивающим риск кесарева сечения. Кроме того, установлено повышение (p = 0,03) риска кесарева сечения у пациенток с индуцированными мизопростолом родами ОШ = 2,2 (95 % ДИ 1,1–4,5) и еще большее повышение (p < 0,001) этого риска у пациенток, роды которых были индуцированы динопростоном ОШ = 7,2 (95 % ДИ 3,6–14,5) по сравнению с пациентками со спонтанной родовой деятельностью.
Таблица 1
Коэффициенты однофакторных моделей логистической регрессии прогнозирования риска необходимости проведения кесарева сечения при попытке вагинального родоразрешения
|
Факторный признак |
Значение коэффициента модели, b ± m |
Уровень значимости отличия коэффициента модели от 0, p |
Показатель отношения шансов, ОШ (95 % ДИ) |
|
|
Метод индукции |
Спонтанная родовая деятельность |
Референтный |
||
|
Динопростон интрацервикально |
1,98 ± 0,35 |
<0,001 |
7,2 (3,6–14,5) |
|
|
Мизопростол per os |
0,79 ± 0,36 |
0,03 |
2,2 (1,1–4,5) |
|
|
Место жительства |
г. Бишкек |
Референтный |
||
|
Чуйская область |
0,04 ± 0,35 |
0,91 |
– |
|
|
Дж.-Абадская область |
0,02 ± 0,45 |
0,96 |
– |
|
|
Таласская область |
0,10 ± 0,84 |
0,91 |
– |
|
|
И.-Кульская область |
–0,07 ± 0,49 |
0,88 |
– |
|
|
Баткенская область |
0,25 ± 0,85 |
0,77 |
– |
|
|
Нарынская область |
–0,19 ± 0,44 |
0,67 |
– |
|
|
Возраст |
–0,021 ± 0,021 |
0,32 |
– |
|
|
Состояла на учете в женской консультации |
–0,61 ± 0,27 |
0,03 |
0,54 (0,32–0,93) |
|
|
Группа крови |
I |
Референтный |
||
|
II |
–0,25 ± 0,35 |
0,47 |
– |
|
|
III |
–0,01 ± 0,32 |
0,98 |
– |
|
|
IV |
–0,58 ± 0,66 |
0,38 |
– |
|
|
Острые респираторные вирусные инфекции во время настоящей беременности |
0,65 ± 0,28 |
0,02 |
1,9 (1,1–3,3) |
|
|
Заболевания почек (пиелонефрит) |
0,90 ± 0,32 |
0,006 |
2,5 (1,3–4,6) |
|
|
Заболевания печени |
–0,60 ± 1,07 |
0,58 |
– |
|
|
Заболевания органов дыхания |
0,81 ± 0,57 |
0,16 |
– |
|
|
Анемия |
Нет |
Референтный |
||
|
Легкой степени |
0,08 ± 0,42 |
0,85 |
– |
|
|
Средней степени |
0,41 ± 0,53 |
0,44 |
– |
|
|
Воспалительные заболевания матки |
–0,03 ± 0,80 |
0,97 |
– |
|
|
Заболевания шейки матки |
–0,59 ± 0,55 |
0,28 |
– |
|
|
Гинекологические операции в анамнезе |
0,35 ± 0,54 |
0,51 |
– |
|
|
Нарушения менструального цикла |
0,99 ± 0,66 |
0,13 |
– |
|
|
Количество родов в анамнезе |
–0,05 ± 0,10 |
0,62 |
– |
|
|
Исход предыдущих беременностей |
Роды |
Референтный |
||
|
2 и более м/а в анамнезе |
–0,59 ± 1,08 |
0,59 |
– |
|
|
2 и более выкидышей в анамнезе |
0,16 ± 0,67 |
0,82 |
– |
|
|
Вес ребенка |
–0,04 ± 0,30 |
0,91 |
– |
|
|
Степень «зрелости» шейки матки по шкале Бишоп |
0,32 ± 0,38 |
0,39 |
– |
|
|
Хориоамнионит |
0,68 ± 0,88 |
0,44 |
– |
|
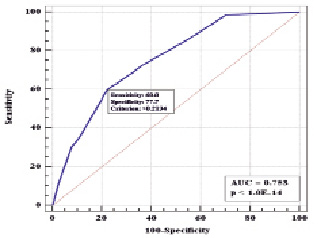
ROC-кривая трехфакторной модели прогнозирования риска необходимости проведения кесарева сечения при родоразрешении
Не выявлено связи риска необходимости проведения кесарева сечения при родоразрешении с местом постоянного проживания женщин исследуемых групп (p > 0,05), группой крови (p > 0,05), их возрастом (p = 0,32) и наличием или отсутствием родов в анамнезе (p = 0,62). По поводу этих факторов существуют разные мнения. Одни авторы возраст рожениц старше 35 лет и первые роды [6, 7] относят к факторам риска, а другие как раз свидетельствуют об отсутствии связи возраста и наличия родов в анамнезе с риском оперативных родов [8].
Выявлена связь (p = 0,03) риска необходимости проведения кесарева сечения при родоразрешении с отсутствием дородового наблюдения беременных. Так, для пациенток, состоявших на учете в женской консультации, риск кесарева сечения ниже, ОШ = 0,54 (95 % ДИ 0,32–0,93) по сравнению с пациентками, не состоявшими на учете в женской консультации. Выявлено повышение (p = 0,02) риска кесарева сечения при наличии у беременной вирусной инфекции во время настоящей беременности, ОШ = 1,9 (95 % ДИ 1,1–3,3) по сравнению с пациентками без вирусных инфекций. Выявлено повышение (p = 0,006) риска кесарева сечения при наличии у рожениц хронического пиелонефрита, ОШ = 2,5 (95 % ДИ 1,3–4,6) по сравнению с пациентками без заболевания почек.
Не выявлено связи риска необходимости проведения кесарева сечения при попытке вагинальных родов с наличием у роженицы заболевания печени (p = 0,58), органов дыхания (p = 0,16) и даже анемии (p > 0,05). Не выявлено связи риска необходимости проведения кесарева сечения при родоразрешении с наличием у роженицы воспалительных заболеваний матки (p = 0,97), эрозий и эктопий шейки матки (p = 0,28), нарушений менструального цикла (p = 0,13), артифициальных абортов, самопроизвольных выкидышей (p > 0,05), гинекологических операций в анамнезе (p = 0,51) и хориоамнионита (p = 0,44). Не выявлено связи риска необходимости проведения кесарева сечения при родоразрешении с весом ребенка (p = 0,91). В литературе также имеются подтверждения отсутствия связи веса ребенка и риска кесарева сечения [8, 9]. Не выявлено связи риска необходимости проведения кесарева сечения при родоразрешении со степенью зрелости шейки по шкале Бишоп (p = 0,39). По этому поводу нами обнаружено достаточно интересное исследование, в котором отмечено, что фактором успешных вагинальных родов у женщин с гипертензией является «незрелая» шейка матки (≥4 балла по шкале Бишоп) [5]. Имеются исследования, также не обнаружившие связь между степенью «зрелости» шейки матки кесаревым сечением [8]. Таким образом, в результате первого этапа анализа выявлены четыре признака, увеличивающие риск проведения оперативного родоразрешения после попытки вагинальных родов – индукция родов простагландинами, отсутствие дородового наблюдения, острые респираторные вирусные инфекции во время беременности и хронический пиелонефрит в анамнезе.
На втором этапе анализа был использован метод построения многофакторных логистических моделей регрессии. Для отбора совокупности признаков, связанных с риском необходимости проведения кесарева сечения использовался метод пошагового включения/исключения (Stepwise при пороге включения p ≤ 0,05 и пороге исключения p ≥ 0,2). В результате проведения отбора выделено 3 фактора риска: метод индукции, наличие дородового наблюдения и хронический пиелонефрит. Трехфакторная модель, построенная на выделенных признаках, адекватна (хи-квадрат = 45,5 при четырех степенях свободы, p < 0,001). На рисунке приведена кривая операционных полученной модели. Площадь под кривой операционных характеристик AUC = 0,75 (95 % ДИ 0,70–0,80), что является свидетельством удовлетворительной степени связи трех выделенных признаков с риском необходимости проведения кесарева сечения при родоразрешении.
В табл. 2 приведены коэффициенты модели и анализ их связи с риском кесарева сечения. Выявлена связь риска необходимости проведения кесарева сечения при родоразрешении (p = 0,03) с дородовым наблюдением. Для пациенток, состоявших на учете в женской консультации, риск ниже, ОШ = 0,52 (95 % ДИ 0,30–0,93), по сравнению с пациентками, не состоявшими на учете в женской консультации (при стандартизации по другим факторам риска). На сегодняшний день охват и качество дородового наблюдения являются единственно реальной профилактикой развития преэклампсии и, соответственно, оперативного родоразрешения, обеспечивая добавки фолиевой кислоты, кальция и аспирина [10].
Выявлено также повышение (p = 0,01) риска кесарева сечения при наличии у роженицы хронического пиелонефрита ОШ = 2,4 (95 % ДИ 1,2–4,6) по сравнению с роженицами без заболеваний почек (при стандартизации по другим факторам риска). Заболевания почек, в частности хронический пиелонефрит, по мнению авторов, являются прогностическим критерием самой преэклампсии в 50,7 % случаев, не говоря уже о кесаревом сечении [11]. Хронический пиелонефрит, по результатам исследований, выявляется почти у 40,0 % беременных [12].
При стандартизации по всем другим факторам риск кесарева сечения при использовании для индукции родов мизопростола выше (p = 0,05), ОШ = 2,0 (95 % ДИ 1,0–4,2) по сравнению с пациентками с самопроизвольно начавшимися родами. Еще более высоким прогнозируется риск кесарева сечения при использовании динопростона (p < 0,001), ОШ = 7,2 (95 % ДИ 3,6–14,6) по сравнению с пациентками с самопроизвольно начавшимися родами. В глобальном руководстве ВОЗ по индукции родов указано, что эта процедура небезопасна и должна выполняться только в медицинских учреждениях соответствующего уровня [13], т.е. при индуцированных родах риск кесарева сечения снижаться не может. Однако систематический обзор и метаанализ рандомизированных контрольных испытаний, опубликованный в 2013 г., свидетельствует о том, что понятие индукция родов, которое включает в себя множество методов, снижает риск кесарева сечения. В то же время в обзоре отмечена необходимость дополнительных уточняющих исследований [14].
Таблица 2
Коэффициенты трехфакторной модели логистической регрессии прогнозирования риска необходимости проведения кесарева сечения при родоразрешении
|
Факторный признак |
Значение коэффициента модели, b ± m |
Уровень значимости отличия коэффициента модели от 0, p |
Показатель отношения шансов, ОШ (95 % ДИ) |
|
|
Метод индукции |
Спонтанная родовая деятельность |
Референтный |
||
|
Динопростон |
1,98 ± 0,36 |
< 0,001 |
7,2 (3,6–14,6) |
|
|
Мизопростол |
0,71 ± 0,37 |
0,05 |
2,0 (1,0–4,2) |
|
|
Наличие дородового наблюдения |
–0,64 ± 0,29 |
0,03 |
0,52 (0,30–0,93) |
|
|
Заболевания почек (хронический пиелонефрит) |
0,86 ± 0,35 |
0,01 |
2,4 (1,2–4,6) |
|
Полученная модель может быть использована для предсказания риска необходимости проведения кесарева сечения при решении вопроса о методе родоразрешения. При выборе оптимального порога принятия решения чувствительность модели составляет 60 % (95 % ДИ 47,6–71,5 %), специфичность модели – 77,7 % (95 % ДИ 72,2–82,5 %), прогностичность положительного результата – 40,8 % (95 % ДИ 33,9–48,0 %), прогностичность отрицательного результата – 88,3 % (95 % ДИ 84,9–91,0 %).
Выводы
1. Частота успешных вагинальных родов у женщин, находящихся в стабильном состоянии, с преэклампсией тяжелой степени составляет 79,0 %, а необходимость кесарева сечения возникает в 21,0 % случаев.
2. Установлено, что при использовании индукции самый высокий риск кесарева сечения прогнозируется в группе беременных, роды которых были индуцированы динопростоном (p < 0,001), ОШ = 7,2 (95 % ДИ 3,6–14,6) и менее высокий – при использовании мизопростола (p = 0,05), ОШ = 2,0 (95 % ДИ 1,0–4,2) по сравнению с пациентками с самопроизвольно начавшимися родами. Риск кесарева сечения повышается при отсутствии дородового наблюдения беременных ОШ = 0,52 (95 % ДИ 0,30–0,93) и при наличии у них хронических воспалительных заболеваний почек ОШ = 2,4 (95 % ДИ 1,2–4,6) (при стандартизации по другим факторам риска).
Заключение
В качестве метода индукции родов при тяжелой преэклампсии следует отдавать предпочтение пероральному приему мизопростола. Следует активизировать работу семейных врачей в странах с низким уровнем дохода для улучшения качества дородового наблюдения. Необходимы дополнительные исследования, уточняющие показания и противопоказания к вагинальным родам у женщин с тяжелой преэклампсией и хроническим пиелонефритом.
Библиографическая ссылка
Бектемир кызы Зарема, Рыскельдиева В.Т. ФАКТОРЫ РИСКА КЕСАРЕВА СЕЧЕНИЯ У ЖЕНЩИН С ПРЕЭКЛАМПСИЕЙ ТЯЖЕЛОЙ СТЕПЕНИ // Международный журнал прикладных и фундаментальных исследований. 2019. № 8. С. 44-49;URL: https://applied-research.ru/ru/article/view?id=12823 (дата обращения: 15.05.2026).
DOI: https://doi.org/10.17513/mjpfi.12823

