Введение
Первичный гиперпаратиреоз (ПГПТ) – распространенное эндокринное заболевание, характеризующееся избыточной автономной секрецией паратиреоидного гормона (паратгормона, ПТГ) одной или несколькими околощитовидными железами при верхне-нормальном или повышенном уровне кальция крови [1]. По этиологии гиперпаратиреоз (ГПТ) подразделяется на две формы: первичный, связанный с непосредственным поражением околощитовидных желез (аденома, гиперплазия или карцинома), и вторичный (ВГПТ), который развивается как компенсаторная реакция на нарушения минерального обмена. У большей части пациентов в Российской Федерации гиперкальциемия диагностируется отсроченно, поскольку определение содержания кальция не входит в общетерапевтический биохимический анализ крови. Это создает предпосылки для позднего выявления гиперпаратиреоза [2].
Особую медико-социальную значимость ПГПТ приобретает в связи с характерным возрастным распределением – пик заболеваемости приходится на наиболее активный трудоспособный период (30–60 лет). Женщины страдают данной патологией в 2–3 раза чаще, причем максимальная заболеваемость отмечается в постменопаузальном периоде. Такую закономерность можно объяснить комплексом факторов: эстроген-дефицитное состояние, ускоряющее костную резорбцию, более частые скрининговые обследования у женщин, возможное влияние гормонального фона на патогенез заболевания.
Паратиреоидэктомия (ПТЭ) – основной метод хирургического лечения ПГПТ. Преимущества оперативного лечения заключаются в нормализации фосфорно-кальциевого обмена и устранении ассоциированных с гиперкальциемией симптомов, значимом улучшении состояния костной ткани и почек, сердечно-сосудистой системы и положительных изменениях когнитивных функций у абсолютного большинства прооперированных пациентов [3]. Как результат, ПТЭ приводит к улучшению качества жизни пациентов [4, 5].
Послеоперационный период требует особого внимания в связи с риском развития транзиторного гипопаратиреоза и дефицита витамина D. Ряд исследований показал, что заболевания костей, в том числе переломы и остеопороз, чаще встречаются у пациентов с дефицитом витамина D [6, 7]. После паратиреоидэктомии в случае недостатка витамина D развивается «синдром голодных костей» [8]. Предоперационное введение колекальциферола в течение 2 недель – 2 месяцев до ПТЭ снижает риск послеоперационной гипокальциемии у пациентов с ПГПТ в 2–3 раза [9, 10]. Кроме того, достаточный уровень витамина D способствует поддержанию нормальной концентрации фосфора и стимулирует костное ремоделирование [11].
Цель исследования – изучение роли витамина D в коррекции минерального обмена после паратиреоидэктомии на примере описания клинического случая поздней диагностики первичного гиперпаратиреоза.
Материалы и методы исследования
В 2025 г. было проведено ретроспективное исследование в бюджетном учреждении Чувашской Республики «Республиканский клинический госпиталь для ветеранов войн», была отобрана и проанализирована история болезни пациентки в возрасте 63 года после паратиреоидэктомии.
Результаты исследования и их обсуждение
Пациентка Д., 63 года, поступила 16.10.2023 г. в хирургическое отделение БУ «Республиканский клинический госпиталь для ветеранов войн» с жалобами на общую слабость, тянущие боли в поясничном отделе позвоночника, уменьшение роста на 2 см за 2 года, плаксивость, депрессию.
Из анамнестических данных известно, что пациентку с 2020 г. беспокоят боли в поясничном отделе позвоночника, по поводу чего неоднократно лечилась у неврологов. С 2003 г. было три перелома лучевой кости через каждые полгода, перелом области левого голеностопного сустава, сращение перелома заняло 6 месяцев. В 2020 г. был диагностирован остеопороз. Эндокринологом назначена медикаментозная терапия на основе золендроновой кислоты с целью коррекции остеопороза. У пациентки также есть сопутствующее заболевание: атеросклероз аорты, аортального клапана, митрального клапана; симптоматическая артериальная гипертензия 1 степени, контролируемая. Синдром соединительно-тканной дисплазии: пролапс митрального клапана 1 степени с митральной регургитацией 1 степени. Осложнения: ХСН 1 ст. ФК II, ФВ – 59 %.
По данным лабораторных исследований при поступлении в анализе крови повышение паратгормона до 142 пмоль/л (1,06–6,89 пмоль/л), повышение уровня кальция до 3,2 ммоль/л (2,15–2,55 ммоль/л), ионизированного кальция крови до 1,6 ммоль/л (1,12–1,32 ммоль/л), снижение фосфора до 0,57 (0,81–1,45 ммоль/л), витамин D – 20,4 нг/мл (30–50 нг/мл).
По результатам КТ поясничного отдела позвоночника наблюдаются признаки остеохондроза и деформирующего спондилеза поясничного отдела позвоночника с наличием заднелатерального пролапса межпозвоночного диска L2–L3, заднелатерального пролапса межпозвоночного диска L5–S1.
В ходе ультразвукового исследования щитовидной железы, выполненного в 2023 г., визуализированы на задней поверхности левой доли щитовидной железы два рядом расположенных округлых образования – неоднородных, гипоэхогенных с элементами кистозной дегенерации, микрокальцинатами, контуры ровные, четкие, размер 15х16 мм, при цветовом доплеровском картировании смешанный кровоток.
При проведении сцинтиграфии паращитовидных желез в тиреоидную фазу исследования было выявлено асимметричное накопление радиофармпрепарата в проекции верхней трети левой доли щитовидной железы. Сопоставление данных однофотонной эмиссионной компьютерной томографии и компьютерной томографии позволило идентифицировать метаболически активное образование вытянутой линзовидной формы с четкими ровными контурами, локализующееся в пространстве между пищеводом и верхним полюсом левой доли щитовидной железы. Размеры образования составили 15×6×16 мм. Полученные данные соответствуют диагностическим критериям аденомы верхней паращитовидной железы слева.
Эндокринологом после диагностического поиска был выставлен диагноз: Первичный гиперпаратиреоз. Аденома паращитовидной железы слева. Для постановки диагноза ПГПТ использовались действующие клинические рекомендации Российской ассоциации эндокринологов, учитывая жалобы пациента, данные анамнеза, лабораторные показатели и результаты инструментальной диагностики.
После проведения комплексной предоперационной подготовки, включавшей нормализацию артериального давления и стабилизацию психоэмоционального состояния с применением седативных препаратов накануне операции, коррекция гиперкальциемии в условиях стационара осуществлена не была, 18.10.2023 выполнена паратиреоидэктомия. Учитывая солитарный характер поражения околощитовидной железы с четкой топической верификацией, методом выбора явилась селективная паратиреоаденомэктомия. Было удалено образование – линзовидной формы 15×6×16 мм, четко отграниченное, с ровными, гладкими краями, имеющее собственную капсулу, красновато-коричневого оттенка, мягко-эластичной консистенции, на разрезе – однородная паренхима (рис. 1). Данные электронно-микроскопического исследования подтвердили доброкачественную природу новообразования и его происхождение из главных клеток околощитовидных желез (рис. 2).
Во время операции проводился экспресс-анализ уровня паратгормона: забор 10 мл венозной крови выполняли шприцем с иглой 21G, после чего образец в течение 4 мин доставляли в лабораторию БУ РКГДВВ, где на анализаторе Cobase 411 проводили исследование, получая результат через 9 мин. Общее время от забора крови до получения данных не превышало 13–15 мин. Измеренный уровень паратгормона составил 7,91 пмоль/л.
По данным контрольного лабораторного обследования в раннем послеоперационном периоде отмечены следующие показатели: уровень ионизированного кальция составил 1,05 ммоль/л (1,12–1,32 ммоль/л), концентрация неорганического фосфора – 1,1 ммоль/л (0,81–1,45 ммоль/л), уровень паратгормона снизился до 7,3 пмоль/л (1,06–6,89 пмоль/л). Полученные лабораторные данные свидетельствуют о нормализации кальций-фосфорного обмена после проведенного хирургического вмешательства. Снижение уровня паратгормона до нормальных значений подтверждает радикальность выполненной паратиреоидэктомии.
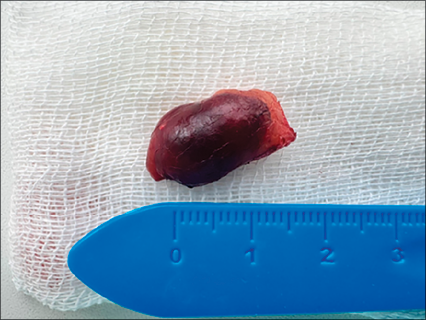
Рис. 1. Макропрепарат – образование левой доли паращитовидной железы. Вид спереди Источник: составлено авторами по данным материалов бюджетного учреждения Чувашской Республики «Республиканский клинический госпиталь для ветеранов войн»

Рис. 2. Данные патологоанатомического исследования биопсийного (операционного) материала Источник: составлено авторами по данным материалов БУ Чувашской Республики «Республиканский клинический госпиталь для ветеранов войн»
Динамика показателей минеральной плотности костей пациентки (рентгеновская денситометрия)
|
Зона/Дата |
17.10.2023 |
20.10.2024 |
Изменение МПК (%) |
||
|
T-критерий |
Z-критерий |
T-критерий |
Z-критерий |
||
|
L1–L4 |
-2,1 |
-1,3 |
-1,6 |
-0,9 |
+6,6 % |
|
Шейка бедренной кости |
-2,4 |
-1,8 |
-1,7 |
-1,1 |
+9,8 % |
Клиническое состояние пациентки при выписке оценивалось как удовлетворительное. Больная была выписана под динамическое наблюдение эндокринолога с рекомендацией регулярного мониторинга показателей кальций-фосфорного обмена. В послеоперационном периоде пациентке назначен колекальциферол в дозе 2800 МЕ в сутки в течение 6 месяцев после операции. Фармакотерапия проводилась с подбором индивидуальной дозы в интервале между насыщающей (4000 МЕ) и поддерживающей (2000 МЕ) с установлением оптимального среднего значения (2800 МЕ).
Пациентка осмотрена через 3, 6 и 12 месяцев после оперативного лечения. Состояние удовлетворительное, астеноневротических жалоб не предъявляет, боли в поясничном отделе позвоночника не беспокоят. Показатели фосфорно-кальциевого обмена крови, витамина D и паратгормона в пределах нормальных значений. Через 3, 6, 12 месяцев соответственно: уровень ионизированного кальция составил 1,13/1,20/1,25 ммоль/л (1,12–1,32 ммоль/л), концентрация неорганического фосфора – 1,2/1,29/1,36 ммоль/л (0,81–1,45 ммоль/л), уровень паратгормона – 6,75/5,0/2,6 пмоль/л (1,06–6,89 пмоль/л). По результатам денситометрии через год от 20.10.2024 наблюдается статистически значимое повышение минеральной плотности кости (МПК) в поясничных позвонках на 6,6 %, в области шейки бедренной кости на 9,8 % относительно предоперационных значений (таблица).
Представленный клинический случай демонстрирует типичное, но в то же время сложное течение ПГПТ, осложненного выраженными костными нарушениями и сопутствующей кардиоваскулярной патологией.
Особенностью данного случая является длительный диагностический поиск: с 2003 г. у пациентки отмечались повторные переломы, но только в 2020 г. был диагностирован остеопороз, а ПГПТ верифицирован лишь в 2023 г. Это подчеркивает важность раннего определения уровня кальция и паратгормона у пациентов с рецидивирующими переломами и болями в костях [12].
УЗИ и сцинтиграфия с ОФЭКТ/КТ позволили точно локализовать аденому паращитовидной железы, что соответствует современным рекомендациям по топической диагностике ПГПТ. КТ позвоночника подтвердила наличие дегенеративно-дистрофических изменений, однако основной причиной болей, вероятно, был остеопороз, а не только остеохондроз.
Селективная паратиреоаденомэктомия с интраоперационным измерением паратгормона (снижение с 142 до 7,91 пмоль/л) подтвердила радикальность вмешательства. Быстрое падение ПТГ (в течение 15 мин) является прогностическим маркером успешной операции. Гистологическое и электронно-микроскопическое исследование верифицировало аденому из главных клеток без признаков малигнизации.
Нормализация Ca²⁺ и ПТГ уже в раннем послеоперационном периоде свидетельствует об успешной коррекции гиперпаратиреоза. Назначение колекальциферола (2800 МЕ/сут) было обоснованным для профилактики «голодных костей» и дальнейшего улучшения МПК. J.-C. Souberbielle, F. Bienaimé, E. Cavalier, C. Cormier в своем исследовании выявили, что степень дефицита витамина D тесно сопряжена с тяжестью ПГПТ, пациенты с низким уровнем 25(OH)D имеют более высокий риск развития тяжелой послеоперационной гипокальциемии и синдрома «голодных костей» [13].
Полученные авторами данные согласуются с результатами исследования Bilezikian, J.P. и S.J. Silverberg, подтверждающего рекомендуемое восполнение статуса витамина D в раннем послеоперационном периоде при обнаружении недостаточности/дефицита 25(ОН)D [14]. Проведенное исследование подчеркивает, что комплексная профилактика гипокальциемии и витамин-D-дефицита обеспечивает не только успешный хирургический результат, но и долгосрочное улучшение качества жизни.
Авторы систематически изучили изменения качества жизни у пациента с ПГПТ, проведя оценку как до оперативного вмешательства, так и в раннем послеоперационном периоде. Результаты исследования демонстрируют стойкий положительный эффект паратиреоидэктомии, сопровождающийся профилактикой гипокальциемии и дефицита витамина D. Отмечается значительное улучшение качества жизни и уменьшение клинических проявлений заболевания. Терапевтический эффект достигает клинической значимости к 3-му месяцу послеоперационного периода и сохраняется в отдаленные сроки наблюдения. Данный клинический случай иллюстрирует важность мультидисциплинарного подхода в диагностике и лечении ПГПТ, особенно у пациентов с осложненным течением.
Первичный гиперпаратиреоз следует исключать у всех пациентов с рецидивирующими переломами, необъяснимой гиперкальциемией, депрессией и астенией на фоне остеопороза. В исследовании S.K. Bhadada и соавт. показано, что у большинства (95 %) пациентов с впервые выявленным ПГПТ наблюдались симптомы: слабость и утомляемость (58,7 %), боли в костях (56 %), почечнокаменная болезнь (31 %), панкреатит (12,3 %) и желчнокаменная болезнь (11 %) [15].
Заключение
Первичный гиперпаратиреоз представляет собой сложную диагностическую задачу в клинической практике. Несмотря на значительные достижения в эндокринологии, заболевание продолжает характеризоваться низкой выявляемостью, что обусловлено как отсутствием патогномоничных симптомов на ранних стадиях, так и недостаточной осведомленностью врачей первичного звена. В представленном клиническом случае была существенная задержка диагностики.
Современные стратегии профилактики гипокальциемии и витамин-D-дефицита после паратиреоидэктомии представляют собой важнейший компонент успешного послеоперационного ведения пациентов с первичным гиперпаратиреозом. Проведенный анализ клинического случая демонстрирует, что оптимальный подход должен основываться на трех ключевых принципах: ранней диагностике, персонализированной терапии и динамическом мониторинге.
Конфликт интересов
Библиографическая ссылка
Айзетуллова Г.Р., Осипов В.Ф., Балтримас В.С., Фролова А.С. РОЛЬ ВИТАМИНА D В КОРРЕКЦИИ МИНЕРАЛЬНОГО ОБМЕНА ПОСЛЕ ПАРАТИРЕОИДЭКТОМИИ: КЛИНИЧЕСКИЙ СЛУЧАЙ ПОЗДНЕЙ ДИАГНОСТИКИ ПЕРВИЧНОГО ГИПЕРПАРАТИРЕОЗА // Международный журнал прикладных и фундаментальных исследований. 2025. № 9. С. 21-25;URL: https://applied-research.ru/ru/article/view?id=13754 (дата обращения: 24.04.2026).
DOI: https://doi.org/10.17513/mjpfi.13754

