Современные требования, предъявляемые к диагностическим методам исследования, предполагают не только детальную оценку исследуемых структур, но и мобильность, доступность, отсутствие противопоказаний. Данным требованиям в полной мере отвечает ультразвуковой метод исследования (УЗИ), который входит в современный арсенал диагностических средств, используемых в практической ортопедии [2, 3, 4, 5].
На протяжении 18 лет в клинике РНЦ «ВТО» им. академика Г.А. Илизарова используется метод УЗИ для оценки структурного состояния костно-мышечной системы у больных с различной патологией, в том числе и при ахондроплазии.
Ведущим симптомом заболевания при ахондрплазия является укорочение сегментов конечностей, рост взрослых пациентов не превышает 120–130 см при сохранении нормальной длины туловища. В основе заболевания лежат генетические изменения, приводящие к нарушениям энхондрального роста длинных и коротких трубчатых костей [1]. Ахондроплазия обусловлена мутацией гена рецептора фактора роста фибробластов (FGFR3), вызывающей отклонения в активности некоторых ферментов (5-нуклеотидазы, глю-козо-6-фосфатазы), в результате чего нарушаются рост и развитие хрящевой ткани в эпифизах трубчатых костей и в основании черепа. По данным Rimoin D.L. et al.,1976, [6] у больных зона роста зона хорошо сформирована, имеет нормальные столбики хондроцитов. Минимальные аномалии связаны с группой пролиферирующих хондроцитов, разделенных фиброзной перегородкой. На гистологических препаратах определяются нормальные и аномальные области внутрихрящевого окостенения при отсутствии правильного формирования столбиков, короткая зона роста и широкая область редко расположенных гипертрофированных хондроцитов. Разрастание надкостницы вызывает вытягивание в области эпифиза. Рентгенологически определяются выраженные деформации эпифизов, что приводит к варусным и вальгусным деформациям, к которым добавляются вторичные деформации – разболтанность связок коленного сустава [1].
Целью данного исследования явилась ультразвуковая оценка структурного состояния коленных суставов, а также параартикулярных тканей у больных ахондроплазией.
Материалы и методы исследования
Обследованы больные ахондроплазией в возрасте от 6 до 18 лет до лечения (n = 19).
Ультразвуковое исследование (УЗИ) выполнено на аппарате HI VISION AVIUS (Япония) с использованием линейного датчика с частотой 7,5 Мгц.
Исследование параартикулярных и внутрисуставных структур коленного сустава осуществляли в зависимости от требуемого уровня среза в положении обследуемого лежа на спине, на животе и на боку, при переднем, боковых и заднем доступах, с учетом анатомических ориентиров каждой проекции, в положении разгибания и сгибания сустава, в сравнении обеих сторон. Высоту провисания (h) собственной связки надколенника измеряли между двумя точками – точка на линии, соединяющей проксимальный и дистальный концы связки и точка, визуализируемая наиболее глубоко на контуре собственной связки надколенника.
Результаты исследования и их обсуждение
УЗИ основных структур коленного сустава показало, что у всех обследуемых хорошо визуализировались коллатеральные, крестообразные связки, собственная связка надколенника. Они определялась в виде нелинейной, гомогенной, слабоэхогенной структуры. Характерными особенностями для данных пациентов являлась слабая натянутость, «обвислость» и утолщение связок, по сравнению со здоровыми сверстниками (рис. 1, а, б). Для определения натянутости связок нами введен коэффициент натяжения (F), который определяется, как s/h x 100 %, где s-расстояние между нижним полюсом надколенника и контуром бугристости большеберцовой кости, H-высота провисания. Примером оценки коэффициента натяжения могут служить собственная связка надколенника и внутренняя коллатеральная связка коленного сустава больного К. 8 лет. Выявлено, что у больных ахондроплазией коэффициент F на 40 ± 10 % больше, чем у здоровых сверстников.
При сгибании коленного сустава оценивали состояние скользящего слоя, измеряли угол ложа надколенника.
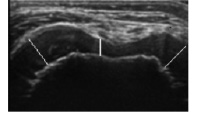
На рис. 2, а, б представлены сонограммы бедренного ложа надколенника. Визуализируется хорошо развитый, несколько неровный гиалиновый слой, толщиной 9 + 3,5 мм (р < 0,05) у детей 6–8 лет и 3,2 + 1,8 мм у пациентов 15–18 лет (р < 0,05). Угол бедренного ложа надколенника значительно сглажен, что свидетельствовало о наличии дисплазии суставных поверхностей.
У детей 6–12 лет были выявлены эхопризнаки, характерные для болезни Осгуд-Шлаттера: деформация и фрагментация бугристостей большеберцовых костей, неравномерное утолщение субхондрального слоя; болезни Кенига: контуры внутренних мыщелков обоих бедер имели мелкие глыбки (рис. 4). Латеральный и медиальный мениски имели треугольную форму и были достаточно однородными по эхоплотности.
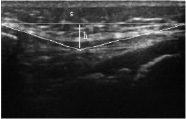
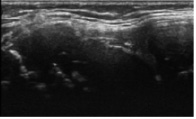
Рис. 1. Сонограммы коленного сустава больного К., 8 лет. Визуализируется слабое натяжение или лигаментарная избыточность, создающая резерв для проведения удлинения сегментов конечностей, которая может быть описано формулой F = s/h х10. а) собственная связка надколенника: длина 48ямм, толщина 4,6–4,9 мм, б) внутренняя коллатеральная связка коленного сустава: длина 29 мм, толщина 3,1–3,8 мм
а) б)
Рис. 2. Сонограмма коленного сустава больного 8 лет. Угол бедренного ложа надколенника (А) при сгибании коленного сустава под углом 90 градусов (а) и при максимальном сгибании (б) сглажен до 160 °. Линиями показана толщина гиалинового хряща (а) 9,5–5–8,4 мм. Контур субхондрального слоя неровный, визуализируется множество мелких глыбок
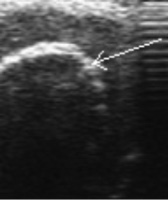
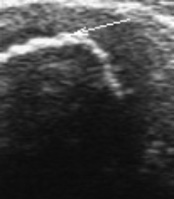
а) б)
Рис. 3. Сонограммы больной Л., 7 лет. Диагноз: Ахондроплазия, низкий рост, 112 см. Поперечное сканирование. Внутренние мыщелки правой (а) и левой (б) бедренных костей. Стрелками показано наличие мелких глыбчатых образований в области субхондральной пластинки
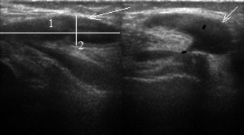
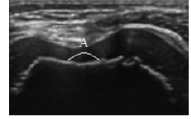
Рис. 4. Сонограммы больной Е., 12 лет. Диагноз: Ахондроплазия, низкий рост 114 см. Визуализируется киста Бейкера: 1 – длина 28,0 мм; 2 – толщина 9,0 мм, а) продольное сканирование, б) поперечное сканирование
В единичных случаях (1,8 %) при продольном и поперечном сканированиях по задней поверхности коленного сустава визуализировалось гипоэхогенное жидкостное образование неправильной формы, с четким гиперэхогенным контуром – киста Бейкера (рис. 4).
У больных ахондроплазией ведущим симптомом заболевания является отставание в росте сегментов конечностей. Поперечные размеры суставов и площадь суставных поверхностей при этом практически такие же, как и у здоровых сверстников. Укорочению сегментов конечностей сопутствует разболтанность связок коленных суставов [1]. Нарушение натяжения лигаментарных структур приводит к изменению биомеханического статуса локомоторного аппарата, в частности, к снижению удельного давления на суставной хрящ и увеличения амплитуды движения в суставах в процессе ходьбы.
Заключение
Использование метода УЗИ для оценки структурного состояния коленных суставов и параартикулярных тканей позволило выявить эхопризнаки, соответствующие дисплазии коленного сустава, наличие лигаментарной избыточности, который можно рассматривать, как резерв для проведения удлинения сегментов конечностей с целью увеличения роста. Структурное состояние субхондральной пластинки и гиалинового хряща, а также наличие сопутствующих патологических включений, таких, как киста Бейкера также являются важными критериями в тактике планирования и удлинения голеней у больных с нарушением роста.
Библиографическая ссылка
Аранович А.М., Менщикова Т.И., Мальцева Л.В., Менщиков И.Н. УЛЬТРАЗВУКОВАЯ ОЦЕНКА СТРУКТУРНОГО СОСТОЯНИЯ КОЛЕННЫХ СУСТАВОВ У БОЛЬНЫХ С НАРУШЕНИЕМ РОСТА // Международный журнал прикладных и фундаментальных исследований. 2015. № 8-5. С. 912-915;URL: https://applied-research.ru/ru/article/view?id=7269 (дата обращения: 21.05.2026).

