Scientific journal
International Journal of Applied and fundamental research
ISSN 1996-3955
ИФ РИНЦ = 0,556
ABOUT THE DIAGNOSIS AND TREATMENT OF PLEURAL EMPYEMA
Диагностика и лечение эмпиемы плевры остается актуальной проблемой в хирургии. Под термином «эмпиема плевры» или «пиоторакс» принято считать ограниченное или распространенное воспаление висцеральной и париетальной плевры, протекающее с накоплением гноя в плевральной полости и сопровождающееся признаками гнойной интоксикации [1]. По данным ряда авторов почти у 90 % больных эмпиема плевры возникает в результате осложнений гнойно- воспалительного процесса в легких (на фоне острой пневмонии 4 %, абсцесса легкого – 9–11 %, при гангрене легкого – 80–95 %) [2, 3]. Как следствие ранений и травм органов грудной клетки – 6–12 %, основной причиной при этом является неликвидированный посттравматический плеврит и гемоторакс [1 ,4, 5]. Послеоперационные эмпиемы плевры составляют в структуре причины от 2 до 28 %, наиболее часто возникают после пневмонэктомии [5, 8]. При бактериологическом исследовании содержимого плевральной полости грамотрицательная флора встречается в 20–30 % случаев. Грамположительная флора высеивается в 30–40 %, преимущественно S. aureus, S. pneumoniae, S. pyogenes. В 20–30 % флора является смешанной, в сочетании с неклостридиальными анаэробами [5–7].
Цель исследования – изучение основных причин и факторов приводящих к гнойному воспалению плевры, выработки тактических и технических решений, направленных на улучшение результатов комплексного лечения эмпиемы плевры с использованием современных технологий.
Материалы и методы исследования
Под наблюдением находились 102 больных с эмпиемой плевры, в возрасте от 17 до 80 лет, из них 79 (78 %) мужчин и 2 (22 %) женщин (табл. 1). Из числа поступивших сельскими жителями были 89 (88 %) больных, и городских жителей было 12 (11 %). Из 102 пролеченных больных у 60 (59 %) была хроническая форма, а у 42(41 %) острая форма эмпиемы плевры. Сплошное поражение плевры гнойно-воспалительным процессом наблюдалось у 76 (75 %) больных, а у 26 (25 %) была ограниченная (осумкованная) форма болезни. Правосторонней эмпиемой страдали 65 (64 %) больные, левосторонней 37 (36 %).
Таблица 1
Распределение больных по возрасту и полу (n – 102)
|
Пол |
Всего больных |
из них в возрасте (в годах) |
||||||
|
абс. ч. |
% |
11–20 |
21–30 |
31–40 |
41–50 |
51–60 |
Старше 60 лет |
|
|
Муж. |
79 |
77 |
10 |
12 |
15 |
18 |
13 |
11 |
|
Жен. |
23 |
23 |
3 |
6 |
4 |
4 |
4 |
2 |
|
Итого |
102 |
100,0 |
13 |
18 |
19 |
22 |
17 |
13 |
|
% |
100,0 |
12,7 |
17,6 |
18,6 |
21,6 |
16,7 |
12,7 |
|
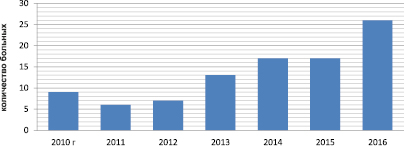
Рис. 1. Динамика роста эмпиемы плевры по годам
Клинические обследования проводились по общепринятой схеме. Учитывали данные анамнеза, жалобы больного, проводились объективные и дополнительные специальные методы обследования. С целью диагностики применены традиционная R-графия, компьютерная томография (КТ), ультразвуковое исследование (УЗИ) органов грудной клетки, торакоскопия плевральной полости, лабораторно-микробиологические исследования содержимого плевральной полости и гистология биопсийного материала из плевры.
Результаты исследования и их обсуждение
Результаты исследования показали, что в динамике отмечается рост числа больных с эмпиемой плевры (рис. 1), с 8 случаев в 2010 г. до 26 в 2016 г.
Последние годы часто поступают больные в тяжелом состоянии с распространённой формой болезни, особенно после прорыва нагноившейся эхинококковой кисты, кистозных полостей и абсцесса легких в плевральную полость. Среди наших больных в зависимости от локализации жидкостных образований в плевральной полости нами установлены следующие виды эмпиемы плевры (рис. 2).
При изучении причины возникновения эмпиемы по результатам нашего исследования (табл. 2) у 45 больных, то есть 53,8 % случаях, эмпиема плевры развилась при пневмониях осложненных в виде и плевритов различного происхождения в результате проникновения инфекции в плевральную полость лимфогенным или гематогенным путями. Из них в 21 случаях нагноения плеврального выпота сопровождались появлением очагов распада в легочной паренхиме с образованием бронхоплеврального свища. В 15 (11,5 %) случаях поступили больные с прорывом нагноившейся эхинококковой кисты в плевральную полость с формированием пиопневмоторакса. У 13 (12,7 %) больных в результате прорыва в плевральную полость одного или нескольких субплеврально расположенных абсцессов, гнойных кист при поликистозах легкого развился пиопневмоторакс.
Причины проводящие к эмпиеме плевры распространённого и осумкованного характера с формированием бронхоплеврального свища. В 8 (7,8 %) случаях с переломами ребер в результате нагноения гемоторакса наступила эмпиема плевры. У 8 (7,8 %) пациентов причиной эмпиемы был несвоевременно установленный разрыв воздушных кист легкого. У 6 (5,8 %) больных сахарным диабетом на фоне диабетической нефропатии гидроторакс осложнился эмпиемой плевры. После оперативного вмешательства на органах грудной клетки и брюшной полости в 5 (4,9 %) случаях впоследствии инфицирования плевральной полости организовалась эмпиема плевры. У 2 (1,9 %) больных в результате распада новообразования в легком развилась эмпиема плевры. Наличие бронхоплеврального свища в наших наблюдениях всегда явилось поддерживающим и усугубляющим фактором гнойно-воспалительного процесса в плевральной полости, придавая течению эмпиемы плевры торпидный характер.
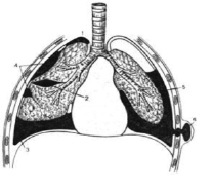
Рис. 2. Виды эмпием плевры (схема): 1 – верхушечная; 2 – междолевая; 3 – базальная; 4 – пристеночная; 5 – пиопневмоторакс; 6 – прорыв гноя под кожу
В зависимости от начала болезни и продолжительности воспалительного процесса больных разделили на 2 группы. В первую группу с острой эмпиемой плевры вошел 41 больной, у которых с начала болезни прошло 8–12 недель. Во вторую группу с хроническим течением болезни включен 61 больной, когда с начало заболевания у них протекало более 12 недель. Хронизацию острого процесса обусловливали разнообразные факторы. Чаще к хронической эмпиеме приводило неэффективное лечение острых легочных нагноений, осложнившихся пиопневмотораксом.
В нашем наблюдении клинические проявления эмпиемы плевры независимо от причины возникновения в большинстве случаев имели общие симптомы. В основном больных беспокоили следующие жалобы: кашель с выделением гнойной мокроты, одышка, боли в груди, усиливающиеся при дыхании, повышение температуры тела, а также признаки интоксикации организма. Длительные и частые приступы кашля с отделением значительного количества мокроты свидетельствовали о наличии бронхоплеврального свища. В начальных стадиях болезни больные с тотальной и субтотальной эмпиемой из-за резкой боли и одышки часто принимали вынужденное полусидящее положение. При отграниченных (осумкованных) и малых эмпиемах болевой синдром был выражен слабее.
При исследовании грудной клетки отмечали отставание пораженной половины при дыхании. Межреберные промежутки были расширены и сглажены вследствие давления экссудата. Для скопления экссудата в плевральной полости характерно было ослабление или отсутствие голосового дрожания и дыхательных шумов. У больных, когда содержимым плевральной полости оказался только экссудат, верхняя граница тупости соответствовала линии Эллиса – Дамуазо – Соколова (линия, проходящая от позвоночника латерально и вверх до задней подмышечной линии, затем вниз и кпереди до среднеключичной линии). Наиболее часто при скоплении большого количества гноя в плевральной полости у больных наблюдалось смещение органов средостения в здоровую сторону и сдавление здорового легкого. У больных пиопневмотораксом выявляли тупой перкуторный звук под участком с верхней горизонтальной границей, соответствующей скоплению гноя, и тимпанический звук над участком скопления воздуха. Аускультативно определяли ослабление или почти полное отсутствие дыхательных шумов и усиленную бронхофонию в зоне скопления экссудата. При наличии бронхоплеврального свища и хорошо дренируемой через бронх полости отмечали усиленное бронхиальное дыхание (амфорическое). При этом у больных появлялась обильная гнойная мокрота с неприятным запахом. В 25 случаях у наших больных наблюдали клинику полиорганной недостаточности.
Со стороны анализов изменения в общеклинических показателях крови и мочи при эмпиеме плевры были такие же, как и при других тяжелых гнойных процессах. В общем анализе крови отмечали высокий лейкоцитоз (выше 10×109/л), резкий сдвиг лейкоцитарной формулы влево, увеличение СОЭ. Нередко наблюдали анемию. Содержание белка в плазме уменьшалось, главным образом за счет альбумина. В моче обнаруживали альбуминурию, наличие зернистых и гиалиновых цилиндров
В диагностике и определении показании к подбору антибиотиков важное место занимало цитологическое и гистологическое исследование содержимого плевральной полости.
Таблица 2
Причины возникновения эмпиемы
|
№ п/п |
Причины |
Количество |
|
|
абс. ч |
% |
||
|
1 |
После пневмонии и плеврита |
45 |
44,1 % |
|
2 |
Прорыв эхинококковой кисты в плевральную полость |
15 |
14,7 % |
|
3 |
Осложнение гнойно-некротических процессов в легких (абсцесс, поликистоз) |
13 |
12,7 % |
|
4 |
Буллезная болезнь легких осложненная пиопневмотораксом |
8 |
7,8 % |
|
5 |
После травмы (гемоторакс) |
8 |
7,8 % |
|
6 |
Сахарный диабет |
6 |
5,8 % |
|
7 |
После хирургического вмешательства на органах грудной и брюшной полостей |
5 |
4,9 % |
|
8 |
С-r легкого |
2 |
1,9 % |
|
Всего |
102 |
100 % |
|
Таблица 3
Высеянные флоры при бакпосеве содержимого плевральной полости
|
Название |
Количество |
||
|
абс.ч. |
% |
||
|
1 |
staphylococci |
30 |
29,4 % |
|
2 |
pneumococci |
18 |
17,6 % |
|
3 |
klebsiella pneumonia |
15 |
14,7 % |
|
4 |
streptococci |
15 |
14,7 % |
|
5 |
hemofilus influenza |
14 |
13,7 % |
|
6 |
candida alvicans |
10 |
9,9 % |
|
итого |
102 |
100 % |
|
Как указано на табл. 3, при бактериологическом исследовании из содержимого плевральной полости высеяно staphylococci у 30 (29,4 %) больных, в 18 (17,6 %) случаях pneumococci, а klebsiella pneumonia у 15 (14,7 %) пациентов. У 15 (14,7 %) больных обнаружено streptococci, а hemofilus influenza было в 14 (13,7 %) случаях, candida alvicans выделен из пунктата у 10 (9,9 %) больных.
В нашей практике важнейшую роль в диагностике эмпиемы плевры играло рентгенологическое исследование. Всем больным в процессе диагностики и лечения неоднократно произведена рентгенография органов грудной клетки в 2 проекциях. Посредством этого метода получили представление о локализации, распространенности и количественной характеристике процесса в полости плевры.
В настоящее время с появлением современных методов лучевой диагностики при сложных ситуациях удаётся установить точный, достоверный диагноз. В нашей практике у 20 больных в сложных случаях заключительный диагноз установлен с применением рентгено-компьютерной томографии (РКТ). Применение РКТ позволяло детально оценить осумкованные выпоты, утолщение плевральных листков, очаговые образования в плевре.
Важное место в диагностике занимает метод ультразвукового исследования плевральной полости. С помощью УЗИ у 39 больных, при ограниченных жидкостных образованиях, удалось определять локализации и дренировать осумкованные плевральные полости. Из них в 6 случаях установлено наличие эхинококковой кисты в нижних отделах легких с прорывам в плевральную полость.
Последнее время начали внедрять видеоторакоскопию. С использованием видеоторакоскопа в 17 случаях проводили визуальный осмотр полости плевры, поверхность легкого, определяли характер жидкости и брали биопсию для гистологического исследования.
В нашей практике лечение больных с эмпиемой плевры сводилось в первую очередь к воздействию на основное заболевание, с учетом его формы и фазы, патогенеза плевральной экссудации и характера выпота, а также общего состояния больных. Как наш опыт работы показывает, важнейшим требованием позволяющим добиться наибольшего эффекта при эмпиемах плевры, любого происхождения, является раннее и длительное проведение комплекса различных консервативных мероприятий и хирургических вмешательств. Основными звеньями комплексной патогенетической терапии больных мы считаем следующие положения:
а) применение антибиотиков для подавления, уменьшения или ослабления антигенных влияний, исходящих из зоны основного процесса и вызывающих воспалительную реакцию плевры;
б) санации плевральной полости путем эвакуации содержимого, а при необходимости и промываний;
в) применение десенсибилизирующих и противовоспалительных средств, направленных на борьбу с повышенной проницаемостью плевры и для воздействия на местные и общие проявления самого плеврита.
У подавляющего большинства больных лечение эмпиемы начали с плевральной пункции. При получении гноя мы всегда дренировали плевральную полость. Дренирование было активным (при использовании устройств для создания отрицательного давления 10–30 см вод. ст.) или пассивным (например, по Бюллау). В 56 случаях гнойно-воспалительный процесс в плевре разрешился в результате адекватного дренирования и регулярного промывания антисептиками плевральной полости, а также комплексной консервативной терапии. Для промывания применяли раствор фурациллина 1:1000, 0,2 % декосона, водный раствор хлоргексидина.
При хронической эмпиеме плевры независимо от причин возникновения болезни, часто требовалось хирургическое вмешательство. Хирургическое лечение всегда было и в настоящее время остается трудной задачей. Длительный гнойно-воспалительный процесс, наличие бронхо-плеврального свища часто привадило к грубым изменениям со стороны париетальной и висцеральной плевры, сформированию осумкованных полостей. В нашей практике многие годы торакопластика была наиболее эффективным хирургическим вмешательством при хронической эмпиеме плевры, хотя она отличалась травматичностью и приводила к тяжелой деформации грудной клетки. Последние десятилетия торакопластику применяем очень редко, так как она почти изжила себя из-за нефизиологичности и недостаточной эффективности. Мы часто стали проводить радикальные операции – плеврэктомия (операция Делорма). В 21 случаях произведена данная операция с удовлетворительным результатом. При этой операции полностью удаляется вся измененная париетальная, а также и висцеральная плевра (иногда это удается сделать единым блоком, одним «мешком»). А у 10 пациентов с кистозным поражением легкого операция завершилась лобэкотомией и частичной декортикацией легкого. При наличии бронхиального свища производили резекцию легочной ткани и несущий свищ или ушивали свищ одним из многочисленных способов. При достижении герметизации легкое хорошо расправляется, заполняет плевральную полость, что позволяет восстановить его функцию и ликвидировать гнойную полость. У 15 больных при прорыве в плевральную полость нагноившейся эхинококковой кисты легкого и диафрагмальной поверхности печени удалена свободно находящаяся хитиновая оболочка, а также произведена санация и частичная декортикация легкого. Операция плеврэктомия сложна и травматична. Она иногда осложнялась тяжелым кровотечением, травматическим шоком, поэтому проводилась тщательная предоперационная подготовка больного, целью которой было – уменьшить анемию, гипопротеинемию, улучшить функцию дыхания.
В послеоперационном периоде наблюдали различные осложнения: кровотечения в плевральную полость у 3 больных, рецидив бронхиального свища и эмпиемы плевры в 8 случаях. При кровотечениях во всех случаях произведена реторакотомия и кровотечение остановлено. В основном источником кровотечений оказались мелкие сосуды по всей поверхности удаленной плевры. При рецидиве болезни в 2 случаях произведена повторная операция, в 6 случаях мы достигли положительного результата консервативным путем. Все операции проводились общим наркозом с использованиям эндобронхиальной двухпросветной трубки для раздельной интубации легких.
Заключение
Таким образом, при анализе пролеченных случаев в динамике отмечается рост числа больных с эмпиемой плевры, с 8 случаев в 2010 г. до 26 в 2016 г. Применение компьютерной томографии, УЗИ и видеоторакоскопии существенно улучшило диагностику эмпиемы плевры, особенно при осумкованных формах. При адекватном сочетании комплексной этиопатогенетической терапии, раннего дренирования плевральной полости и своевременного радикального оперативного вмешательства, заметно улучшились результаты лечения при острых и хронических формах эмпиемы плевры. Уменьшились случаи рецидива болезни, а также значительно сократились сроки пребывания больного в стационаре от 24,5 койко-дней в период до 2010 года, до 17,8 дней за 2010–2016 годы. Лечение эмпиемы плевры как полиэтиологического заболевания должно быть комплексным.
Библиографическая ссылка
Хасанов Р.А., Мирзакулов Д.С., Калматов Р.К., Эшбаев А.А., Маткасымов М.М., Токтахунов У.Т. О ДИАГНОСТИКЕ И ЛЕЧЕНИИ ЭМПИЕМЫ ПЛЕВРЫ // Международный журнал прикладных и фундаментальных исследований. 2017. № 8-1. С. 83-88;URL: https://applied-research.ru/en/article/view?id=11765 (дата обращения: 14.05.2026).

