Scientific journal
International Journal of Applied and fundamental research
ISSN 1996-3955
ИФ РИНЦ = 0,556
TIBIAL-TALUS-CALCANEAL ARTHRODESIS WITH SEVERE LESIONS OF THE ANKLE AND TALUS-CALCANEAL JOINTS: A CLINICAL CASE
Несмотря на успехи медицины в последние десятилетия, остается большое количество взрослых пациентов с грубыми деформациями стопы и голеностопного сустава. Значительная часть этих пациентов имеет последствия врожденной косолапости, которая составляет 3–5 % патологии стопы. Лечение взрослых с врожденной косолапостью сопровождается большим количеством осложнений и неудовлетворительных исходов – 41–70 %. Также высока частота встречаемости деформаций стоп у больных со спастическими формами ДЦП и посттравматическим неврологическим дефицитом в нижних конечностях (до 40 % от всей патологии нижних конечностей). Осложнения и неудовлетворительные результаты при их лечении – от 9 до 50 % [5, 6, 8–10]. Также не решена проблема неудовлетворительных исходов лечения травм области стопы и голеностопного сустава [1, 2]. Широко известны способы хирургической коррекции грубой эквино-варо-приведенной деформации стопы с последующим выполнением артродезирования голеностопного сустава различными металлоконструкциями, такими как аппараты внешней фиксации, различные варианты погружных имплантатов (винты, блокируемые гвозди, пластины и их сочетания). Использование погружных металлоимплантатов [3] позволяет добиться жесткой фиксации голеностопного сустава на срок, достаточный для формирования костного блока между пелоном большеберцовой кости и таранной костью. Однако при наличии инфекции в области хирургического вмешательства использование погружных металлоконструкций и имплантатов имеет высокий риск усугубления инфекционных процессов с развитием различных осложнений, вплоть до сепсиса. В подобной ситуации возможно использование аппаратов внешней внеочаговой фиксации, например аппарат Илизарова [4]. Но использование аппаратов внешней фиксации снижает качество жизни пациента на период формирования костного блока (до 2 месяцев) и часто приводит к возникновению инфекции в области стояния спиц. Нельзя также забывать о пациентах с наличием поливалентной аллергии, в том числе на металлы, что повышает риски развития инфекционных процессов.
Цель исследования: представить опыт хирургического лечения деформаций стопы и голеностопного сустава с использованием аутокости по оригинальной методике.
Клинический случай. Пациент К. поступил в отделение в июне 2014 года с жалобами на боль, деформацию и отеки в области левых стопы и голеностопного сустава.
Из анамнеза выяснено, что пациент получил травму при падении с высоты. По месту жительства по поводу двухлодыжечного перелома левой голени с латеральным подвывихом стопы проводилось хирургическое лечение с использованием аппарата внешней фиксации. Однако через несколько месяцев в связи с возникновением флегмоны области хирургического вмешательства аппарат внешней фиксации был удален, проводилась санация раны с гипсовой иммобилизацией до заживления ран.
Травматолого-ортопедический статус: область левых стопы и голеностопного сустава отечна, отмечается наличие эквино-вальгусной деформации стопы, ограничение движений в голеностопном суставе, боль при пальпации стопы и области голеностопного сустава.
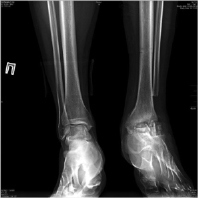
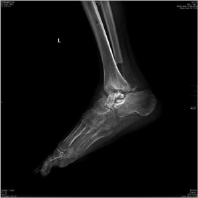
Рис. 1. Рентгенограммы пациента К. в опоре при поступлении: асептический некроз блока таранной кости, дефект малоберцовой кости, эквино-вальгусная деформация левой стопы
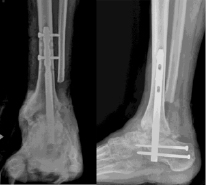
Рис. 2. Рентгенограммы пациента К. после операции: большеберцово-таранно-пяточный артродез с устранением всех видов деформации голеностопной области, фиксация проведена ретроградным блокируемым гвоздем Osteomed
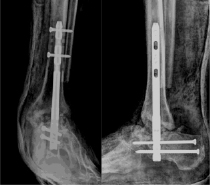
Рис. 3. Рентгенограммы пациента К. через 6 недель после операции: признаки формирующихся анкилозов голеностопного и таранно-пяточного суставов, стояние гвоздя удовлетворительное
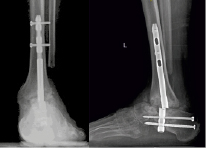
Рис. 4. Рентгенограммы пациента К. через 1 год после операции: перелом гвоздя в проекции голеностопного сустава, признаки несформированного анкилоза голеностопного сустава
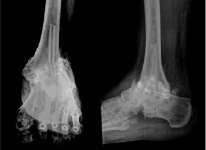
Рис. 5. Рентгенограммы пациента К. через 1 год после операции большеберцово-таранно-пяточного артродеза (по методике, разработанной авторами): сформирован анкилоз голеностопного и таранно-пяточного суставов
После проведенного клинико-рентгенологического исследования пациенту был поставлен диагноз: Приобретенная посттравматическая деформация левого голеностопного сустава как следствие асептического некроза блока таранной кости. Несостоявшийся анкилоз левого голеностопного сустава. Не опорная левая стопа. Синдром крузалгии, тарзалгии слева (рис. 1).
Больному предложено хирургическое лечение, согласие пациента на хирургическое лечение получено. Выполнена операция: корригирующий большеберцово-таранно-пяточный артродез слева, фиксация ретроградным блокируемым гвоздем Osteomed, костная аутопластика (рис. 2).
В послеоперационном периоде проводилось физиолечение, симптоматическая терапия. Швы удалены на 20 сутки, раны зажили первичным натяжением. В течение 6 недель проводилась иммобилизация гипсовой лонгетой до верхней трети голени без опоры на оперированную нижнюю конечность.
При контрольном осмотре через 6 недель отмечались признаки формирующегося анкилоза голеностопного и таранно-пяточного суставов слева (рис. 3). Гипсовая иммобилизация прекращена, разрешена нагрузка на левую нижнюю конечность.
Через 1 год после операции пациент обратился на амбулаторный прием с жалобами на боль и отеки в области левого голеностопного сустава. Из анамнеза выяснено, что через 2 месяца после прекращения гипсовой иммобилизации больной подвернул левую стопу, постепенно после этого присоединились вышеописанные жалобы.
Травматолого-ортопедический статус: область левого голеностопного сустава отечна, отмечается наличие подвижности в голеностопном суставе, металлический хруст при движениях в суставе, боль при пальпации области голеностопного сустава.
После проведенного клинико-рентгенологического исследования пациенту был поставлен диагноз: Приобретенная посттравматическая деформация левого голеностопного сустава, рецидив деформации. Несостоятельность (перелом) интрамедуллярного гвоздя. Несостоявшийся анкилоз левого голеностопного сустава. Не опорная левая стопа. Синдром крузалгии, тарзалгии слева (рис. 4).
Принято решение о проведении реартродезирования голеностопного сустава по оригинальной методике, разработанной в клинике [7]. Согласие пациента на хирургическое лечение получено. Под спинномозговой анестезией выполнена резекция малоберцовой кости слева на протяжении 150 мм от дистального конца малоберцовой кости. Вскрыт голеностопный сустав. Удалены из сустава остатки хрящевой рубцовой ткани, резецирован некротически измененный блок таранной кости. Осуществлена коррекция всех видов деформации стопы. Через разрез по подошвенной поверхности пяточной кости, оставшийся после удаления интрамедуллярного гвоздя, в положении нейтрального стояния стопы установлен диафиз малоберцовой кости длиной около 100 мм. Аутотрансплантат установлен плотно, коррекция стопы сохраняется. В оставшиеся полости голеностопного сустава плотно забиты оставшиеся фрагменты резецированной части малоберцовой кости. Метаэпифизарная часть уложена на свое место и фиксирована к большеберцовой и таранной костям 4 костными клиньями из диафиза малоберцовой кости. Синтез стабильный. ЭОП-контроль: коррекция достигнута. Послойно наложены швы на рану. Осуществлена иммобилизация гипсовой повязкой до верхней трети голени.
Пациент был активизирован на следующие сутки, ходил без опоры на оперированную конечность с помощью костылей. Осуществлялась гипсовая иммобилизация в течение 8 недель. Раны зажили первичным натяжением. При рентгенологическом контрольном обследовании через 2 месяца виден сформированный костный блок голеностопного и таранно-пяточного суставов.
При контрольном осмотре через 1 год после операции отмечается наличие сформированных анкилозов голеностопного и таранно-пяточного суставов (рис. 5).
Форма стопы и голеностопного сустава удовлетворительная, болевой синдром не отмечается. Пациент может надевать любую обувь, без остановки и болевого синдрома проходить до 3 километров.
Результаты исследования и их обсуждение
Данный случай интересен тем, что следствием перенесенной травмы и инфекционных осложнений голеностопной области стало развитие грубого некроза блока таранной кости с развитием крузартроза и вальгусной деформации таранной кости. При подобной деформации и перенесенном инфекционном процессе эндопротезирование сустава противопоказано. Выходом при этом является достаточно хорошо зарекомендовавшая себя методика артродезирования голеностопного и таранно-пяточного суставов. Данная технология и была использована в первую госпитализацию с использованием интрамедуллярного блокируемого гвоздя. Однако при возникшей в последующем повторной травме произошел перелом гвоздя в его технологически слабом месте (месте проведения блокирующих винтов). Результатом несостоятельности металлоконструкций стали рецидив деформации и несостоявшийся анкилоз голеностопного сустава. Выбор малоберцовой кости в качестве фиксатора при повторном артродезировании голеностопного сустава был аргументирован тем, что диафиз малоберцовой кости обладает высокими упруго-эластическими свойствами, достаточными для удержания стопы в заданном положении на период, достаточный для формирования анкилоза сустава. Аутокость также является отличным материалом для пластики дефектов костной ткани, возникших после предыдущих операций, в отличие от ригидных металлоконструкций.
В итоге у больного сформировался полноценный анкилоз голеностопного и таранно-пяточного суставов с хорошими клиническими результатами.
Выводы
Описанный пример хирургического лечения деформаций голеностопного и таранно-пяточного суставов позволяет продемонстрировать, что использование аутотрансплантатов из резецированной малоберцовой кости является вариантом выбора при хирургии грубых деформаций голеностопного и таранно-пяточного суставов.
Библиографическая ссылка
Пахомов И.А., Корочкин С.Б., Кузнецов В.В. БОЛЬШЕБЕРЦОВО-ТАРАННО-ПЯТОЧНЫЙ АРТРОДЕЗ ПРИ ТЯЖЕЛОМ ПОРАЖЕНИИ ГОЛЕНОСТОПНОГО И ТАРАННО-ПЯТОЧНОГО СУСТАВОВ: КЛИНИЧЕСКИЙ СЛУЧАЙ // Международный журнал прикладных и фундаментальных исследований. 2017. № 12-1. С. 79-82;URL: https://applied-research.ru/en/article/view?id=11967 (дата обращения: 12.05.2026).

