Scientific journal
International Journal of Applied and fundamental research
ISSN 1996-3955
ИФ РИНЦ = 0,556
CLINICAL AND IMMUNOLOGICAL CHARACTERISTICS AND CELL ENERGY METABOLISM ENZYMES DURING CHRONIC OBSTRUCTIVE PULMONARY DISEASE WITH FREQUENT EXACERBATIONS
Хроническая обструктивная болезнь легких (ХОБЛ) остается одним из наиболее распространенных хронических неинфекционных заболеваний и характеризуется значительной неоднородностью клинических проявлений. Традиционно выделяются бронхитический, эмфизематозный и смешанный фенотипы течения ХОБЛ [1, 2]. Рассматриваются особенности течения ХОБЛ у женщин, у лиц пожилого возраста, при ожирении, при сочетании бронхиальной астмы с ХОБЛ [2, 3]. В последние годы выделен особый фенотип ХОБЛ – ХОБЛ с частыми обострениями [4, 5]. В Испанских национальных рекомендациях по лечению ХОБЛ от 2012 г. выделяются четыре основных фенотипа: эмфизематозный и бронхитический с редкими обострениями; эмфизематозный с частыми обострениями; бронхитический с частыми обострениями; перекрест ХОБЛ и БА [6]. Важным критерием для выявления фенотипа с частыми обострениями, помимо регистрации более двух обострений в течение года, является то обстоятельство, что эти обострения развиваются через 4–6 недель от начала предыдущего обострения, если лечение не проводилось [7]. Как правило, обострения ХОБЛ развиваются при воздействии различных агентов и триггеров, но чаще всего является следствием контакта с инфекционными патогенами, что усиливает хроническое системное воспаление, которое лежит в основе патогенеза ХОБЛ [2, 8]. Системное воспаление при ХОБЛ сопровождается повышением уровня большинства про- и противовоспалительных цитокинов, прежде всего интерлейкинов (IL): IL-1 α , IL-1β, IL-6, IL-8, IL-18, IL-22 и фактора некроза опухоли – альфа (TNF-α), которые имеют тесную корреляцию с тяжестью заболевания и достигают максимальных значений в период обострения [9]. Нейтрофилы, Т-лимфоциты и макрофаги поддерживают воспаление в бронхах. Под действием триггерных факторов нейтрофилы мигрируют в легкие и являются источником свободных радикалов, а также выделяют нейтрoфильную эластазу, миелоперoксидазу, металлопрoтеазу, которые вместе с TNF-α и интерлейкинами являются основными медиаторами воспаления при развитии обструкции легких [10]. Ряд исследователей, изучая значение окислительного стресса в патогенезе ХОБЛ, определили в качестве эффекторов свободные радикалы и активные формы кислорода [11, 12]. Результатом окислительного стресса является непосредственное повреждающее действие на структуры легких, а также активация молекулярных механизмов, запускающих воспалительный процесс и продукцию провоспалительных цитокинов в легочной ткани. В связи с этим считается, что нарушение баланса между оксидантами и антиоксидантами играет значимую роль в патогенезе хронической обструктивной болезни легких [12]. Определить единственную причину формирования хронического воспалительного процесса достаточно сложно, но одной из наиболее частых причин нарушения энергетического баланса является гипоксия. Она характеризуется нарушением клеточного дыхания, недостаточностью биологического окисления и дефицитом энергии в клетках, что может служить важным патогенетическим аспектом расшифровки молекулярных механизмов реализации локального и системного воспаления при ХОБЛ [13]. В условиях гипоксии происходит изменение работы дыхательной цепи, возрастает уровень сукцината в крови и тканях и значение вклада сукцинатоксидазного окисления в общее дыхание [14]. На клеточно-молекулярном уровне индукция перечисленных выше патологических процессов приводит к нарушениям ультраструктуры и функции важной клеточной органеллы – митохондрии, к дисбалансу ферментов энергетического обмена клеток, представленных сукцинатдегидрогеназой и лактатдегидрогеназой [15]. Показателем активности митохондриального дыхания считается сукцинатдегидрогеназа (СДГ), а показателем одного из восстановительных путей биосинтеза гликолиза – лактатдегидрогеназа (ЛДГ), которая отражает взаимопревращение молочной и пировиноградной кислот. В условиях гипоксии тканей восстановительные процессы начинают отставать от восполнения затрат, и это формирует дополнительный порочный метаболический круг развития патологии на уровне клеточного дыхания [15]. При повреждениях митохондрий отмечена также активация моноцитов и нейтрофилов, участвующих в воспалительных процессах [16]. В работах S.E Weinberg с соавт. [17] было показано, что митохондриальный аэробный гликолиз необходим для активации Т-клеток посредством генерации митохондриальных АФК, необходимых для оптимальной активности ядерного фактора активированных Т-клеток. Также было отмечено, что белок митохондриальной противовирусной передачи сигнала играет одну из важных ролей в патогенезе ХОБЛ, поддерживая внутриальвеолярное воспаление, повышенные уровни протеаз и цитокинов, нарушение регуляции продукции активных форм кислорода АФК [18]. На сегодняшний день расширяется круг доказательств важной роли ферментов энергетического обмена клеток, обусловливающих митохондриальную дисфункцию, в патогенезе заболеваний различных органов и систем [19, 20]. Частые обострения ведут к прогрессированию клинических симптомов, ухудшению качества жизни, снижению эффективности проводимой терапии. Таким образом, становится актуальной задача по определению особенности клинико-иммунологических показателей и уровня ферментов энергетического обмена клеток у пациентов ХОБЛ с частыми обострениями в период ремиссии для разработки индивидуальных программ профилактики очередных обострений.
Цель исследования – оценить клинико-иммунологические показатели и показатели ферментов энергетического обмена клеток у пациентов ХОБЛ с частыми обострениями в сравнении с пациентами ХОБЛ, имеющими редкие обострения.
Материалы и методы исследования
Исследование проводилось с 2020 по 2022 г. на базе Больницы ПНЦ РАН, ИФПБ РАН и ИТЭБ РАН в рамках госзадания № 075-01406-20-01 по программе 0576-2020-0006, одобренной локальным этическим комитетом Б ПНЦ РАН, протокол № 16 от 20.11.2019 г.
Все пациенты, включенные в исследование, подписывали информированное согласие.
Критериями включения в исследование явились: стабильное состояние в течение предшествующих четырех недель у пациентов с ХОБЛ 2 стадии по спирометрическим показателям, отсутствие острых инфекционных заболеваний любой этиологии и локализации, острой и тяжелой хронической дыхательной и сердечно-сосудистой недостаточности, нарушения ритма, перенесенные сосудистые катастрофы (острый инфаркт миокарда и острое нарушение мозгового кровообращения), пневмония, туберкулез легких, бронхиальная астма, злокачественные заболевания любой локализации, беременность, оперативные вмешательства, отказ от исследования.
Под динамическим наблюдением находились 162 пациента с верифицированным диагнозом ХОБЛ, который был установлен согласно Международной программе «Глобальной инициативы по ХОБЛ (GOLD-2019)», Клиническим рекомендациям Российского респираторного общества, 2019 г., под ред. А.Г. Чучалина [1, 2].
Возраст пациентов от 40 до 75 лет. Согласно критериям включения в первую группу наблюдения вошли 48 пациентов с ХОБЛ 2 ст., которые имели документально подтвержденные частые обострения. Вторую группу (n = 62) составили пациенты с ХОБЛ 2 ст., имеющие редкие обострения. В группу контроля (n = 28) были включены условно здоровые пациенты, не курящие и не имеющие клинико-лабораторного и инструментального подтверждения патологии со стороны верхних и нижних отделов органов дыхания. Всем пациентам проводилось в динамике, в течение двух лет, общеклиническое, лабораторное обследование, КТ органов дыхания, оценка показателей функции внешнего дыхания, проба с сальбутамолом 400 мкг на спирографе «SpiroLab III» (MIR, Италия) и на аппарате «Валента» (Санкт-Петербург, Россия) путем анализа кривой «поток-объем» и оценки показателей ОФВ1 и ОФВ1/ФЖЕЛ, проба с 6-минутной дозированной ходьбой (6MWD), м, определялась сатурация кислорода (SaO2). Для оценки степени обратимости обструкции использовалась проба с β2-агонистом короткого действия (сальбутамолом – 400 мкг). ОФВ1 измеряли до и через 15 мин после ингаляции препарата. Увеличение ОФВ1 через 15 мин больше 15 % от исходного свидетельствовало об обратимости обструкции [1]. Степень выраженности одышки оценивалась по шкале mMRC, симптомы заболевания – по вопроснику CAT (COPD Assessment Test – оценочный тест по ХОБЛ) [1, 2].
Маркеры воспаления: СРБ определяли количественным иммунотурбодиметрическим методом с использованием набора реагентов «ДДС» (Россия) на биохимическом автоматическом анализаторе BS-400 Mindray (КНР); фибриноген – методом Клаусса; провоспалительные цитокины (IL-1β, IL-6, IL-8, TNF-α) – с помощью иммуноферментного анализатора MULTISKAN FC (Thermo Scientific Microplate Reader, США) по методике, прилагаемой к тестовым системам ЗАО «Вектор Бест», г. Новосибирск. Показатели ферментов энергетического обмена клеток (СДГ и ЛДГ) изучали цитобиохимическим методом в лимфоцитах периферической крови [3].
Статистическая обработка проводилась с использованием компьютерной программы Statistika 6.0. Рассчитывалось среднеарифметическое (±) стандартное отклонение (M±SD). Дальнейшую обработку результатов проводили с применением анализа t-теста Стьюдента. Для оценки степени корреляции использовали критерий корреляции Пирсона (г). Различия считались статистически значимыми при р < 0,05.
Результаты исследования и их обсуждение
Пациенты всех групп наблюдения были сравнимы по полу, возрасту, длительности заболевания. Средний возраст составил в 1 гр. – 54,4±3,11 года, во 2 гр. – 55,8±1.81 и в группе контроля – 54,6±1,26. Длительность заболевания ХОБЛ – соответственно 12,08±3,83 и 11,06±2,69 лет. Среднее число обострений ХОБЛ по данным медицинской документации у пациентов 1 гр. было равно 2,6± 0,14 случаев в год и для пациентов 2 группы наблюдения – 0,8±0,16. Активно курили 36 пациентов 1 гр. – 22,4±1,8 пачко/лет и 47 пациентов 2 гр. – 14,7±1,6 пачко/лет. Медикаментозную терапию все пациенты с ХОБЛ 2 ст. до момента включения в исследование получали нерегулярно, в основном комбинированные бронходилататоры короткого действия, антихолинергические препараты короткого действия. При обострении заболевания назначались по показаниям антибиотики по стандартным схемам лечения, предусмотренные GOLD (пересмотр 2018 г.), муколитики и глюкокортикостероиды через небулайзер и/или внутривенно [1].
С 2020 г. пациентам была назначена терапия комбинированными препаратами длительного действия ДДАХ/ ДДБА (ДДАХ – длительно действующие антихолинергики и ДДБА – длительно действующие β2-агонисты). В период ремиссии существенной разницы в показателях функции внешнего дыхания у пациентов групп наблюдения выявлено не было, соответственно 63,4±4,9 и 66,7±3,8 %D. Пациенты 1 гр. наблюдения в 67 % случаев предъявляли жалобы на кашель с мокротой, и у них диагностировался преимущественно бронхитический фенотип ХОБЛ, в то время как у 78 % пациентов 2 гр. наблюдения чаще беспокоила одышка и диагностировался преимущественно эмфизематозный фенотип. Примечательно, что сатурация кислорода у пациентов 2 гр. в период ремиссии и тест с 6-минутной дозированной ходьбой оставалась низкой и практически не отличалась от показателей пациентов 1 гр., что указывало на сохранение гипоксии у них даже в период ремиссии (табл. 1).
В анализах крови по общепринятым маркерам воспаления (количество лейкоцитов, СРБ, уровень фибриногена) отличий установлено не было. В то же время в периферическом анализе крови у пациентов 1 гр. в 58 % случаев выявлялась лимфопения и умеренно выраженная эозинофилия как в период обострения, так и в период ремиссии (табл. 2).
Таблица 1
Показатели степени выраженности одышки, симптомов заболевания, сатурации кислорода, функциональных резервов организма при ХОБЛ
|
Показатель |
ХОБЛ с частыми обострениями 1 гр. (n = 48) |
ХОБЛ с редкими обострениями 2 гр. (n = 62) |
Контроль (n = 28) |
||
|
Период обострения |
Период ремиссии |
Период обострения |
Период ремиссии |
||
|
Одышка по шкале mMRC |
3,02±0,22 |
1,92±0,09 |
2,13±0,71 |
1,04±0,06 |
0 |
|
SaO2 |
94,44±1,87 |
96,07±1,56 |
94,22±0,54 |
96,81±0,12 |
98,01±0,12 |
|
САТ-тест, баллы |
26±7 |
21±2 |
23±+3 |
17±+1 |
0–10 баллов |
|
Тест 6МWT |
304,6±9,2 м |
344,9±6,7 |
334,6±9,2 м |
349,9±6,7 |
576,2±6,8 |
Р < 0,005.
Таблица 2
Показатели крови у пациентов с ХОБЛ
|
Показатели |
Хобл с частыми обострениями, n = 48 |
Хобл с редкими обострениями в стадии ремиссии, n = 62 |
Группа контроля, n = 28 |
||
|
В стадии обострения |
В стадии ремиссии |
В стадии обострения |
В стадии ремиссии |
||
|
Лимфоциты, абс. количество |
1,1±0,32 |
1,6±0,91 |
2,,4±1,02 |
2,7±0,85 |
2,8±1,45 |
|
Эозинофилы, кл/мкл |
119,6±12,41 |
102,2±23,12 |
73,2±14,21 |
68,04±12,84 |
45,83±23,12 |
|
СРБ (реф. зн. 0–5 мг/дл) |
6,85±+5,05 |
4,88±+1,91 |
5.89±+0.97 |
2,79±+0,14 |
0.22±+0,07 |
|
Фибриноген г/л |
4,88±+0,16 |
3,12±+0,92 |
4,07±+0,87 |
3,72 ±+ 0,19 |
3,43±+0,24 |
Р < 0,005.
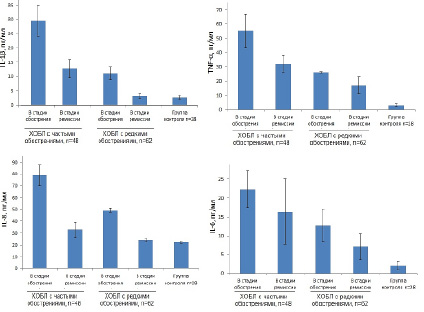
Рис. 1. Уровень провоспалительных цитокинов у больных ХОБЛ с частыми обострениями и больных ХОБЛ с редкими обострениями в период ремиссии и обострения
Среди признанных биомаркеров воспаления по данным литературы считается повышение уровней IL-6, TNF-α, IL-8, IL1β, CРБ, фибриногена в период обострения воспалительного процесса [21, 22]. Данные исследования продукции провоспалительных цитокинов в сыворотке крови пациентов с ХОБЛ двух групп наблюдения в период обострения и в период ремиссии представлены на рис. 1.
Из представленных данных видно, что в период обострения уровень всех провоспалительных цитокинов: TNF-α, IL-6, IL-8, IL1-β – был выше по сравнению с периодом ремиссии и с контролем, как в группе пациентов с частыми обострениями, так и в группе пациентов с редкими обострениями, что указывало на выраженность воспалительного процесса. Примечательно, что такая же закономерность оставалась и у пациентов группы ХОБЛ с редкими обострениями не только в период обострения, но и в период ремиссии. Так, в период ремиссии показатели TNF-α в группе пациентов с редкими обострениями превышали контрольные значения в 5,4 раза, IL-6 в 3,5 раза, IL-8 в 1, 09 раза и IL-1-β в 1,14 раза соответственно, при p < 0,05. Известно, что повышенные количества TNF-α, IL-6, IL-8 поддерживают системное воспаление, а IL-1β повышает хемотаксис, проницаемость сосудистой стенки, запускает реакции воспалительно-регуляторного каскада, стимулируя синтез коллагена, что способствует более раннему снижению функции внешнего дыхания и формированию фиброза [21, 22].
В группе пациентов с частыми обострениями, у которых определялись повышенные значения TNF-а и IL-6 в период ремиссии, активность ЛДГ и СДГ оставалась повышенной на 30 % и 20 % по сравнению с контрольной группой, что указывало на более выраженную активность воспалительного процесса и угрозу очередного обострения. Принципиальные отличия наблюдались в группе пациентов с редкими обострениями, у которых были выявлены более значимые изменения уровня ферментов СДГ и ЛДГ по сравнению с маркерами воспаления. Если маркеры воспаления в период ремиссии незначительно превышали показатели значений в контрольной группе, то активность СДГ и ЛДГ была ниже показателей контрольной группы. Активность СДГ при этом оставалась значительно сниженной по сравнению с группой контроля, что указывало на сохраняющуюся гипоксию тканей у больных ХОБЛ с редкими обострениями в период ремиссии. Корреляционный анализ между показателями сатурации кислорода, провоспалительным цитокином IL-6 и ферментами энергетического обмена клеток у пациентов ХОБЛ с редкими обострениями показал, что чем ниже была сатурация кислорода и выше активность IL-6, тем ниже были показатели ферментов энергетического обмена клеток. На рис. 2 и 3 представлена корреляционная зависимость между SaO2, СДГ и ЛДГ.
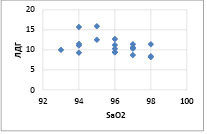
Рис. 2. График корреляционной связи между SaO2 и ЛДГ у пациентов 2 гр. наблюдения Коэффициент корреляции – -0,40455
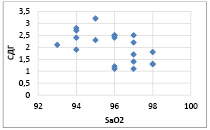
Рис. 3. График корреляционной связи между SaO2 и СДГ у пациентов 2 гр. наблюдения Коэффициент корреляции – -0,53255
Из представленных результатов видно, что наиболее выраженная корреляционная зависимость была установлена между показателями SaO2 и СДГ (r = -0,53255 при p < 0,05) и между SaO2 и ЛДГ(r = -0,40455 при p < 0,05) у пациентов с редкими обострениями.
Такая же закономерность прослеживалась и у пациентов с ХОБЛ с частыми обострениями, что подтверждает значение гипоксии в патогенезе ХОБЛ.
Таким образом, ХОБЛ с частыми обострениями чаще встречается у пациентов с бронхитическим фенотипом и характеризуется более выраженными изменениями функциональных, иммунологических и метаболических показателей по сравнению с пациентами ХОБЛ с редкими обострениями. В период ремиссии пациенты ХОБЛ с редкими обострениями сохраняли активность маркеров воспаления и сниженные показатели ферментов энергетического обмена, что указывало на угрозу очередного обострения. Чем ниже были значения СДГ, тем чаще возникали обострения ХОБЛ.
В патогенезе ХОБЛ ведущая роль принадлежит системным эффектам воспаления и окислительному стрессу. На клеточно-молекулярном уровне индукция перечисленных выше патологических процессов и хроническая гипоксия тканей могут нарушать ультраструктуру и функционирование важной клеточной органеллы – митохондрии.
При снижении доставки кислорода к митохондриям в клетках происходит нарушение активности ферментов энергетического обмена. Выявленные особенности маркеров воспаления и ферментов энергетического обмена клеток позволят расширить представления о патогенезе ХОБЛ и могут стать основанием для выявления новых потенциальных биомаркеров (СДГ и ЛДГ), которые смогут быть использованы для уточнения прогноза и подбора индивидуальной терапии.
Библиографическая ссылка
Косякова Н.И., Акуленко М.В., Прохоренко И.Р. КЛИНИКО-ИММУНОЛОГИЧЕСКИЕ ОСОБЕННОСТИ И ФЕРМЕНТЫ ЭНЕРГЕТИЧЕСКОГО ОБМЕНА КЛЕТОК ПРИ ХОБЛ С ЧАСТЫМИ ОБОСТРЕНИЯМИ // Международный журнал прикладных и фундаментальных исследований. 2022. № 8. С. 25-31;URL: https://applied-research.ru/en/article/view?id=13422 (дата обращения: 25.05.2026).
DOI: https://doi.org/10.17513/mjpfi.13422

