Проблема внегоспитальных пневмоний и количество летальных исходов от них осложнилось в настоящее время присоединением новой болезни, обозначенной как COVID-19, причиной возникновения которой является вирус из группы коронавирусов, обозначенный как SARS-CоV-2.
Первым очагом данного заболевания является Китай, провинция Ухань в декабре 2019 года. Тогда COVID-19 вызвал серьезное заболевание легких с развитием острого респираторного синдрома. Впоследствии коронавирус-2 (SARS-CoV-2) спровоцировал пандемию, которая до нынешнего времени имеет свои последствия. SARS-CoV-2, член семейства бета-коронавирусов, обладает одноцепочечной положительно-полярной нитью РНК с типичными структурными белками, включая белки оболочек, мембран, нуклеокапсида и шипа, которые отвечают за вирулентность вируса [1].
Современным методом для диагностики COVID-19 и дифференциальной диагностики с другими вирусными заболевания дыхательной системы является метод полимеразной цепной реакции, раннее рентгенологическое и КТ-исследование легких. Специфичность обратной транскрипцией в реальном времени (ОТ-ПЦР) составляет примерно 95%, но чувствительность ОТ-ПЦР при первоначальном обращении составляет 60–71% из-за характеристик набора, ограничений при отборе проб и транспортировке. Чаще используется неконтрастная компьютерная томография (КТ) органов грудной клетки. В недавнем метаанализе КТ органов грудной клетки имела совокупную чувствительность 94% и специфичность 37% [2-4]. COVID-19 имеет различные результаты КТ, а некоторые результаты КТ грудной клетки при COVID-19 могут очень напоминать результаты визуализации некоторых других патологий, проявляющихся воздушно-капельным заболеванием. Морфологический метод посмертного изучения легочной паренхимы также является важным для уточнения клинического диагноза и, соответственно, эпидемиологического прогноза.
Исследования О.В. Зайратьянца и соавторов [5] выявили, что основные морфологические изменения у пациентов, умерших от тяжелой формы COVID-19, локализуются в системе органов дыхания, но вместе с тем нередки поражения других органов и систем. Несмотря на проведенные исследования, авторы полагают, что вопросы патологической анатомии, патогенеза и морфогенеза при COVID 19 остаются еще недостаточно изученными для выработки эффективных лечебных и профилактических мер.
По данным авторов [6], летальные исходы от COVID-19 в Китае в основном отмечаются в группе пожилых лиц старше 60 лет и, как правило, на фоне сопутствующей патологии. Авторы указывают, что смертность в США от коронавирусной болезни наиболее часто отмечена в возрастной группе старше 85 лет и доходит до 27%, в группе от 65 до 84 лет в интервале от 3% до 11%. В Италии и Российской Федерации высокая смертность также отмечается среди лиц пожилого возраста.
Мужчины более подвержены инфицированию SARS-CoV-2 и умирают в 1,5 раза чаще, чем женщины [7; 8].
Цель исследования – изучение и выявление клинических и морфологических особенностей летальных исходов пневмоний, вызванных SARS-CoV-2, в зависимости от результатов ПЦР-исследования на основе данных патологоанатомического бюро города Алматы.
Материал и методы исследования
Для реализации поставленной цели и задач работы в ходе данного научного исследования был проведен анализ 65 летальных исходов от COVID-19 пневмоний пациентов, находившихся на лечении в инфекционных и провизорных стационарах города Алматы в период эпидемии COVID-19 с начала апреля до начала сентября 2020 года. Все пациенты находились на лечении с клиническим диагнозом тяжелой коронавирусной инфекции, осложненной пневмонией, но, несмотря на проведенное лечение, наступил летальный исход. В исследуемую группу вошли случаи тяжелой COVID-19 инфекции, в том числе подтвержденные полимеразной цепной реакцией и не подтвержденные.
Анализ включал изучение клинических данных и данных аутопсии с дальнейшим микроскопическим (гистологическим и гистохимическим исследованием) анализом образцов органов и тканей. Особо тщательному анализу была подвергнута система органов дыхания.
Для изучения клинических данных проанализированы медицинские карты стационарного больного, а именно: анамнез заболевания, количество дней от момента появления первых признаков до момента госпитализации и наступления летального исхода; количество проведенных койко-дней. Систематизированы жалобы и объективные данные. Во всех медицинских картах имелись и учитывались данные о рентгенологическом исследовании и указан процент поражения легочной ткани; изучались общий анализ крови, общий анализ мочи, биохимические анализы, электрокардиограмма, проведенное лечение, время инициации и продолжительность ИВЛ. Анализировали возраст, пол, клиническую симптоматику, тяжесть при поступлении и тяжесть течения заболевания, преморбидный фон, проводимую терапию, основной механизм и причину смерти. Особое внимание уделялось сопутствующей патологии и возрасту пациентов.
Во время аутопсии изучены и оценены макроскопические изменения верхних и нижних дыхательных путей, легких и других органов. В каждом случае проводилось микроскопическое исследование не менее 10 образцов ткани легких, взятых из участков с различными макроскопическими изменениями.
Результаты исследования и их обсуждение
По нашим данным, в группе умерших от COVID-19 с ПЦР-положительным и ПЦР-отрицательным результатом исследования преобладали мужчины, по сравнению с женщинами, в соотношении 63% и 37% (рис. 1).
Наибольшее количество смертей пациентов мужского пола отмечено в возрастной группе от 61 до 80 лет – 23 случая (56%) и в группе 81 год и старше – 10 наблюдений (24%). Среди женщин в возрастной группе 61-80 лет выявлено 11 случаев (45%), и в группе 81 год и старше также 11 случаев (45%).
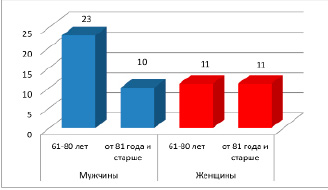
Рис. 1. Распределение количества смертей респондентов по полу и возрасту
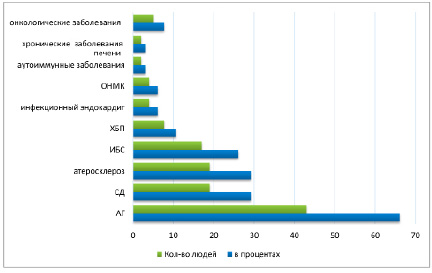
Рис. 2. Количество случаев различных видов сопутствующей патологии
В рубрике сопутствующей патологии наиболее часто выявлялась артериальная гипертензия (АГ), отмеченная в 43 наблюдениях (66,1%), вторым по частоте встречаемости выявлен сахарный диабет (СД) – в 19 случаях (29,2%) (рис. 2).
Явления атеросклероза отмечены у 19 умерших, что составило 29,2%, хроническая ишемическая болезнь сердца – у 17 умерших пациентов (26,1%), хроническая болезнь почек в 7 случаях (10,7%), онкологические заболевания в пяти наблюдениях (7,69%), первичный инфекционный эндокардит – в четырех случаях (6,1%), острое нарушение мозгового кровообращения – в четырех случаях (6,1%), аутоиммунные заболевания – в двух наблюдениях (3,07%), хронические заболевания печени в двух случаях (3,07%).
Также отмечалось наличие сочетания сопутствующих заболеваний. В частности, пять сопутствующих патологических процессов, выявленных при аутопсии, отмечены у двух умерших и составили 3,07%, четыре заболевания – у шести (9,2%) человек, три заболевания – у 16 (24,6%), два сопутствующих заболевания – у 17 (26,1%), одна сопутствующая патология – у 21 (32,3%). У четырех (6,1%) умерших при вскрытии не выявлено сопутствующей патологии.
При изучении медицинских карт в первую очередь было обращено внимание на жалобы больных при поступлении. Основными в медицинских картах умерших больных с диагнозом COVID-19 были жалобы на слабость, выявленную в 80% случаев, и одышку в покое, отмеченную в 60% наблюдений. Следующей по частоте встречаемости отмечена жалоба на повышение температуры, в группе COVID-19 данный признак выявлялся в 55,3% наблюдений. В обеих группах (ПЦР+ и ПЦР-) отмечен кашель с трудноотделяемой мокротой, причем в первой группе он встречался чаще и составил 49,2%, во второй группе – 40,6%. На боль в грудной клетке чаще жаловались больные с ПЦР+ результатом по сравнению с больными с ПЦР- результатом, что отмечено в 27,6% и 15,6% случаев соответственно.
Чувство першения в горле выявлялось с одинаковой частотой в обеих группах.
Боль в грудной клетке выявлялась чаще у больных с ПЦР+ результатом по сравнению с больными с ПЦР- (27,6% и 15,6%). Чувство боли во всем теле отмечено в группе ПЦР-положительных пациентов в количестве 3% и не выявлено в группе ПЦР-отрицательных. Головная боль чаще выявлялась в группе с ПЦР-отрицательным результатом и составила в наших исследованиях 15,6% наблюдений, тогда как в группе ПЦР-положительных данный признак выявлен в 12,3% случаев (рис. 3).
При рентгенологическом исследовании наиболее часто в группе умерших с положительным результатом ПЦР и отрицательным результатом ПЦР отмечалась двухсторонняя полисегментарная пневмония, составившая в группе с положительным ПЦР 41.6%, в группе с отрицательным ПЦР 58.6%.
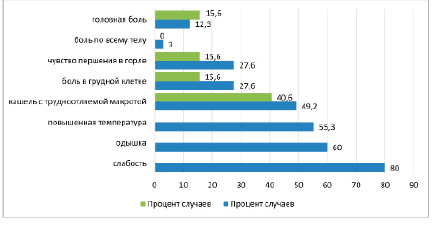
Рис. 3. Основные жалобы пациентов с ПЦР-положительными и ПЦР-отрицательными результатами
В случаях проведения пациентам компьютерной томографии были выявлены поражения легочной паренхимы от 34% до 84% в группе с ПЦР-положительным результатом. В группе с ПЦР-отрицательным результатом отмечалось поражение от 25% до 95% легочной ткани.
В общем анализе крови в группе с ПЦР-положительным результатом количество лейкоцитов варьировало от цифр нижней границы нормы до высокого лейкоцитоза, количество эритроцитов снижалось, количество тромбоцитов также снижалось. В группе с ПЦР-отрицательным результатом отмечались как лейкопения, так и лейкоцитоз, эритроциты в подавляющем большинстве случаев оставались в пределах нормы, за исключением двух случаев снижения, тромбоциты не увеличивались количественно, но в 19% случаев наблюдалась тромбоцитопения.
На вскрытии специфических макроскопических изменений не было выявлено. Не были выявлены отличия макроскопической картины в случаях с ПЦР-положительным и ПЦР-отрицательным результатом исследования. Определенные макроскопические особенности выявлены в зависимости от стадии острого респираторного дистресс-синдрома. В случаях летального исхода в первой стадии в обеих группах выявлялось полнокровие и отечность легочной паренхимы, отсутствие блеска плевры, полнокровие трахеи и крупных бронхов. Инфаркты отсутствовали. Поверхность разреза имела ярко-красный или красно-вишневый цвет.
В случаях летального исхода во второй стадии легочная ткань оставалась уплотненной, безвоздушной, темно-красного цвета с поверхности и на разрезе, инфаркты также не были выявлены. В тех случаях, когда длительность заболевания была от 10 суток и больше, на вскрытии отмечалась «мраморность» структуры легочной паренхимы как с поверхности, так и на разрезе.
При микроскопическом исследовании в первой стадии респираторного дистресс-синдрома при COVID-19 изменения в легочной ткани характеризовались отеком и кровоизлияниями как в группе ПЦР-положительных случаев, так и в группе ПЦР-отрицательных наблюдений. Во второй стадии в обеих группах обращала на себя внимание десквамация альвеолоцитов первого и второго порядка, которые находились в просвете альвеол и формировали симпласты. В альвеолоцитах обнаруживались базофильные включения, возможно, частицы вируса, что требует дальнейшего исследования. Гиалиновые мембраны и фокусы плоскоклеточной метаплазии альвеолярного эпителия выявлялись во всех летальных случаях COVID-19 и носили выраженный характер. Признак характерен для второй пролиферативной стадии заболевания. В третьей стадии COVID-19 характерным морфологическим признаком служит выраженный фиброз, который начинает формироваться уже в первые сутки заболевания, т.е. в экссудативную фазу острого респираторного дистресс-синдрома. Фиброз носил распространенный характер. Соединительная ткань располагалась вокруг сосудов, вокруг бронхов, по межальвеолярным перегородкам, значительно утолщая последние, а также в просвете альвеол, формируя крупные поля. Также характерным является присоединение гнойного экссудата и наличие колоний грибов.
Выводы
1. Летальные исходы от COVID-19 с ПЦР-положительным и ПЦР-отрицатель-ным результатом исследования чаще отмечаются у мужчин, по сравнению с женщинами, в соотношении 63% и 37%. Наибольшее количество смертей пациентов мужского пола отмечено в возрастной группе от 61 до 80 лет.
2. У умерших с COVID-19 при положительном и отрицательном результате ПЦР наиболее часто выявлены артериальная гипертония и сахарный диабет в качестве сопутствующей патологии. Также отмечалось наличие сочетания сопутствующих заболеваний.
3. Основными жалобами у больных, умерших с диагнозом COVID-19, ПЦР-поло-жительные случаи и ПЦР-отрицательные случаи, были жалобы на слабость, выявленную в 80% случаев, и одышку в покое, отмеченную в 60% наблюдений.
4. При рентгенологическом исследовании наиболее часто в группе умерших с положительным результатом ПЦР и отрицательным результатом ПЦР отмечалась двухсторонняя полисегментарная пневмония.
5. На вскрытии специфических макроскопических изменений, характерных только для COVID-19, не было выявлено. Не были выявлены отличия макроскопической картины в случаях с ПЦР-положительным и ПЦР-отрицательным результатом исследования.
6. Микроскопические изменения в легких у умерших с ПЦР-положительным результатом и ПЦР-отрицательным результатом характеризовались развитием респираторного дистресс-синдрома и зависели от сроков и, соответственно, от стадии синдрома.
7. Фибротические изменения в паренхиме легкого отмечены на ранних сроках возникновения пневмонии.
8. На поздних сроках течения патологического процесса отмечается выраженный фиброз, присоединение гнойного экссудата и грибкового поражения.

