Scientific journal
International Journal of Applied and fundamental research
ISSN 1996-3955
ИФ РИНЦ = 0,556
COURSE OF CORONAVIRUS INFECTION IN A CHILD WITH CYSTIC FIBROSIS
Муковисцидоз является аутосомно-рецессивным моногенным наследственным заболеванием, которое характеризуется поражением всех экзокринных желёз, а также жизненно важных органов и систем [1]. Муковисцидоз – наиболее частая наследственная полиорганная патология с тяжелым течением и прогнозом, представляющая важную медико-социальную проблему в связи с низкой продолжительностью жизни [2]. Ген CFTR (МВТР – трансмембранный регулятор муковисцидоза) был идентифицирован в 1989 г. Ген расположен в середине длинного плеча 7-й аутосомы, содержит 27 экзонов и охватывает 250 000 пар нуклеотидов. Он контролирует структуру и функцию одноименного белка. Последние исследования показали, что ген CFTR является собственно хлоридным каналом [3].
Согласно статистическим данным, общее число всех пациентов с муковисцидозом в Республике Мордовия на 2020 год в абсолютных числах составляет 20 человек, количество взрослых в абсолютных цифрах – 5 человек. Доля больных в федеральном округе – 2,6%; доля в общем регистре – 0,5% [4]. Появление COVID-19 поставило перед специалистами здравоохранения задачи, связанные с быстрой диагностикой и оказанием медицинской помощи больным. В настоящее время продолжаются интенсивное изучение клинических и эпидемиологических особенностей заболевания, разработка новых средств его профилактики и лечения [5]. На данный момент известно, что тяжелая форма COVID-19 у детей встречается реже, чем у взрослых. Однако дети подвержены, по крайней мере, двум долгосрочным последствиям: мультисистемному воспалительному синдрому и длительному постковидному синдрому. Оба последствия могут проявляться даже у бессимптомных пациентов [6].
Заболеваемость COVID-19 во всем мире у детей была намного ниже, чем у взрослых, до появления вызывающего озабоченность варианта B.1.1.529 (Omicron). Было показано, что омикрон вызывает резкое увеличение числа детских инфекций и госпитализаций по сравнению с предыдущими вариантами [7]. Дети с муковисцидозом считаются клинически уязвимой группой населения с присущим им более высоким риском развития тяжелой формы COVID-19, хотя была отмечена определенная вариабельность в отношении исходов и госпитализации. Панкреатическая недостаточность, обусловленная вариантами гена CFTR, приводит к тяжелым клиническим исходам, таким как прогрессирующее заболевание легких, недостаточность питания. Все эти факторы связаны с риском тяжелой инфекции SARS-CoV-2 [8]. Данные о заболеваемости коронавирусной инфекцией среди пациентов с диагнозом «муковисцидоз» скудны из-за различий в методах сбора данных между отдельными регистрами [9]. По состоянию на 8 марта 2021 года, по данным Европейского общества муковисцидоза, в общей сложности в 1126 случаях коронавирусной инфекции сопутствующей патологией был диагноз «муковисцидоз» [10].
Клинический случай
Пациент женского пола, возраст 3 года 4 месяца.
Из анамнеза жизни известно, что ребенок от 1-й беременности, первых родов. Беременность протекала на фоне угрозы выкидыша на сроке 15–16 недель. Роды путем операции кесарева сечения на сроке 36 недель. В возрасте 2 суток развилась клиника кишечной непроходимости. После дообследования выставлен диагноз «муковисцидоз».
В последующем девочка находилась на лечении в отделении муковисцидоза ГБУЗ Московского областного консультативно-диагностического центра с диагнозом «муковисцидоз, смешанная форма, среднетяжелое течение. Хронический бронхит. Хроническая панкреатическая недостаточноcть тяжелой степени. Генетический диагноз: CFTRdele2.3 (21 Kb)». В 2020 и 2021 годах неоднократно находилась на стационарном лечении с диагнозом: «внебольничная пневмония».
С 08.02 – 18.02.2022 года стационарное лечение с диагнозом: Основной: Коронавирусная инфекция СОVID-19, вирус идентифицирован, тяжелое течение. Осложнение: Двусторонняя полисегментарная пневмония. Дыхательная недостаточность 2-й степени. Сопутствующий: Токсическое поражение печени, ассоциированное с коронавирусной инфекцией, минимальная биохимическая активность. Муковисцидоз, смешанная форма, среднетяжелое течение. Хроническая панкреатическая недостаточность, тяжелое течение.
Согласно лабораторно-инструментальным данным, отмечались постепенное нарастание D-димера от 563 до 2350 нг/мл, явления цитолиза с увеличением печеночных ферментов АЛТ до 81 Ед/л и АСТ до 161 Ед/л. Пациентке проводили лечение: инфузионная терапия, капли интерферон альфа-2b, ингибиторы протонного насоса, бронходилататоры, ингаляционные ГКС, дорназа-альфа, гепаринотерапия 200 ЕД/кг/сут с последующим снижением дозы, заместительная ферментотерапия, с гепатопротекторной целью Адеметионин. На фоне лечения отмечали положительную динамику. Выписана на амбулаторное наблюдение.
31.08.2022 года у ребенка отмечаются ухудшение состояния, выраженные катаральные явления, бронхообструкция. Тест на COVID-19 экспресс-методом положительный. Ребенок госпитализирован в Республиканскую инфекционную клиническую больницу. При обследовании КТ органов грудной клетки от 07.09.2022 года: КТ признаки двухсторонней сегментарной пневмонии, множественные бронхоэктазы, вовлечение паренхимы справа 30%, слева 28%. Мазок из носо-/ротоглотки на COVID-19 методом ПЦР от 31.08.2022: РНК SARS CоV-2 обнаружена, Ct 22,5.
В стационаре находилась с 31.08.2022 по 19.09.2022 года с диагнозом: Основной: Коронавирусная инфекция СOVID-19, вирус идентифицирован, тяжелое течение. Осложнение: Внебольничная двусторонняя сегментарная пневмония, тяжелое течение. Дыхательная недостаточность 2-й степени. Правосторонний гидроторакс. Сопутствующие: Белково-энергетическая недостаточность. Реактивный гепатит. На фоне проводимой терапии отмечали положительную динамику. Мазок из рото-/носоглотки на COVID-19 методом ПЦР от 19.09.22: РНК SARS CoV-2 не обнаружена.
Ухудшение состояния с 17.09.2022 года в виде выраженной слабости, появления липкого пота на лице, кашля, головной боли, одышки. Учитывая сопутствующую патологию, отрицательный тест на коронавирусную инфекцию, 19.09.2022 года переведена для дальнейшего лечения в ГБУЗ Республики Мордовия «ДРКБ», по тяжести состояния госпитализирована в отделение реанимации.
Объективно при поступлении: Общее состояние тяжелое за счет интоксикации, дыхательных нарушений. Вес 10,3 кг, рост 81 см. Z-score массы тела к возрасту составляет 2,99, что соответствует тяжелой недостаточности питания. Температура тела на малых субфебрильных и нормальных цифрах. Кожные покровы и слизистые оболочки бледно-розовые, липкие. Аускультативно дыхание в легких проводится по всем полям, ослаблено в нижних отделах, выслушиваются крепитация и мелкопузырчатые хрипы по всем полям, больше слева. Перкуторно тимпанический звук. SpO2 90% с инсуфляцией кислорода через носовые канюли 5 л/мин. ЧД до 46 в минуту. Тоны сердца ясные. Ритм правильный. ЧСС 130–140 в минуту. АД 114/82 мм рт. ст. Живот умеренно вздут, безболезненный. Перистальтика выслушивается. Печень +2,5 см из-под края реберной дуги. Стула не было. Мочеиспускание самостоятельное. Диурез адекватный.
Согласно лабораторно-инструментальным данным, при поступлении у пациентки была анемия (гемоглобин капиллярной крови – 84 г/л), отмечались умеренный лейкоцитоз (лейкоциты – 14,2х109/л) и тромбоцитопения (тромбоциты – 86х109/л). В динамике – падение уровня гемоглобина до 60 г/л и тромбоцитов до 70х109/л, нарастание лейкоцитоза до 40х109/л. В коагулограмме явления коагулопатии, нарастание D-димера до 4856 нг/мл. В биохимическом анализе крови явления цитолиза (АЛТ – 76 Ед/л, АСТ – 180 Ед/л, ГГТ – 98 Ед/л), увеличение СРБ до 18 мг/л.
Согласно данным УЗИ органов брюшной полости и почек: УЗ-признаки гепатомегалии с диффузными изменениями паренхимы; реактивные изменения в селезенке. На обзорной рентгенограмме органов грудной клетки в прямой проекции: R-картина выпотного плеврита справа. Диффузные интерстициальные изменения в легких.
20.09.2022 года собран врачебный консилиум, решением которого скорректирована терапия: подключена иммунокорригирующая терапия (внутривенный иммуноглобулин). Учитывая частые обострения инфекционно-воспалительного процесса в бронхолегочной системе, а также ранее проведенную антибактериальную терапию, не исключается возможная персистенция синегнойной инфекции. В связи с этим назначена комбинация Меропенема и Амикацина. Также нельзя полностью исключить возможность MRSA-инфекции, поэтому эмпирически назначен Ванкомицин.
21.09.2022 года состояние с отрицательной динамикой в виде внезапной остановки дыхательной и сердечной деятельности. При осмотре сознание отсутствует, кома 3-й степени. Зрачки одинаково умеренно расширены с обеих сторон, фотореакция вялая, рефлексы отсутствуют. Дыхание отсутствует, ребенок заинтубирован. Переведена на аппарат ИВЛ в принудительном режиме с инсуфляцией кислорода 100%. Аускультативно дыхание проводится по всем полям, ослаблено в нижних отделах, крепитирующие и мелкопузырчатые хрипы по всем полям, больше слева. На фоне ИВЛ постепенно начала восстанавливаться сатурация SpO2 до 100%. Тоны сердца отсутствуют, немедленно начат непрямой массаж сердца. Реанимационные мероприятия проводились 30 минут и имели успех.
Рентгенография органов грудной клетки в прямой проекции: рентгенологическая картина напряженного субтотального пневмоторакса справа с дислокацией средостения влево.
Выполнено дренирование плевральной полости. На основании клиники и интраоперационных данных выставлен клинический диагноз: «спонтанный правосторонний пневмоторакс».
23.09.2022 года в 00:11 состояние с отрицательной динамикой в виде остановки сердечной деятельности (на ЭКГ зафиксирована асистолия), начаты реанимационные мероприятия в течение 3 минут – успешны. В качестве кардиотонической поддержки назначено титрование Допамина и Эпинефрина. В 4.40 вновь зафиксирована остановка сердечной деятельности, начаты реанимационные мероприятия, которые в течение 30 минут успеха не имели. Констатирована биологическая смерть.
При патологоанатомическом исследовании у ребенка диагностирована двусторонняя субтотальная вирусно-бактериальная пневмония, вызванная коронавирусной инфекцией COVID-19 в сочетании с Klebsiela pneumonia. Констатированы морфологические признаки острого респираторного дистресс-синдрома в пролиферативно-фибротической стадии.
Гистологическое исследование
В легких (рис. 1) отмечаются крупные фокусы интерстициального и внутриальвеолярного фиброза. Просвет бронхов и альвеол в части полей зрения неправильной формы, с очагами плоскоклеточной метаплазии эпителия. В просвете плотные базофильные массы с нейтрофилами, стенка с очагово-диффузной инфильтрацией лимфоцитами, единичными макрофагами, гистиоцитами и нейтрофилами. Перибронхиальная гиперплазия лимфоидных фолликулов. В просвете альвеол в части полей зрения эритроциты, в других – воспалительный экссудат.
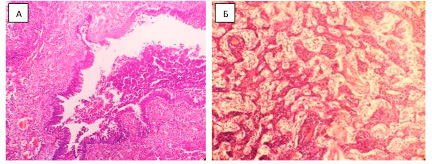
Рис. 1. Гистологический препарат легких А. Окраска гематоксилин-эозин. Увеличение х100 Б. Окраска гематоксилин-эозин Увеличение х400
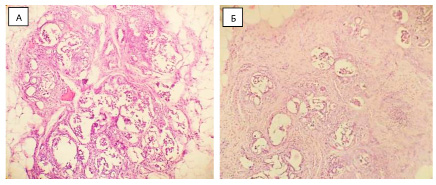
Рис. 2. Гистологический препарат поджелудочной железы А. Окраска гематоксилин-эозин. Увеличение х400 Б. Окраска гематоксилин-эозин Увеличение х100
Поджелудочная железа (рис. 2) практически полностью представлена жировой тканью, среди которой определяются единичные неправильной формы островки Лангерганса. Ацинусы и выводные протоки не прослеживаются. Имеются единичные кистозно-трансформированные протоки, содержащие гомогенные эозинофильные массы.
Результаты исследования и их обсуждение
В данном наблюдении инфицирование ребенка коронавирусной инфекцией произошло дважды за календарный год. Вирус был идентифицирован путем исследования мазков из рото- и носоглотки методом ПЦР. К сожалению, в медицинской организации не удалось определить штамм коронавируса, который оказался возбудителем заболевания в обоих случаях. Лишь по клиническим данным, в том числе по характеру течения, можно предположить, что в первом случае, вероятно, был штамм Omicron, а во втором – штамм Delta.
Как известно, мутации гена муковисцидоза нарушают не только транспорт ионов хлора, но и их секрецию. Как следствие, увеличиваются реабсорбция ионов натрия железистыми клетками и дегидратация желёз внешней секреции. Поэтому выделяемый секрет становится густым и вязким [1]. Коронавирус SARS-CoV-2 сопряжен с тяжелым острым респираторным синдромом, причиной которого является цитокиновый шторм. Цитокиновый шторм сопровождается выбросом большого количества биологически активных веществ, приводящих к повышению проницаемости мелких сосудов легких, накоплению транссудата в интерстиции, частично в альвеолах, к отеку альвеолокапиллярной мембраны [5]. Эти два патогенетических фактора в совокупности привели к фатальным последствиям течения заболевания.
По данным имеющейся статистики, тяжелое течение коронавирусной инфекции у детей отмечается в среднем в 1% случаев, чаще всего осложненные формы болезни развиваются у детей с тяжелыми сопутствующими заболеваниями [11]. Описанных клинических случаев течения коронавирусной инфекции у детей с муковисцидозом крайне мало. Однако имелись сообщения и о летальных исходах.
Пациенты с муковисцидозом являются группой риска по тяжелому течению респираторных вирусных заболеваний. В связи с этим была создана программа наблюдения ECFS-COVID-19 для сбора информации по особенностям COVID-19 у пациентов с муковисцидозом Европейского общества по муковисцидозу, направленная на оказание пациентам с муковисцидозом необходимой помощи [12]. Согласно последним данным программы наблюдения Европейского общества по муковисцидозу ECFS-COVID-19, по состоянию на 27.05.2020 случаи COVID-19 зарегистрированы в 13 странах из 35, согласившихся участвовать в сборе данных. Сообщается о 79 пациентах с описанием 72 случаев (34 мужчины и 38 женщин, 16 детей), включая российских больных. Заболевание протекало бессимптомно у 17 пациентов, легко – у 27, тяжело – у 7, критически – у 3. Общее число госпитализированных составило 41 человек, 6 из них нуждались в интенсивной терапии, 2 находились на искусственной вентиляции, 3 умерли [13].
Заключение
По данным проведенных исследований, в том числе зарубежных, коронавирусная инфекция у детей с муковисцидозом протекает чаще всего в легкой и бессимптомной форме, однако отмечались и случаи с летальными исходами. В связи с этим описание каждого конкретного клинического наблюдения может представлять интерес для практикующих врачей. В представленном клиническом наблюдении рассмотрены специфические симптомы и течение COVID-19 у ребенка с муковисцидозом, их стремительное развитие и агрессивный характер, что в результате привело к летальному исходу. Поэтому необходимо тщательно подходить к вопросам профилактики коронавирусной инфекции у детей с муковисцидозом. В связи с вышеизложенным особо остро стоит вопрос о разработке этиотропного лечения и специфической профилактики COVID-19 у детей.
От законного представителя (матери) пациентки получено письменное информированное добровольное согласие на публикацию описания клинического случая в научном журнале, включая его электронную версию (дата подписания 06.02.2023).
Библиографическая ссылка
Чиркова О.А., Ледяйкина Л.В., Рузавина Е.Ф., Каминская Т.М., Верещагина В.С., Ледяйкина С.А ТЕЧЕНИЕ КОРОНАВИРУСНОЙ ИНФЕКЦИИ У РЕБЕНКА С МУКОВИСЦИДОЗОМ // Международный журнал прикладных и фундаментальных исследований. 2023. № 4. С. 43-48;URL: https://applied-research.ru/en/article/view?id=13529 (дата обращения: 05.05.2026).
DOI: https://doi.org/10.17513/mjpfi.13529

