Scientific journal
International Journal of Applied and fundamental research
ISSN 1996-3955
ИФ РИНЦ = 0,556
ANALYSIS OF THE RISK OF ESOPHAGEAL CANCER IN OBESE PATIENTS IN THE PRIMARY HEALTH CARE SYSTEM
Рак пищевода – это злокачественная опухоль, исходящая из слизистой оболочки пищевода. Это заболевание является одним из самых агрессивных злокачественных новообразований и занимает восьмое место в структуре смертности в мире [1]. В его развитии играет роль цилиндроклеточная метаплазия. По данным Международного агентства по изучению рака (International Agency for research on Cancer, IARC), на 2014 год заболеваемость составила 50,1 случая на 100 тыс. населения в год, смертность – 34,3. В России в 2018 году было диагностировано 7750 новых случаев, из которых III и IV составили 33,6 и 30,9% соответственно, а 1-годичная летальность – 59% [2]. Распространенность метаплазии пищевода в США и Канаде колеблется от 1,6 до 6,8%, по данным разных источников. В Европе распространенность этого состояния варьирует от 1,6 до 4,9% [3]. По статистическим данным, заболеваемость злокачественными новообразованиями пищевода у россиян за период с 2002 по 2012 годы возросла с 4,99 до 5,1 случая на 100 тыс. населения [3]. Наиболее частой морфологической формой в России является плоскоклеточный рак, реже – аденокарцинома [1]. По данным Организации сотрудничества и развития (OECD), США занимает первое место в структуре статистики ожирения. Этот диагноз верифицирован у 38,2% американцев старше 15 лет. К 2030 году прогнозируется превышение показателя до уровня 45% [4]. За последние 40 лет наблюдается заметный рост заболеваемости аденокарциномой пищевода. Данные по США демонстрируют увеличение заболеваемости аденокарциномой пищевода на фоне увеличения распространенности ожирения во всем мире в период с 1975 по 2014 годы в 3,6 раза для мужчин и в 2,3 раза для женщин [5]. По данным Американского канцер регистра, с 1980 по 1990 годы заболеваемость аденокарциномой пищевода удвоилась. К 2025 году прогнозируется рост распространенности ожирения во всем мире до 18% среди мужчин и более 21% среди женщин [6]. В Российской Федерации с проблемами ожирения сталкиваются 19,6% россиян. В 2020 году в России отметился регресс статистики ожирения.
Цель исследования – изучить риск возникновения рака пищевода у больных с ожирением в системе оказания первичной медико-санитарной помощи.
Материалы и методы исследования
Объектом исследования являлись пациенты с ожирением и раком пищевода. Выполнен анализ данных литературы из модуля поиска «Российская Академия Естествознания», eLIBRARY.RU, Pub Med. Период поиска составил 10 лет.
Результаты исследования и их обсуждение
Первичная медико-санитарная помощь является основой системы оказания медицинской помощи [7]. Основными задачами поликлиники являются проведение профилактических мероприятий по предупреждению и снижению заболеваемости, выявление ранних и скрытых форм заболеваний, социально значимых заболеваний и факторов риска. Также поликлиника организует и оказывает паллиативную помощь больным, в том числе больным онкологическими заболеваниями. Поэтому в штате поликлиники предусмотрен врач-онколог или врач-специалист, прошедший подготовку по онкологии. Стандарты медицинской помощи взрослым при раке пищевода и кардии регламентируют как первичный, так и диспансерный прием у врача-онколога [8].
Результаты некоторых исследований демонстрируют гендерные различия в значимости ожирения как фактора риска рака пищевода [9] (рис. 1, 2).
В представленном исследовании ожирение можно рассматривать как фактор риска рака пищевода преимущественно у женщин, тогда как у мужчин не наблюдается триггерной значимости ожирения при данной патологии. Практически во всех регионах мира отмечается вариабельность рака по полу [10].
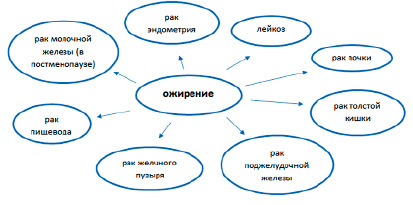
Рис. 1. Ожирение как фактор риска онкопатологии у женщин
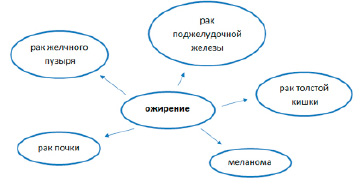
Рис. 2. Ожирение как фактор риска онкопатологии у мужчин
Известно, что риск онкологического заболевания коррелирует с длительностью ожирения. По данным Всемирной организации здравоохранения (ВОЗ), 2,8 млн людей ежегодно умирают от коморбидности ожирения и зависимых хронических неинфекционных заболеваний. В России в 2020 году зарегистрировано на 300 тыс. меньше пациентов с ожирением, чем годом ранее. Ранний возраст возникновения ожирения играет роль при коморбидности ожирения и онкопатологии, являясь фактором риска целого ряда заболеваний, в том числе рака пищевода. Раннее возникновение коморбидности заболеваний может привести к сокращению продолжительности жизни. Проблемы онкопатологии актуальны и для нашего региона. Алтайский край входит в число регионов с максимальным количеством пациентов с первично-множественными опухолями на конец 2021 года – 8,3% [11]. Существуют данные, что ожирение ухудшает прогноз онкопатологии [12, 13], а как объект воздействия способно улучшить прогноз [14] и снизить риск возникновения этих заболеваний [9]. Таким образом, последующая своевременная постковидная (углубленная) диспансеризация позволяет рано диагностировать ухудшение состояния пациентов с хроническими неинфекционными заболеваниями, онкопатологией, в том числе с раком пищевода. В этиологии рака пищевода придается значение постоянному химическому, механическому или термическому раздражению слизистой оболочки пищевода, приводящему к развитию интраэпителиальной неоплазии (дисплазии эпителия). К непосредственным факторам риска относится постоянное употребление слишком горячей пищи и напитков. Курение табака и употребление алкоголя являются независимыми факторами риска развития рака пищевода. У пациентов с аутосомно-доминантным заболеванием, характеризующимся гиперкератозом ладоней и стоп, риск развития рака пищевода составляет 37%. Отдельно выделяют заболевание «пищевод Барретта», при котором метаплазированный кишечный эпителий появляется в дистальных отделах пищевода. Риск возникновения рака пищевода у таких пациентов примерно в 30 раз выше, чем в популяции. Развитие пищевода Барретта связано с гастроэзофагеальной рефлюксной болезнью и является ее осложнением. Важным аспектом профилактики возникновения рака пищевода служит диспансерное наблюдение пациентов с гастроэзофагеальным рефлюксом с эзофагитом и пищеводом Барретта [15]. Кульминацией гастроэзофагеальной рефлюксной болезни (ГЭРБ) является цилиндроклеточная метаплазия с последующим формированием аденокарциномы пищевода [16]. При гастроэзофагеальном рефлюксе устанавливается минимальная длительность диспансерного наблюдения не реже одного раза в полгода. Пациентам с пищеводом Барретта проводится диспансерное наблюдение пожизненно с минимальной периодичностью диспансерного наблюдения: не реже одного раза в 12 месяцев. Так данный регламент диспансерного наблюдения позволяет обеспечить качественную профилактику и раннюю диагностику рака пищевода.
Первичной онкопатологией пищевода являются плоскоклеточный рак и аденокарцинома (с различной этиологией и уровнем ростовых факторов в ткани, на которой развиваются) [17, 18]. Прогнозирование исхода рака пищевода считается неблагоприятным [19] за счет снижения дифференцировки и роста вовлеченности региональных лимфоузлов.
Особую роль в изучении течения онкологических заболеваний и эффективности терапии в современных условиях играют доклинические испытания на животных [20]. Ожирение и ассоциированные с ним метаболические нарушения являются актуальной проблемой современной медицины, поскольку приводят к развитию целого ряда тяжелых заболеваний [4, 21]. Наиболее значимыми из них являются сахарный диабет, сердечно-сосудистые и онкологические заболевания. Ожирение – это хроническое заболевание, характеризующееся избыточным накоплением жировой ткани в организме, представляющим угрозу здоровью, и являющееся основным фактором риска ряда других хронических заболеваний, включая сахарный диабет 2-го типа и сердечно-сосудистые заболевания [22]. Высококалорийное питание и малоподвижный образ жизни занимают важнейшее место среди причин развития ожирения. Это многофакторное заболевание, в формировании которого, помимо дисбаланса между потреблением и расходом энергии, участвуют различные нейрогуморальные механизмы и факторы внешней среды. Высококалорийная диета, увеличение размеров порций, нарушенный суточный ритм приема пищи, малоподвижный образ жизни, хронический стресс, а также все более часто диагностируемые расстройства пищевого поведения являются основными факторами, способствующими развитию ожирения [23]. Ожирение служит одной из ведущих причин инвалидности и смертности во всем мире и затрагивает не только взрослых, но и детей и подростков. По данным ВОЗ, в 2016 году более 1,9 млрд взрослых (возрастом от 18 лет и старше) имели избыточный вес. Из них более 650 млн страдали ожирением. Распространенность ожирения среди мужчин составляла 11%, среди женщин – 15%. В Российской Федерации на 2016 год доля лиц с избыточной массой тела составила 62,0%, с ожирением – 26,2%. По прогнозам, к 2030 году 60% населения мира (то есть 3,3 млрд человек) могут иметь избыточный вес (2,2 млрд) или ожирение (1,1 млрд), если тенденции заболеваемостью ожирением сохранятся. Ожирение также относится к фактором риска целого ряда заболеваний, в том числе ГЭРБ, которая является фактором риска развития рака пищевода. Таким образом, эволюционно возможно рассмотреть ожирение как фактор риска развития рака пищевода [4, 24] (рис. 3).
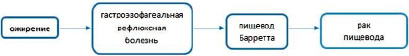
Рис. 3. Эволюция ожирения как фактора риска развития рака пищевода
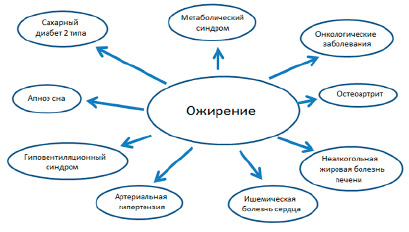
Рис. 4. Ожирение как многогранный фактор риска
При оказании первичной медико-санитарной помощи необходимо как можно раньше выявлять как факторы риска ожирения, так и наличие избыточной массы тела (преожирение), а также важно соблюдать меры по предотвращению проблем со здоровьем, связанных с ожирением [4] (рис. 4).
Также следует учитывать факторы, способствующие формированию ожирения. Это наследственная предрасположенность, расстройства пищевого поведения, которые могут провоцироваться хроническим стрессом, приводящим к нарушению суточного приема пищи с увеличением размера порций и калорийности. Фактор гиподинамии играет особую роль в реализации ожирения. Поэтому необходимо уделять достаточное время для формирования приверженности пациентов к ведению здорового образа жизни, системе здорового питания и физической нагрузки [25] при углубленном консультировании в рамках диспансеризации определенных групп взрослого населения [26], так как наибольшее число ассоциаций между болезнями и модифицируемыми факторами риска демонстрируют поведенческие факторы риска и ожирение [27]. Это позволит снизить значение ожирения в структуре факторов риска развития рака пищевода, обеспечив своевременную профилактику возникновения данной патологии [28]. Проведение третьей волны скрининга ЭССЕ-РФ, одним из аспектов исследования которого являлось ожирение, позволяет наметить тактику профилактики зависимых хронических неинфекционных заболеваний, в том числе и рака пищевода, учитывая региональный компонент [29].
Таким образом, прерывая эволюционный путь ожирения в структуре факторов риска рака пищевода, возможно способствовать снижению статистики этой онкопатологии и сокращению необходимости применения мероприятий паллиативной помощи [30].
Заключение
Подход к профилактике возникновения рака пищевода предполагает комплексные мероприятия по коррекции факторов риска ожирения с достижением целевых показателей индекса массы тела и объема талии, регулярный скрининг в рамках диспансеризации и первичную профилактику, диспансерное наблюдение пациентов с гастроэзофагеальной рефлюксной болезнью и пищеводом Барретта для снижения риска возникновения или ранней диагностики этой онкопатологии.
Библиографическая ссылка
Репкина Т.В., Гатаулина О.В., Демина Е.И. АНАЛИЗ РИСКА ВОЗНИКНОВЕНИЯ РАКА ПИЩЕВОДА У БОЛЬНЫХ С ОЖИРЕНИЕМ В СИСТЕМЕ ОКАЗАНИЯ ПЕРВИЧНОЙ МЕДИКО-САНИТАРНОЙ ПОМОЩИ // Международный журнал прикладных и фундаментальных исследований. 2023. № 7. С. 17-22;URL: https://applied-research.ru/en/article/view?id=13557 (дата обращения: 14.05.2026).
DOI: https://doi.org/10.17513/mjpfi.13557

