Scientific journal
International Journal of Applied and fundamental research
ISSN 1996-3955
ИФ РИНЦ = 0,556
FOR CANCER OF THE MOUTH WITH REGARD ASSOCIATION WITH THE EPSTEIN-BARR VIRUS, HUMAN PAPILLOMAVIRUS AND THE LEVELS OF CERTAIN CYTOKINES
В Российской Федерации в структуре заболеваемости опухолей головы и шеи рак органов полости рта и глотки занимает второе место после рака гортани [7]. Среднегодовой темп прироста данной патологии составляет 1,51 % [4], При первичном обращении до 70–80 % больных уже имеют распространенный рак полости рта и языка и метастазы в регионарные лимфатические узлы шеи [5]. Пятилетняя выживаемость, с учетом всех стадий, за последние десять лет не превышает 50 %. При этом, после лечения у 30–55 % развивается местный рецидив [9], а у 30–52 % появляются регионарные метастазы [1].
В Ростовской области (РО) в 2010 г. заболеваемость (на 100000 нас.) составила 7,9, что выдвинуло область на 4 место по данной патологии среди 84 регионов России [6].
Наибольшие сложности в плане диагностики и лечения представляют больные раком органов полости рта (РОПР). Остается проблематичным выяснение причин его возникновения, раннего выявления, изучения закономерностей течения заболевания, прогнозирования продолженного роста, рецидивирования и метастазирования.
В настоящее время, помимо общепризнанных факторов риска возникновения РОПР (алкоголь, курение и т.д.), большое внимание стало уделяться вирус-ассоциированному онкогенезу [10]. Установлено, что такие злокачественные новообразования как назофарингеальная карцинома, лейомиосаркома, лимфома Беркитта, назальная T/NK-клеточная лимфома и др., могут быть ассоциированы с вирусом Эпштейна-Барр (ВЭБ) [8]. Имеются сообщения, посвященные роли вируса папилломы человека (ВПЧ) в развитии и течении РОПР [3].
Интерес представляет оценка локального уровня некоторых цитокинов, поскольку воспалительный процесс вызывает их гиперпродукцию иммунокомпетентными клетками, и некоторые из них могут быть факторами роста и распространения опухоли [2].
Цель исследования. Определить в тканях опухоли локальный уровень цитокинов (IL-2, IL-8, IL-6, IL-10, IL-1β, IL1RА, IFN-α, IFN-γ, TNF-α), наличие вирусов Эпштейна – Барр и папилломы человека у больных раком органов полости рта, оценить особенности течения РОПР при наличии ВЭБ и ВПЧ.
Материалы и методы исследования
Объектом исследования были 60 больных РОПР, которые были разделены на 2 группы по 30 человек, первая группа с наличием регионарных метастазов, вторая – без метастазов, проходивших лечение в отделении опухолей головы и шеи ФГБУ «РНИОИ» МЗ РФ в 2012–2013 гг.
Мужчин было 48, женщин – 12. Возраст больных составлял 35–69 лет. По распространенности процесса: со II стадией (T2N0M0) было 12 еловек, III – 25 (T2N1M0 – 9, T3N0M0 – 18, T3N1M0 – 8), IV – 23 (T3N2M0 – 5, T4N0M0 – 10, T4N1M0 – 8).
У 50 (83,3 %) больных опухолевым процессом был поражен язык, у 10 (16,7 %) – слизистая дна полости рта. На языке опухоль располагалась чаще на боковой поверхности (53,3 %).
У всех больных был плоскоклеточный рак. Высокая степень дифференцировки (G1) имела место у 22 больных, средняя степень (G2) – 30 и низкая степень (G3) – 8.
Материалом для исследования служили фиксированные в формалине и парафине (FFPE ткани) и интраоперационно взятые образцы ткани опухоли и перитуморальной зоны.
Методом ELISA определяли локальные уровни интерлейкинов (IL-2, IL-8, IL-6, IL-10, IL-1β, IL1RА, IFN-α, IFN-γ, TNF-α) в гомогенатах фрагментов ткани опухоли и пограничной с опухолью, макроскопически неизмененной ткани, взятые интраоперационно. Рассчитывали удельное содержание цитокинов (пг/мл на 1 г белка).
Из FFPE ткани экстракцию вирусной ДНК проводили в ручном режиме методом сорбции на колонках с использованием набора реагентов «QIAamp DNA FFPE Tissue Kit» (QIAGEN, Германия).
Из гомогената ткани опухоли, взятой интраоперационно, ДНК вируса выделяли методом сорбции на магнитных частицах в автоматическом режиме на приборе MagNa Pure Compact с использованием набора реагентов MagNa Pure Compact Nucleic Acid Isolation Kit I-Large Volume на приборе MagNa Pure Compact (Roche, Швейцария). Амплификацию с последующей детекцией ДНК осуществляли методом полимеразной цепной реакции (ПЦР) с гибридизационно-флуоресцентной детекцией в режиме реального времени на термоциклере RotorGene 6000 (QIAGEN, Германия).
Выявление ДНК вируса ВЭБ, цитомегаловируса (ЦМВ), вируса герпеса человека 6 типа (ВГЧ) и вируса папилломы человека (ВПЧ) проводили методом мультиплексной ПЦР с гибридизационно-флуоресцентной детекцией продуктов амплификации в режиме «реального времени» на термоциклере Rotor Gene 6000 (QIAGEN, Германия).
Для определения ДНК, генотипа (ВПЧ) и концентрации вируса в образцах использовали наборы реагентов производства ФБУН «ЦНИИ эпидемиологии» Роспотребнадзора.
Результаты исследования и их обсуждение
При изучении локальных уровней цитокинов (IL-2, IL-8, IL-6, IL-10, IL-1β, IL1RА, IFN-α, IFN-γ, TNF-α) были обнаружены достоверные различия по содержанию ряда провоспалительных цитокинов в ткани опухоли и перитуморальной зоне. Так, в ткани опухоли отмечено 2–3-х кратное преобладание IL-1 (14,4 ± 3,5 и 4,7 ± 0,74), IL-6 (5,7 ± 1,4 и 1,1 ± 0,3), IL-8 (16,2 ± 3,6 и 5,5 ± 2,1 пг/г белка), р < 0,05, по сравнению с перитуморальной зоной. Содержание TNF-α, IL-2, IL-10, IFN-α, IFN-γ в опухоли и прилежащей ткани не различалось. Достоверных различий между группами больных с метастазами и без метастазов не выявлено.
Превалирование в опухолевой ткани провоспалительных цитокинов может быть связано как с продукцией их опухолевыми клетками, так и иммунокомпетентными клетками, активированными антигенами.
Данные молекулярно-биологических исследований показали, что из 60 больных в тканях опухоли у 25 (41,7 %) встречался ВЭБ, у 23 (38,3 %) – ВПЧ, в то время, как в перитуморальной зоне содержание данных вирусов было в 2 и более раз меньше, либо они не были выявлены. У 12 больных (20 %) исследуемые вирусы отсутствовали в ткани опухоли и перитуморальной зоне.
В группе с метастазами у 14 больных из 30 был обнаружен ВЭБ, а у 2 – ВГЧ 6 типа, у 7 вирусы отсутствовали. В 7 случаях была выявлена микст инфекция: у одного больного ВПЧ, ВЭБ и ВГЧ 6 типа; у 3 – ВЭБ, ВГЧ 6 типа; у 2 – ВЭБ, ЦМВ; у одного – ВЭБ, ЦМВ и ВГЧ 6 типа (рис. 1).
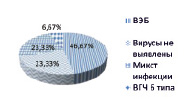
Рис. 1. Группа больных с метастазами
В группе без метастазов у 22 был выявлен ВПЧ. Сочетание вирусов встречалось у 4 больных: ВЭБ и ВПГ 1,2 типа. В 4 случаях вирусы отсутствовали (рис. 2).
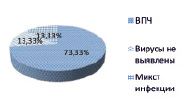
Рис. 2. Группа больных без метастазов
При анализе клинических данных в сопоставлении с полученными лабораторными было установлено, что у больных с регионарными метастазами ВЭБ встречался в 20 случаях (66,7 %), в то время как ВПЧ – в одном (3,3 %). У больных без метастазов ВЭБ был выявлен в 4 случаях (13,3 %) в сочетании с ВПГ 1,2 типа, в то время как ВПЧ – у 22 (73,3 %). Таким образом, у ВПЧ – позитивных больных, раком органов полости рта, метастазы встречались реже по сравнению с ВЭБ – позитивными (p < 0,05).
Заключение
1. Отмечено преобладание IL-1, IL-6, IL-8, в ткани опухоли по сравнению с перитуморальной зоной (р < 0,05), которое можно объяснить продукцией их опухолевыми клетками или наличием в ткани опухоли вирусов Эпштейна-Барр и папилломы человека, содержание которых в перитуморальной зоне было в 2 и более раз меньше, либо они не были выявлены; отсутствие достоверных различий между локальными уровнями цитокинов (IL-2, IL-8, IL-6, IL-10, IL-1β, IL1RА, IFN-α, IFN-γ, TNF-α) в группах больных с метастазами и без метастазов объясняется наличием неспецифической реакции на вирусы, присутствовавшие в тканях опухолей обеих групп.
2. Превалирование в группе больных РОПР без метастазов вируса папилломы человека (73,3 %) указывает на благоприятное течение и прогноз заболевания ВПЧ-позитивных больных, по сравнению с группой больных имеющих метастазы, в которой преобладает вирус Эпштейна-Барр (70 %).
Библиографическая ссылка
Светицкий П.В., Златник Е.Ю., Зыкова Т.А., Нистратов Г.П., Аединова И.В., Волкова В.Л., Баужадзе М.В., Богомолова О.А., Закора Г.И. ТЕЧЕНИЕ РАКА ОРГАНОВ ПОЛОСТИ РТА С УЧЕТОМ АССОЦИИРОВАНОСТИ С ВИРУСОМ ЭПШТЕЙННА-БАРР, ПАПИЛЛОМЫ ЧЕЛОВЕКА И УРОВНЯ НЕКОТОРЫХ ЦИТОКИНОВ // Международный журнал прикладных и фундаментальных исследований. 2014. № 11-1. С. 120-122;URL: https://applied-research.ru/en/article/view?id=6087 (дата обращения: 22.05.2026).

