Scientific journal
International Journal of Applied and fundamental research
ISSN 1996-3955
ИФ РИНЦ = 0,556
LOCALLY-ADVANCE SQUAMOUS CELL CARCINOMA OF THE THYROID GLAND
Рак щитовидной железы (РЩЖ) составляя 2 % среди всех злокачественных опухолей (ОП) человека является ведущим злокачественным заболеванием в эндокринологии с приростом заболеваемости за последние 2 десятилетия, на 3 % [1].
В Российской Федерации РЩЖ составляет 4,1 % среди всех онкологических заболеваний [2]. В 2013 г. заболеваемость РЩЖ достигла 6,79 (на 100 000 нас.), что выдвинуло данную патологию на 2 место среди опухолей головы и шеи [3].
В Ростовской области (РО) в 1990 г. показатель заболеваемости составил 2,5 (на 100 тыс. нас.). С годами произошел рост заболеваемости и в 2012 г. она составила 7,0, т.е. более чем за 20 лет заболеваемость РЩЖ в РО увеличилась почти в 3 раза, превысив среднюю заболеваемость по Российской Федерации [3].
Увеличение частоты РЩЖ становится реальной проблемой здравоохранения как в нашей стране, так и во всем мире, причем как на территориях с техногенным загрязнением, так и в экологически чистых регионах [4, 5].
Клиника РЩЖ многообразна и зависит в основном от морфологической формы опухоли, которая представлена папиллярным (65–80 %), фолликулярным (9–29 %), медуллярным (2–10 %) и недифференцированным раком (1–2 %). Гораздо реже встречается плоскоклеточный рак (0,2–3,0 %) [6, 7].
Лечение РЩЖ комплексное: операция, лучевая терапия, гормонотерапия, где операции отводится ведущая роль. Трудности возникают при лечении больных с распространенным процессом составляющих до 26,0 % от всех первично обратившихся к онкологу. Сложности возникают у больных с ОП выходящих за пределы щитовидной железы с прорастанием в соседние органы [8, 9, 10]. Операция в данных случаях приобретает калечащий характер, что требует проведения восстановительных операций для реабилитации речи и глотания. Особо следует выделить плоскоклеточную форму РЩЖ отличающуюся выраженным агрессивным течением и низкой продолжительностью выживаемости больных [11, 12].
Представляем клиническое наблюдение местно распространенного рака щитовидной железы. Особенность данного случая заключается в его морфологической форме: плоскоклеточный рак.
Материалы и методы исследования
Больная К. 48 лет (ист. бол. № С-18072/в) поступила в отделение опухолей головы и шеи РНИОИ с жалобами на отсутствие естественного дыхания и речи, прогрессирующее похудание, дисфагию. Считает себя больной в течение 6 мес., когда заметила появление ОП в левой половине шеи: в проекции ЩЖ. Обратилась в республиканский онкологический диспансер Северо-Кавказской республики. Функции глотания, дыхания и речи были сохранены. Патология со стороны дыхательно-пищеварительных путей не была выявлена. Выставлен диагноз: опухоль паращитовидной железы. Больная была прооперирована: удалена гиперплазированная околощитовидная железа (патогистологическое заключение прилагалось к выписному эпикризу). Выписана домой. Спустя 2 мес. после операции, со слов больной, ЩЖ стала прогрессировать в росте, увеличилась в объеме. Голос изменился, приобрел сиплость. Дыхание стало затрудненным, присоединилась дисфагия. По месту жительства была наложена трахеостома. Больную направили в РНИОИ.
При осмотре больной в РНИОИ в момент поступления, вся передняя поверхность шеи выполнена плотным опухолевым, без четких границ, конгломератом (6,0×8,0 см.), спаянным с передними краями обеих кивательных мышц. Наличие трахеостомы. При непрямой ларингоскопии выявлена ОП в гортаноглотке заполняющая грушевидные синусы, спускающаяся и обтурирующая вестибулярный отдел гортани и вход рта пищевода. Пища и жидкости последние 4 суток не проглатывались. Потеряла в весе 47 кг. Из-за монолитности опухоли, шейные лимфатические узлы мануально не определялись.
Жалоб на патологию других органов не предъявляла. Проведено клиническое обследование внутренних органов с использованием КТ и МРТ – патология не выявлена.
Наш диагноз в момент осмотра первоначально склонялся к раку гортаноглотки или пищевода с прорастанием в щитовидную железу и метастазированием в шейные лимфатические узлы. Произведена биопсия ОП гортаноглотки. Патогистологическое заключение (№ 63225-26/13) – плоскоклеточный рак. Проведено рентгенологическое с контрастированием исследование пищевода и компъютерная томография (КТ) шеи, свидетельствующие о распространенном ОП процессе включающего ЩЖ, пищевод, гортаноглотку и гортань (рис. 1, 2).
При беседе с больной, обращало на себя внимание акцентирование пациентки на первоначальное прогрессирующее увеличение ЩЖ в объеме при сохранении функций пищевода, гортани и трахеи. Жалобы на расстройства дыхания, голоса и глотания появились лишь спустя 2-а месяцев после операции на паращитовидной железе и прогрессии щитовидной железы в объеме. Это дало нам основание сомневаться в правильности предварительного диагноза о первичности процесса в пищеварительном или дыхательном трактах. Оценка данных рентгенографии пищевода с контрастированием и КТ шеи и сопоставление их с клиникой и особенностями анамнеза по динамике заболевания, позволили нам утвердиться во мнении о первичности ОП исходящей из щитовидной железы.
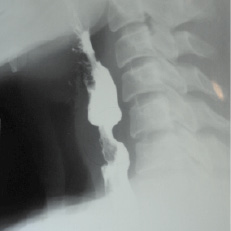
Рис. 1. При рентгенологическом с контрастированием шейного отдела пищевода определяется сужение его просвета на протяжении до 4,0 см с выраженной деформацией слизистой по передней стенке
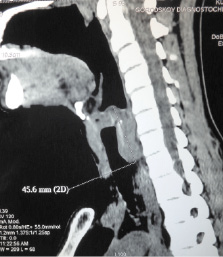
Рис. 2. КТ шеи. В превертебральном пространстве на уровне CV-CVII определяется мягкотканное образование до 4,5×3,5 см, прорастающее в шейном отделе щитовидную железу. Переднюю стенку пищевода с вовлечением задней стенки гортаноглотки и гортани
Больная была прооперирована. Произведены тиреоидэктомия, ларингэктомия, резекция шейного отдела пищевода и гортаноглотки с двухсторонней шейной лимфодиссекцией IIA-B, III, IV, VI уровней. Сформированы оростома, эзофагостома и трахеостома. Операцию больная перенесла удовлетворительно. Патогистологическое исследование удаленного макропрепарата (№ 75234 – 5/13) установило низкодифференцированный G3 плоскоклеточный с участками ороговения рак щитовидной железы с инвазией в стенку пищевода (рис. 3), гортань и гортаноглотку, выраженный полиморфизм опухоли, опухолевые тромбы в просветах сосудов, склероз клетчатки окружающей ЩЖ.
Послеоперационный период протекал без осложнений Выписана домой в удовлетворительном состоянии. Питание через пищеводный зонд. В послеоперационном периоде больная получила гамма терапию в суммарно-очаговой дозе – 60 Гр. Через 5 мес. поступила в РНИОИ. Локально отсутствовал продолженный рост опухоли (рис. 4). Прошла обследование. Патология в других органах не выявлена.
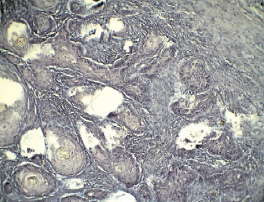
Рис. 3. Плоскоклеточный рак щитовидной железы с участками ороговения, инвазией в мышечную оболочку, увеличение х200. Окраска гематоксилином и эозином
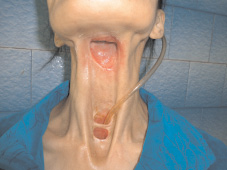
Рис. 4. Сформированные оростома, эзофагостома, трахеостома. 5 мес. после операции: тиреоидэктомии, экстирпации гортани, резекции ротоглотки и шейного отдела пищевода. Ремиссия
Проведена реконструктивно-пластическая операция шейного отдела пищевода и глотки. Внутренняя выстилка сформирована за счет кожи и слизистой оболочки ороэзафагостомы, а наружная – за счет мобилизованных кожных лоскутов (рис. 5, 6, 7).
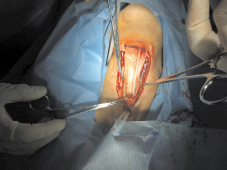
Рис. 5. Этап восстановительной операции: формирование внутренней выстилки глотки и пищевода посредством мобилизации кожи и слизистой оболочки
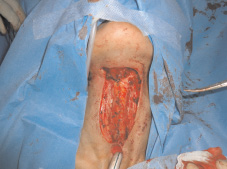
Рис. 6. Этап восстановительной операции: сформирована внутренняя выстилка глотки и пищевода
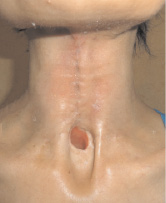
Рис. 7. Внешний вид больной после реконструктивной операции через 2 мес. Укрытие раневой поверхности мобилизованными кожными лоскутами шеи и подбородка. Заживление первичным натяжением. Восстановлены глотка и пищевод с реабилитацией их функций
Результаты исследования и их обсуждение
Различия в клинических проявлениях РЩЖ свидетельствует о вариабельности течения заболевания, требующего онкологической настороженности при операциях по поводу ОП в ЩЖ. Вопросы диагностики и лечения злокачественных ОП ЩЖ связаны как с разнообразием клиники и морфологических форм ОП, так и проблемами узлового нетоксического зоба, аденом паращитовидной железы и аутоиммунного тиреоидита, на фоне которых может развиться злокачественная ОП [13, 14, 15, 16].
Плоскоклеточный рак в ЩЖ встречается крайне редко и возникает, как правило, вследствие распространения ОП процесса в ЩЖ из соседних органов (гортаноглотки, гортани, пищевода, трахеи), а также при поражении ЩЖ метастазами из других органов. Первичный плоскоклеточный рак в ЩЖ, в силу своей редкости, относится к прочим эпителиальным злокачественным опухолям ЩЖ и в литературе представлен единичными случаями.
Редкость заболевания объясняется тем, что многослойный плоский эпителий в ЩЖ гистогенетически связан с остатками эмбриональных клеточных элементов щитовидно-язычного протока [7]. Малигнизация возникает вследствие метаплазии эпителия протока и обусловлена травматическими, инфекционными или другими факторами, вызывающими изменения в его функциях [17].
В представленном клиническом наблюдении следует отметить недостаточно полно проведенное обследование и не четко собранный анамнез больной по месту жительства. Первоначально выставленный диагноз «гиперплазия околощитовидной железы», по всей видимости, повлиял на снижении онкологической настороженности у хирурга. Не было уделено достаточного внимания жалобам пациентки на вторичность развития патологии в дыхательном и пищеварительном трактах на фоне опухолевого роста в ЩЖ..
При первом осмотре в поликлинике РНИОИ больная не информировала врача о необычном анамнезе своего заболевания, что также, с учетом локального статуса, послужило основанием к выставлению предварительного диагноза: рак гортаноглотки или пищевода с распространением на соседние органы, в том числе, и на ЩЖ. Биопсия ОП из гортаноглотки, установила плоскоклеточный рак, что так же настраивало врачей на первичность процесса в пищеварительном или дыхательном трактах. В послеоперационном периоде в РНИОИ, при улучшении локального и общего статуса больной, при контактах с ней в спокойной обстановке, было заострено внимание врачей на особенности анамнеза заболевания, неоднократно повторяемое пациенткой: отсутствие вначале болезни характерных жалоб для патологии гортаноглотки, пищевода и гортани. Со слов больной, только спустя 2 мес. после операции (удаления околощитовидной железы), стал наблюдаться рост ОП в проекции ЩЖ. В последующем появились жалобы на нарастание затрудненного проглатывания пищи, изменение голоса и клиники прогрессирующего стеноза гортани закончившегося трахеотомией. Все это заставило нас пересмотреть свое отношение к первоначально выставленному диагнозу и утвердиться в мнении о первичности ОП в щитовидной железе. Рентгенологические исследования, проведенные в РНИОИ, не подтверждали, но и не противоречили нашему мнению о вторичности ОП процесса в пищеварительном и дыхательном трактах.
Заключение
Увеличение ЩЖ в объеме после операции по поводу доброкачественной опухоли требует обязательного рассмотрения версии возможного злокачественного процесса. В представленном наблюдении появление ОП в ЩЖ после первой операции, с учетом последующих жалоб на появление и нарастание симптомов дисфагии и стеноза гортани должны были бы насторожить хирурга в плане онкологической патологии. Тщательно собранный анамнез болезни, особенно у пациентов с патологией в зонах сочетающих несколько органов или пограничных их друг с другом, порой является определяющим в выставлении правильного диагноза, естественно с данными клинико-лабораторного обследования. Это позволит выбрать тактику адекватного лечения. У больных РЩЖ проведенный адекватный объем операции в значительной степени гарантирует хороший отдаленный результат [13]. Обследование, проведенное в РНИОИ и скрупулезное отношение к анамнезу, который практически стал доминирующим в выставлении диагноза, укладывались в первичность процесса из ЩЖ. Следует думать, что вовремя выставленный первоначальный диагноз – РЩЖ с проведением адекватной операции, подтвердили бы правильный диагноз и тактику последующего лечения. Это не потребовало бы, в последующем, осуществления расширенной комбинированной операции калечащего характера.
Библиографическая ссылка
Светицкий П.В., Тодоров С.С., Гончарова Е.Г., Кульчицкая О.Г., Мещеряков П.Н. МЕСТНО-РАСПРОСТРАНЕННЫЙ ПЛОСКОКЛЕТОЧНЫЙ РАК ЩИТОВИДНОЙ ЖЕЛЕЗЫ // Международный журнал прикладных и фундаментальных исследований. 2015. № 11-3. С. 366-371;URL: https://applied-research.ru/en/article/view?id=7741 (дата обращения: 08.06.2026).

