Scientific journal
International Journal of Applied and fundamental research
ISSN 1996-3955
ИФ РИНЦ = 0,556
AССENTS PHYSIOLOGY OF CARDIAC ACTIVITY DURING PHYSICAL EXERTION
Спорт, физические нагрузки перед сердцем ставит задачу максимального обеспечения организма кислородом при максимальных нагрузках. Важнейшим элементом физической культуры является соответствие между предъявляемыми организму нагрузками и возможностью их выполнения. В ответ на значительные нагрузки в организме происходят адаптационные перестройки сердечной деятельности в виде снижения ЧСС в покое, увеличение мощности сокращения и объема миокарда, изменения вегетативного баланса в сторону увеличения активности парасимпатической системы [1].
Одним из самых распространенных, информативных и доступных методов обследования сердца до сих пор является электрокардиография. Механическую и электрическую систолу объединяет слово систола, которая формируется сокращением миокарда. Между двумя методами оценки сократительной функции миокарда (УЗИ и ЭКГ) есть сопряжение, что актуально для срининговых ЭКГ исследований, максимально охватывающих всех занимающихся физической культурой.
Увеличение доставки кислорода к тканям зависит от интенсивности кровотока (МОК) который может быть увеличен за счет, как за счет увеличения объема камер сердца (УО), увеличения сократимости миокарда (ФВ), так и увеличения ЧСС [6].
Суммарное время систолы сердца состоит из систолы предсердий и систолы желудочков и оба процесса занимают в среднем при максимальной тахикардии от 330 мс и более [7]. Поэтому физиологические возможности сердца к учащению без гемодинамического конфликта между предсердиями и желудочками сердца лежат в диапазоне от 150 до 180 сокращений в 1 минуту. Конкретные индивидуальные величины пороговой ЧСС, за которой возможен срыв внутрисердечной гемодинамики уточняются для каждого спортсмена, путем анализа ЭКГ в покое и в нагрузке [4]. При этом необходимо учитывать, что определение пороговой ЧСС по показателям работы AV соединения, при исходно нарушенной его работе (ускорение – замедление проведения импульса) – не всегда корректно [3].
Многие расценивают изменения работы AV соединения (замедление проводимости), изменения частоты ритма в сторону брадикардии, изменения вегетативного статуса, как вариант нормы и физиологии для спортсмена. Норма и физиология характеризуются стабильностью показателей. Практика же показывает, что нормализация вегетативного, электролитного балансов, использования кардиопротекторов приводит эти показатели к среднестатистическому нормативу для обычного человека. Такая динамика означает, что указанные изменения носят характер адаптационных перестроек, а значит, требуют регулярного контроля, для предупреждения срыва адаптации избыточными нагрузками и перехода этих перестроек в патологию.
В результате недостаточно активных действий по контролю за динамикой адаптационных перестроек сердечной деятельности и активной профилактике перехода этих перестроек в патологию, спортсмены, лица, занимающиеся физическим оздоровлением остаются в зоне риска формирования сердечной патологии, сформированной избыточными нагрузками на свое сердце.
Цель и задачи
Исследование проведено в связи с необходимостью уточнения связи между показателем фракции выброса (ФВ – УЗИ) и индекса фазы плато (ФП – ЭКГ) в оценке сократительной функции миокарда, механизмов адаптационной перестройки сердечной деятельности спортсмена, особенностей реакции сердца на малые и значительные нагрузки, уточнение методов коррекции и восстановления нарушенных функций миокарда.
Материалы и методы исследования
Для получения необходимой информации по ЭКГ и ВСР использовали электрокардиограф Фазаграф с пальцевым снятием кардиосигнала. Проанализирована сердечная деятельность в покое и нагрузке (ЭКГ, ВСР, УЗИ сердца) у 30 лиц с нетренированным сердцем и у группы спортсменов с разной спортивной специализацией (футбол, плавание, культуризм). Коррекция нарушенных функций проводилась кардиопртекторами, средствами нормализации электролитного баланса и вегетативного статуса.
Результаты исследования и их обсуждение
1. Трансмембранный потенциал действия (ПД), механическая, электрическая систола характеризуют с разных сторон один и тот же процесс – сокращение миокарда [5]. В основе потенциала действия лежат – деполяризация и реполяризация мембраны клетки. При этом деполяризация занимает от 1 до 3 миллисекунд (фаза 0) потенциала действия, а все остальное время занимает реполяризация, которая в свое время состоит из трех фаз. Процесс активного сокращения миокарда отображаемый в виде ЭКГ, занимает все время реполяризации потенциала действия.
Соотношение ЭПД и ЭКГ распределяется следующим образом (рис. 1). Фазе деполяризации клетки – соответствует пик потенциала действия. Комплекс QRS обозначает начало сокращения миокарда и на кривой ЭПД он соответствует фазе быстрой начальной реполяризации. Фазе медленной реполяризации (фаза плато – ФП) соответствует сегмент ST и первая половина зубца Т. Фазе конечной быстрой реполяризации на ЭКГ соответствует вторая половина зубца Т [7].
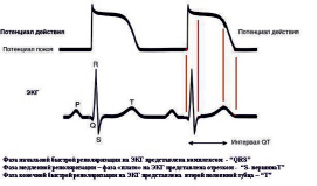
Рис. 1
Механическая и электрическая систолы несут информацию о функции сократимости миокарда и напрямую связаны с поступлением кальция в клетку в фазу медленной реполяризации – фазу плато (ФП). Используя индекс ФП (соотношение ФП ко всему времени реполяризации выраженного в процентах), возможно, оценивать состояние функции сократительности миокарда с помощью ЭКГ. Доля фазы плато в электрической систоле составляет более 50 % и снижение индекса ФП менее 45 % может указывать о появлении проблем в сократительности миокарда. Динамика фазы плато в зависимости от достигнутой ЧСС отображена в таблице.
Лицам с индексом ФП менее 45 % необходимо уточнять сократительную функцию миокарда с помощью фракции выброса, как в покое, так и в нагрузке.
2. При нормальном интервале P-Q, нормальной ЭКГ и ЧСС до 90 для тренированного и нетренированного сердца интервал покоя Р-Т сокращается в среднем на одну треть при максимальной ЧСС. Поэтому в скрининговой оценке можно определить максимальную ЧСС, для конкретного человека, используя фактический интервал Р-Т покоя. На (рис. 2) интервал Р-Т в покое составляет 530 мc. Максимальная ЧСС в этом случае составляет 157 в 1 минуту. Проверка нагрузкой для этого же человека с достижением ЧСС в 165 в 1 минуту (рис. 3) показала уже не физиологичность этой нагрузки – сокращение предсердий начинается в фазу относительной рефрактерности желудочков.
Пороговую (максимальную) ЧСС для конкретного человека можно определить также по динамике интервала P-Q и ЧСС в покое и нагрузке [4].
При укороченном интервале P-Q необходимо определять риск внезапного нарушения ритма, при тахикардии используя индекс PQs. [2] Лица с укороченным интервалом P-Q и низким индексом PQs находятся в зоне риска нарушения ритма при тахикардии.
Считается, что первопричиной замедления AV проводимости у спортсменов является преобладание парасимпатической активности, и оно рассматривается, как вариант нормы для спортсмена. Однако на практике нарушение работы AV соединения связано с различными влияниями, изменяющими клеточный метаболизм кардиомиоцитов. Подтверждением этого вывода могут служить результаты проведенной коррекции клеточного метаболизма у спортсменов с нормализацией AV проводимости даже на фоне сохраняющегося повышения тонуса парасимпатического отдела ВНС. (рис. 5 – исходная ЭКГ) (рис. 6 – ЭКГ после нормализации клеточного метаболизма кардиомиоцитов).
|
ЧСС |
61 |
97 |
128 |
165 |
|
Индекс ФП – нетренированное сердце |
55,1 % |
55,2 % |
51,8 % |
52,8 % |
|
Индекс ФП – сердце спортсмена |
54,9 % |
50 % |
50 % |
54,1 % |
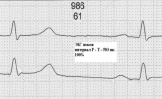
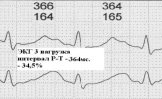
Рис. 2 Рис. 3
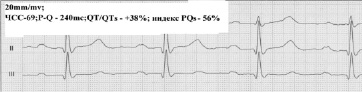
Рис. 4
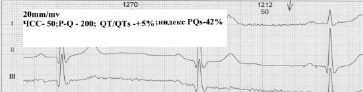
Рис. 5
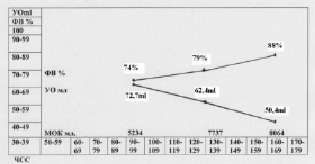
Рис. 6
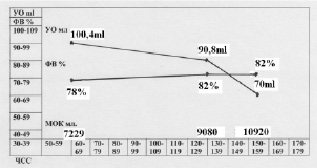
Рис. 7
3. Физиологическая реакция нетренированного сердца на умеренную и значительную нагрузку выражается в увеличении МОК на фоне повышения ЧСС, увеличением ФВ (74 % в покое, 79 % при незначительной нагрузке и 88 % при значительной нагрузке) и равномерном снижении УО на 30 % от исходного уровня (рис. 6).
Основное отличие тренированного сердца от нетренированного, состоит в том, что при одной и той же нагрузке и ЧСС, МОК спортсмена и адаптационные возможности его увеличения значительно выше (рис. 7). Это достигается тем, что на всех этапах нагрузки снижение УО у спортсмена происходит медленнее.
Приведенный пример указывает на хорошее функциональное состояние сердечной деятельности, без рисков нарушения ритма сердца при тахикардии, хорошим адаптационным резервом для увеличения МОК.
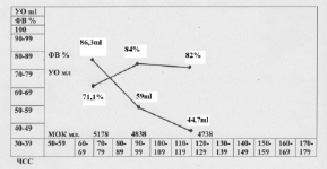
Рис. 8
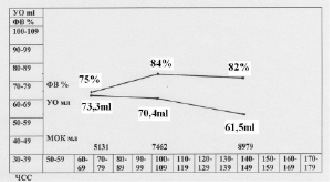
Рис. 9
Снижение УО при увеличении ЧСС связано с физическими законами – чем меньше объем, тем выше возможность увеличения частоты. Снижение УО может быть также связано с физиологической потребностью защиты организма от излишнего повышения АД во время нагрузки. При высоком АД происходит перераспределение части жидкости из сосудистого русла в межклеточное пространство. Уменьшение объема жидкости в кровяном русле приводит к увеличению количества гемоглобина в единице объема крови и большей передаче кислорода тканям и органам. Снижение МОК в этом случае является механизмом физиологии, а не свидетельством патологии сердечной деятельности.
Однако физиологичность такого результата должна быть подтверждена результатами оксигемометрии, отсутствием отрицательной динамики ЭКГ, цифрами АД, физиологичной динамикой фракции выброса.
4. В качестве примера эффективного контроля и предупреждения развития патологии сердца у спортсмена можно привести данные спортсмена футболиста, без клинических жалоб на здоровье (рис. 8). На ЭКГ все показатели спортсмена в покое были в норме, однако при нагрузке индекс ФП значительно снижался ниже 45 %, что и послужило основанием проверки сократительной функции миокарда, используя УЗИ сердца. Резкое снижение УО при незначительной нагрузке (до – 31,7 %) и значительной нагрузке (до – 48,3 %) и МОК от исходного уровня указывают на возможное нарушение сократительной функции миокарда и риск срыва адаптации к нагрузкам.
Данная реакция сердечной деятельности свидетельствует о неготовности сердца к выполнению, как интенсивных, так и длительных нагрузок, угрозе развития сердечной патологии.
В результате коррекции сердечной деятельности у данного спортсмена при сохранении прежнего режима тренировок, соревнования с использованием кардиопротектора и микроэлемента кальция отражен достигнута нормализации динамики МОК, УО и индекса ФП при нагрузке (рис. 9).
Лучшей подготовленностью сердечной деятельности к соревнованиям являются лучшие показатели МОК, физиологичная динамика УО и ФВ, отсутствие рисков нарушения ритма при тахикардии, отсутствие признаков нарушения сократимости миокарда, отсутствие признаков нарушения работы AV соединения, нормальный электролитный баланс и баланс ВНС.
Выводы
1. Показатели ЭКГ и УЗИ:- индекс PQs, пороговая ЧСС, индекс ФП, ВСР, МОК, УО, фракция выброса позволяют оценить сократительную способность миокарда, работу AV соединения, риск нарушения ритма при тахикардии, пороговую ЧСС, состояние ВНС, оценить подготовку спортсмена к соревнованиям.
2. Контроль и коррекция сердечной деятельности позволяют строить тренировочный процесс по достижению максимальной выносливости к нагрузкам, результативности и безопасности нагрузок для сердца, продления спортивной жизни спортсмена.
3. Изменение работы AV соединения (замедление проводимости) является свидетельством не адаптационной перестройки сердечной деятельности спортсмена, а свидетельством нарушения функции кардиомиоцитов проводящей системы.
4. Активно проводимая профилактика позволяет защитить сердце от развития патологии и продлить спортивную жизнь спортсмена.
Библиографическая ссылка
Воробьев Л.В. АКЦЕНТЫ ФИЗИОЛОГИИ СЕРДЕЧНОЙ ДЕЯТЕЛЬНОСТИ ПРИ ФИЗИЧЕСКИХ НАГРУЗКАХ // Международный журнал прикладных и фундаментальных исследований. 2015. № 12-1. С. 62-67;URL: https://applied-research.ru/en/article/view?id=7815 (дата обращения: 14.05.2026).

