Scientific journal
International Journal of Applied and fundamental research
ISSN 1996-3955
ИФ РИНЦ = 0,556
THE MEDIUM-TERM MONITORING OF THE RESULTS OF OSTEOPLASTY IN THE CASE OF ASEPTIC NECROSIS OF THE HEAD OF THE FEMUR
Асептический некроз головки бедренной кости (АНГБК) относится к дегенеративно-дистрофическим поражениям тазобедренного сустава лиц мужского пола трудоспособного возраста 30 – 50 лет [3]. Авторы статьи (2014 г.), посвященной современным способам визуализации АНГБК, в 28,6 % случаев выявили двустороннее поражении тазобедренных суставов [1]
Основными этиологическими факторами развития АНГБК являются травма и разные факторы риска (алкоголизм, курение, беременность, прием кортикостероидов, метаболические нарушения, применение гемодиализа и химиотерапии), поэтому выделяют две формы поражения тазобедренного сустава – посттравматическую и идиопатическую [6]. Особенностью патологического процесса является сегментарный тип поражения головки бедренной кости. Обе формы заболевания характеризуются тяжестью течения и плохо поддаются лечению. Предложено несколько классификаций АНГБК, мы придерживаемся 4-х стадийной (Михайлова Н.М., Малова М.Н.) классификации АНГБК [4], при этом различая три типа активности течения: активный, умеренно активный, неактивный [2].
С наступлением 21 века основным способом лечения стала операция тотального эндопротезирования тазобедренного сустава, в нашей клинике этот способ также занял ведущее место, что обусловлено чисто финансовыми выгодами. При выборе эндопротезирования часто не учитываются тип активности течения (об этом даже не упоминается в диагнозе). По нашему мнению, данный выбор не совсем правилен, в частности, при первой и второй стадиях поражения головки бедренной кости. Кроме того, в настоящее время в мировой медицине не прекращаются поиски как консервативной терапии, так и оперативных методик на первых стадиях заболевания.
Материалы и методы исследования
В нашей клинике разработан способ одномоментного субхондрального костно-пластического замещения зоны асептического некроза головки бедренной кости при помощи специальной цилиндрической фрезы [5]. Этапы операции отражены на рис. 1.
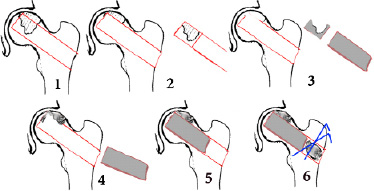
Рис. 1. Этапы операции
Способ оперативного вмешательства осуществляется следующим образом. Перед операцией производится планирование (рис. 1 фиг. 1). Больной укладывается на ортопедическом столе. На паховую область накладывается маркированная пластинка с отверстиями по направлению пупартовой связки и подшивается к коже для ориентира. Перкутанно проводятся 2-5 маркированных спиц по оси шейки бедренной кости и перпендикулярно бедренной кости в подвертельной области и производится контрольная рентгенография для определения одной направляющей спицы – для ориентира предполагаемого разреза. После контроля оставляется направляющая спица, остальные удаляются. По наружно-боковой поверхности таза и бедра в верхней трети производится разрез кожи от передней верхней подвздошной ости таза до верхушки вертела и вниз по бедру общей длиной до 10 см. Производится послойный доступ к основанию большого вертела. Цилиндрической фрезой через большой вертел в направлении шейки бедра до патологического участка кости (АНГБК) выпиливается цилиндрический трансплантат (рис. 1 фиг. 2). Цилиндрический губчатый костный трансплантат извлекается из костной раны (рис. 1 фиг. 2, 3). Осуществляется полное удаление склерозированной, некротически измененной костной и рубцовой ткани в головке бедра. Все «карманы» по бокам цилиндрического тоннеля заполняются костной крошкой, взятой из дистального конца цилиндрического губчатого трансплантата (рис. 1 фиг. 4). Формируется трансплантат для введения в цилиндрический тоннель с целью заполнения патологического очага, трансплантат вводится в тоннель (рис. 1 фиг. 5). Вслед за трансплантатом укладываются оставшиеся костные фрагменты, фиксируются спицами (рис. 1 фиг. 6), рана послойно зашивается до дренажа.
По предложенной методике выполнено 6 операций мужчинам в возрасте от 25 до 60 лет в срок от 3 мес. до 4 лет с момента заболевания. Ближайшие результаты оперативного лечения по истечении 9-12 месяцев оценены по методике Любошица-Маттиса: хороших результатов – 3, удовлетворительных – 3.
Обсуждение. Среднесрочные результаты эффективности предложенной нами операции отслежены у всех пациентов на протяжении 2-3 лет. Выявлено, что предложенный способ лечения АНГБК блокировал прогрессирование поражения при 2-3-й стадиях заболевания, а при 1-2-й стадиях способствовал регрессу остеонекроза даже при активном типе течения АНГБК.
Пример №1. Больной Р. 28 лет (рис. 2). При госпитализации беспокоят умеренные боли в левом тазобедренном суставе при ходьбе, стоянии, физической нагрузке. Незначительное ограничение объема движения в левом тазобедренном суставе. Считает себя больным в течение 4-х месяцев, во время физической нагрузки появилась боль в суставе, которая беспокоит в момент госпитализации.
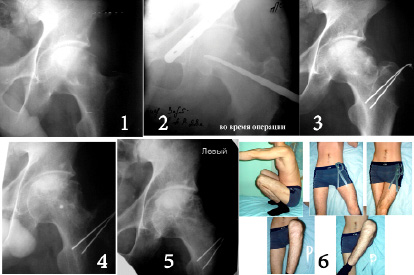
Рис. 2. Рентгенограммы: 1 – до операции; 2 – в день операции; 3 – через 3 недели после операции; 4 – через 11 мес. после операции; 5 – через 23 мес. после операции. 6 – Амплитуда движений в тазобедренном сустава через 23 мес. после операции
Амплитуда движений в тазобедренных суставах. В правом – в полном объеме, в левом: сгибание/разгибание – 50/160°; отведение/приведение – 15/0/10°; ротация наружная/внутренняя – 15°.
При ходьбе пользуется костылями. При осмотре выявляется гипотрофия левого бедра 1,5 см в средней трети. При пальпации болезненность в области большого вертела. При движении определяется боль в левом тазобедренном суставе и ограничение функции в нем.
Выставлен диагноз: Асептический некроз головки левой бедренной кости I-II-й ст., активный тип, сгибательная контрактура II-й ст., умеренный болевой синдром, НФС II-й ст.
Больному выполнена операция по предложенной методике, обезболивание спинальное, время операции 1 час. Линейный разрез по наружной поверхности бедра в области большого вертела длиной 10 см. послойный доступ к вертельной области. Фрезой диаметра 20 мм проведен туннель от вертела через шейку к головке длиной до 6 см , трансплантат длиной 5 см с фрагментом извлечен, дальнейший подход к зоне асептического некроза осуществлен сверлом диаметром 8 мм в глубину еще на 2 см 2-3 каналами. Набойкой сломаны все перемычки, произведен «эффект рихтовки» хряща. Рентген-контроль. Костная пластика «карманов» стружками, расщепленными трансплантатами (кубиками 8х10х5 мм), компрессия накладкой. Затем введен цилиндрический трансплантат длиной 4 см, произведена повторная компрессия. Остеосинтез спицами. Послойно швы. Асептическая повязка.
В послеоперационном периоде применялось лечение: анальгетики, трентал, димедрол, витамины группы В, алое, ПДмТ, УЗ, ЛФК, массаж, блокады.
Амплитуда движений в левом тазобедренном суставе через 23 месяца после операции: сгибание/разгибание – 45/180°; отведение/приведение – 15/0/40°; ротация наружная/внутренняя – 50°. Гипотрофия левого бедра в средней трети 0,8 см.
Необходимо отметить, что в момент операции у всех пациентов был поражен только один сустав. На контрольном осмотре у одного пациента выявилась патология второго тазобедренного сустава. Таким образом, у наших пациентов двусторонне поражение выявилось только у одного пациента, что составило 16,7 %.
Пример №2. Больной И. 45 лет (рис. 3). Жалобы при поступлении: боли в левом тазобедренном и коленном суставах при физической нагрузке и ходьбе. Анамнез: болен 8 мес. после падения с высоты 5 метров; боли появились 4 мес. назад, через полгода после травмы, постепенно усилились. Местно: болезненность и ограничение амплитуды движений в левом тазобедренном суставе. Амплитуда движений: сгибание/разгибание 60/180°, отведение/приведение 20/0/30°, ротация 0°.
По рентгенограмме костей таза в прямой проекции в левом тазобедренном суставе отмечаются выраженный субхондральный склероз, костные разрастания по краю суставной поверхности, очаги кистозной перестройки в области крыши вертлужной впадины. Головка бедренной кости деформирована, уплощена, с зоной деструкции ближе к шейке по наружному контуру и неравномерно склерозирована. Заключение: Асептический некроз. ДОА II-й ст.
Компьютерная томограмма. Шаг 5 мм. Левый тазобедренный сустав: в верхне-латеральном отделе головки бедренной кости визуализируется очаг деструкции костной ткани неправильно-овальной формы, окруженный склеротической каймой; ширина 28 мм, глубина – 10 мм, протяженность по высоте 30 мм. Конгруэнтность суставных поверхностей сохранена. Правый тазобедренный сустав без особенностей. Заключение: Асептический некроз головки левой бедренной кости.
Выставлен диагноз: Посттравматический асептический некроз головки левой бедренной кости III-й стадии, умеренно активный тип течения, болевой синдром, НФС II-III-й ст. Вторичный коксартроз II-й ст.
Лечение оперативное: операция Фосса, внесуставная трансцервикальная одномоментная костная пластика зоны асептического некроза (по разработанной методике). Обезболивание: спинномозговая анестезия. Продолжительность операции 1 час 45 мин. Линейный разрез по наружной поверхности левого бедра в области большого вертела 12 см. Послойный доступ к вертельной области. Подвздошно-большеберцовый тракт пересечен поперек, от малого вертела отсечено сухожилие подвздошно-поясничной мышцы. Цилиндрической фрезой диаметра 2 см проведен туннель от вертела, через шейку к головке бедра длиной 7 см. Извлечен трансплантат длиной 6 см. Дальнейший подход к зоне асептического некроза сверлом диаметром 8 мм еще до 2 см, 2-3 канала. Рентгенконтроль. Костная пластика расщепленным костным трансплантатом (кубиками 0,8х1х0,5 см) по бокам от сформированного туннеля и ранее извлеченным цилиндрическим трансплантатом. Легкая компрессия. Послойно швы до дренажа. Асептическая повязка.
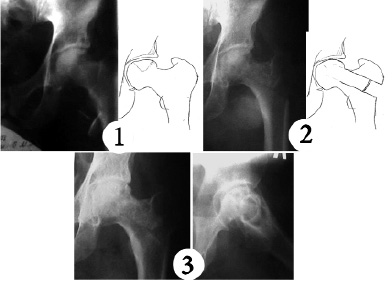
Рис. 3. Рентгенограмма и скиаграмма: 1 – до операции; 2 – на 11 день после операции; 3 – через 9 мес. после операции
Болевой синдром исчез на следующий день после операции. В послеоперационном периоде лечение консервативное: алоэ, В1, В12, гентамицин, аспирин, анальгин, наркотики, трентал, две трофические внутрикостные блокады.
Через 14 дней после операции выписан на амбулаторное наблюдение с рекомендациями: ходьба на костылях с ограничением нагрузки, контроль через 3 мес.
На контрольный осмотр пациент прибыл через 9 мес. Болей нет, ходит с полной нагрузкой в течение 6 мес. (хотя больному было рекомендована нагрузка не ранее чем через 6 мес. после операции). Амплитуда движений: сгибание/разгибание 40/180°, отведение/приведение 20/0/30°, ротация 5°. Рекомендовано пройти реабилитационное лечение в отделении. Больной отказался. Гипотрофии нет. Ближайший результат оперативного лечения оценен по методике Любошица-Маттиса как хороший. На повторное обследование через год больной не явился.
Больной прибыл на контрольный осмотр через 22 месяца после операции, когда около 1 года назад появились боли в правом тазобедренном суставе при опоре на ногу; последние месяцы пользуется костылями. Амплитуда движений в тазобедренных суставах в правом: сгибание/разгибание – 70/180°, отведение/приведение – 10/0/10°, ротация наружная/внутренняя – 5°; в левом: сгибание/разгибание – 70/180°, отведение/приведение – 10/0/10°, ротация наружная/внутренняя – 10-15°. Гипотрофия левого бедра в средней трети 1,5 см. Выставлен диагноз: правосторонний посттравматический АНГБК III-й стадии. Вторичный коксартроз II-й ст., болевой синдром, НФС II-III-й ст. Слева состояние после операции резекции зоны асептического некроза и костной пластики.
После осмотра больному предложена аналогичная операция на головке правой бедренной кости.
Среднесрочные результаты оперативного лечения по истечении 2-3 лет у всех пациентов (по методике Любошица-Маттиса) остались прежние: хороших результатов – 3, удовлетворительных – 3.
Выводы
При среднесрочном мониторинге выявлено, что предложенная методика оперативного лечения костной пластики шейки бедренной кости при помощи цилиндрической фрезы способствовала стимуляции остеогенеза, прекращению развития асептического некроза головки бедра и посттравматического коксартроза (3-я стадия по классификации Михайловой Н.М., Маловой М.И.) и эффективна при 2-й стадии заболевания.
Эффективность методики обусловлена малой травматичностью оперативного вмешательства (не повреждается капсула сустава с проходящими в ней кровеносными сосудами) и простотой выполнения.
Показанием для предложенной методики является АНГБК 2-й стадий при неактивном и умеренно активном типах течения.
В остальных случаях АНГБК методом выбора является эндопротезирование.
Библиографическая ссылка
Федоров В.Г. СРЕДНЕСРОЧНЫЙ МОНИТОРИНГ РЕЗУЛЬТАТОВ КОСТНОЙ ПЛАСТИКИ ПРИ АСЕПТИЧЕСКОМ НЕКРОЗЕ ГОЛОВКИ БЕДРЕННОЙ КОСТИ // Международный журнал прикладных и фундаментальных исследований. 2015. № 11-5. С. 689-693;URL: https://applied-research.ru/en/article/view?id=7864 (дата обращения: 06.05.2026).

