Scientific journal
International Journal of Applied and fundamental research
ISSN 1996-3955
ИФ РИНЦ = 0,556
MORPHOLOGICAL CRITERIA FOR EFFECTIVENESS OF NEOADJUVANT POLYCHEMO-THERAPY FOR UTERINE SARCOMAS
Несмотря на значительные успехи в изучении злокачественных новообразований гениталий, проблема диагностики и лечения сарком тела матки, по-прежнему, остается нерешенной. Отчасти это обусловлено редкостью данного заболевания: саркомы матки составляют менее 1 % от всех опухолей гениталий, в то время как на долю рака тела матки приходится 6,8 % [3]. Частота встречаемости сарком тела матки в Ростовской области составляет 1,2 %, пик заболеваемости приходится на возрастную группу 50–59 лет [10]. Согласно данным исследований SEER, отмеченная тенденция к увеличению заболеваемости связана большей частью с увеличением численности женского населения пожилого возраста, a также с совершенствованием методов ранней диагностики заболевания [12].
Саркомы отличаются чрезвычайно злокачественным течением и плохим прогнозом, пятилетняя выживаемость больных составляет всего до 30 %. До 70 % летальных исходов по отношению к общему числу умерших приходится на первые 2 года [3, 9, 4].
К группе сарком относят несколько больших групп злокачественных опухолей, являющихся производными гетерологических эмбриональных зачатков, соединительнотканной и мышечной ткани. Исходным материалом может быть строма слизистой оболочки, элементы сосудов. Более 95 % сарком представлено 3 группами: лейомиосаркома, эндометриальная стромальная саркома, гетерологическая мезодермальная смешанная опухоль.
Методика лечения сарком матки в разные годы была различной. Основным методом лечения, является оперативный, однако неудовлетворительные результаты лечения свидетельствуют о неадекватном применении у больных саркомами только хирургического лечения. В связи с этим актуальным является вопрос выбора оптимального сочетания различных лечебных воздействий, в том числе химиотерапии и/или лучевой терапии, a также возникает интерес по изучению клинико-морфологических и молекулярно-биологических критериев прогноза сарком тела матки [1, 6, 2, 8, 10].
Цель исследования – изучить морфологические изменения в удаленных препаратах тела матки с различными видами сарком после проведения неоадьвантной химиотерапии.
Материалы и методы исследования
В наше исследование вошло 48 больных с саркомами тела матки в возрасте 50–69 лет, диагноз которым был поставлен на этапе обследования. Верификацию опухоли осуществляли при гистологическом исследовании соскоба из полости матки. В комплексном лечении применялась неоадъювантная химиотерапия, затем проводилось оперативное вмешательство в объеме пангистерэктомии, послеоперационная химиотерапия, наружная лучевая терапия, и при необходимости, последующая многокурсовая химиотерапия. Метод лечения с применением химиотерапии в комплексном лечении больных саркомой тела матки сравнивался с группами больных, подвергшихся только оперативному и комбинированному лечению. Нашим пациенткам для проведения химиотерапии использовались следующие препараты: винкристин, циклофосфан, доксорубицин, цисплатин. Распределение пациенток по стадиям было следующим: в I стадии – 14 (29,1 %) больных, во II – 12 (25 % больных), в III – 12 (25 %), в IV – 10 (20,8 %). По гистологическому строению: лейомиосаркома была у 18 (37,5 %), эндометриальная стромальная саркома – у 16 (33,3 %), карциносаркома – у 10 (20,8 %), смешанная мезодермальная опухоль – у 4(8,3 %). Для подтверждения эффективности метода химиотерапии был изучен терапевтический патоморфоз в опухоли под действием неоадъювантной химиотерапии.
После оперативного вмешательства, которое заключалось в пангистерэктомии, проводилось морфологическое исследование удаленного препарата, производилась оценка митотической активности, глубины инвазии, степени дифференцировки, оценивался патоморфоз опухоли. Степень терапевтического патоморфоза оценивали по классификации разработанной и предложенной Г.А. Лавниковой [5].
Результаты исследования и их обсуждение
Лейомиосаркома была представлена 18 наблюдениями. Макроскопически определялись белые плотные волокнистые опухолевые узлы размерами от 2 до 10 см в диаметре. Узлы располагались интрамурально (8 наблюдений), субмукозно (10 наблюдений), в некоторых из них имелись очаги некроза. При гистологическом исследовании основная масса опухоли имела строение лейомиомы, a на отдельных участках – лейомиосаркомы. Во всех наблюдениях опухоли имели высокую митотическую активность (более 6–7 митозов в 10 полях зрения) и обладали выраженным инвазивным ростом – более 1/2 толщины миометрия, глубина инвазии 5–10 мм. В лейомиоцитах отмечались уродливые полигональные ядра, которые иногда сморщивались; местами хроматин был диффузно распределен. Цитоплазма светлая, в некоторых полях зрения вакуолизирована. В опухоли встречались немногочисленные очаги некроза. Вокруг опухолевых клеток в строме имелось развитие рыхлой волокнистой соединительной ткани, что соответствует I–II степени терапевтического патоморфоза. Морфологические изменения под действием неоадъювантной химиотерапии в лейомиосаркоме представлены на рис. 1.
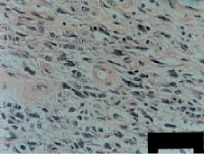
Рис. 1. Лейомиосаркома тела матки под действием неоадъювантной ХТ (выраженные дистрофические изменения в опухолевых клетках, очаговый фиброз вокруг опухолевых клеток лейомиосаркомы. Окраска гематоксилином и эозином ×100)
Эндометриальная стромальная саркома (8 наблюдений) была представлена полиповидной формой, опухоль имела размеры от 4 до 7 см в диаметре с обширными очагами некроза и кровоизлияний. При гистологическом исследовании во всех наблюдениях эндометриальные стромальные саркомы были высокой степени злокачественности. В мелких гиперхромных ядрах отмечались митозы (3–5 и более) при подсчете в 10-ти полях зрения. Опухолевые клетки инфильтрировали миометр, проникая между лейомиоцитами. Глубина инвазии была больше 1/2 толщины стенки миометрия, составляя 4–10 мм. При этом вокруг клеток цитогенной стромы определялось развитие рыхлой волокнистой соединительной ткани и отграничение опухолевого инфильтрата от рядом лежащих клеток миометрия (рис. 2). Очаги некроза были немногочисленны. В отдельных клетках имелись выраженные признаки кариопикноза, кариорексиса. Таким образом, в эндометриальной стромальной саркоме отмечались явления терапевтического патоморфоза I–II степени.
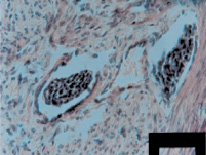
Рис. 2. Эндометриальная стромальная саркома под действием неоадъювантной ХТ (очаговый фиброз под действием неоадъювантной ХТ. Дистрофические изменения в опухолевых клетках. Окраска гематоксилином и эозином ×400)
Группа карциносарком составила 10 наблюдений. Опухоли были высокой степени злокачественности, обладали глубоким инфильтративным ростом – более 1/2 толщины стенки миометрия. Глубина инвазии составляла 10 мм. Железистый компонент опухоли был представлен умеренно дифференцированной аденокарциномой. Как в эпителиальном, так и в саркоматозном компонентах опухоли отмечали выраженные некробиотические и дистрофические процессы: кариопикноз, кариорексис, кариолизис, цитолизис. В опухоли имелись немногочисленные очаги некроза. Местами вокруг опухолевых клеток как карциноматозного, так и саркоматозного компонентов, определялось развитие рыхлой и более плотной волокнистой соединительной ткани, представленной пучками коллагеновых волокон. Саркоматозный компонент в карциносаркомах был представлен лейомиосаркомой с выраженными некробиотическими и дистрофическими изменениями в опухолевых клетках (кариопикноз, кариорексис, цитолизис). В одном наблюдении в саркоматозном компоненте определялись крупные гиперхромные клетки полигональной формы с некробиотическими и дистрофическими изменениями в опухолевых клетках. Некоторые поля клеток саркоматозного компонента были ограничены прослойками коллагеновых волокон. Очаги некроза немногочисленны. Морфологические изменения под действием неоадъювантной химиотерапии в карциносаркоме представлены на рис. 3, и соответствуют I–II степени терапевтического патоморфоза.
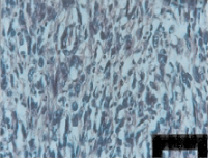
Рис. 3. Карциносаркома тела матки под действием неоадъювантной ХТ (выраженные изменения в раковых клетках (кариопикноз, кариорексис, цитолизис). Окраска гематоксилином и эозином х 400)
Заключение
Таким образом, проведенное морфологическое исследование сарком тела матки под действием неоадъювантной химиотерапии показало, что в опухолях имеются изменения в виде некробиотических, дистрофических процессов. Установлено, что в саркомах тела матки эти изменения наступают вне зависимости от гистологического строения. Полученные данные позволяют говорить о терапевтическом патоморфозе I–II степени, происходящем в саркомах тела матки под действием неоадъювантной химиотерапии. Обнаруженные морфологические изменения коррелировали с клинической картиной заболевания.
Дистрофические изменения были представлены в клетках вакуализацией и лизисом ядер и цитоплазмы, кариопинозом, кариорексисом, плазморексисом. Данные изменения соответствуют I–II степени терапевтического патоморфоза. В случаях установления диагноза саркомы тела матки до операции, лечение целесообразно проводить комплексное, с включением неоадъювантной химиотерапии.
Сочетание трех методов лечения (химиотерапии, операции и наружной лучевой терапии) позволило улучшить общую 5-летнюю выживаемость для всех стадий, и достигнуть 78 %, тогда как при использовании только оперативного лечения она составила 10 %, a при комбинированном (операция и наружная лучевая терапия) – 49 %. У больных подвергшихся комплексному лечению с использованием неоадьювантной химиотерапии было получено наименьшее количество рецидивов в первые 2 года при всех стадиях у 14,9 %, a наибольшее при только оперативном лечении – у 80 %.
Полученные результаты позволяют сделать вывод о том, что метод неоадъювантной химиотерапии в комплексном лечении сарком тела матки обладает выраженной эффективностью, что подтверждается данными терапевтического патоморфоза, и может быть рекомендован для неоадьювантного лечения больных саркомами тела матки.
Библиографическая ссылка
Кит О.И., Неродо Г.А., Непомнящая Е.М., Черникова Н.В., Порываев Ю.А., Крузе П.А. МОРФОЛОГИЧЕСКИЕ КРИТЕРИИ ЭФФЕКТИВНОСТИ НЕОАДЪЮВАНТНОЙ ПОЛИХИМИОТЕРАПИИ САРКОМ ТЕЛА МАТКИ // Международный журнал прикладных и фундаментальных исследований. 2016. № 1-2. С. 158-161;URL: https://applied-research.ru/en/article/view?id=8340 (дата обращения: 15.05.2026).

