Уже многие годы основным способом объективного оценивания эффективности лечебных и медико-профилактических мероприятий, реализуемых среди различных категорий взрослого населения, является оценка показателей заболеваемости. Одна из наиболее существенных и «застарелых» проблем такого традиционного подхода – недостаточная информативность общепринятой статистики заболеваемости, в ряде случаев не соответствующая современному содержанию и объему медико-профилактической работы среди работающего населения.
Целью настоящего исследования была практическая проверка нового метода учета тяжести заболеваний, зарегистрированных при профилактических осмотрах (патологической пораженности) работающего населения.
Материалы и методы исследования
Для статистического анализа эффективности этого метода с помощью целевого отбора были сформированы 2 референтные группы работников одного из крупных предприятий ЖКХ г. Санкт-Петербурга. Эти группы были практически одинаковы по основным социально-демографическим характеристикам (длительности проживания в крупном городе, материальному положению, стажу работы по профессии, по возрастно-половой структуре и т.п.), но отличались по уровню патологической пораженности. Группа с более низким уровнем пораженности (Группа А), составила 3100 человек. Группа с более высоким уровнем патологической пораженности (Группа B) – 2800 чел. Относительно большая численность указанных групп обеспечила возможность проведения более детального анализа при сохранении статистической достоверности аналитической информации.
В ходе статистической обработки информации применялся двухфакторный дисперсионный анализ и корреляционный анализ (коэффициент парной линейной корреляции Пирсона). В ситуациях, когда была невозможна проверка соответствия исходных аналитических распределений закону нормального распределения, или возникали сомнения в таком соответствии, применялись методы непараметрической статистики: критерий χ2 и рассчитанный на его основе показатель нормированной сопряженности Снорм. [Зайцев В.М., Савельев С.И., 2013].
Результаты исследования и их обсуждение
Долгие годы, в СССР, основой оценки общественного здоровья работающего населения являлась статистика заболеваемости с временной утратой трудоспособности (ЗВУТ). Начиная с 30-х годов прошлого (20-го) столетия и вплоть до середины 90-х гг., почти в каждой научной работе, затрагивавшей проблемы здоровья трудоспособного населения, приводились показатели ЗВУТ. В связи с изменениями, произошедшими в России последних десятилетий в социально-экономической сфере, информация о ЗВУТ во многом потеряла свой смысл из-за отсутствия конкретных диагнозов в больничных листках и затруднений, возникающих при попытках получения данных о фактическом составе работников на предприятиях разных форм собственности.
Введение страховой медицины вызвало появление в 90-е годы новой учетной единицы статистического наблюдения ? «медицинская услуга». Однако ее использование как первичной единицы информации в практике оценивания общественного здоровья и эффективности медико-профилактической работы, все еще остается достаточно спорной. Это объясняется тем, что стоимость и номенклатура услуг, были нестабильными на протяжении последних 10-15 лет. Например, в составе медицинских услуг за прошедшее десятилетие относительно высокими темпами менялись затраты на оплату труда медиков. Более низкими, «умеренными» темпами – затраты на медикаменты, расходные материалы и продукты питания. Свою динамику имели остальные затраты, в число которых следует отнести инфляционные процессы, изменение ценовой политики в стране, внедрение новых, дорогостоящих технологий лечения и профилактики, широкое использование разного рода способов коррекции стоимости и номенклатуры услуг в зависимости от местных условий. На практике, все это создало ситуацию некоторой хаотичности медицинской услуги, как первичной единицы стат. наблюдения, сделав ее неприемлемой для использования в виде стандарта оценивания.
Что касается широко применяемых на протяжении последних десятилетий традиционных показателей общественного здоровья, следует отметить, что существенной проблемой здесь является непонимание большинством специалистов-управленцев различий и, уже опоминавшиеся, ограничения информативности медико-статистических показателей. Все это, не может не откладывать существенный отпечаток на объективность и сопоставимость медицинской информации. В конечном итоге, эти обстоятельства затрудняют принятие конкретных управленческих решений по сохранению здоровья работников предприятий – одной из основ экономического благополучия страны [Сидоров А.А., 2012].
Считается, что профилактические медицинские осмотры ? наиболее информативный источник данных о здоровье, как отдельных пациентов, так и конкретных социально-демографических, производственно-профессиональных и др. групп населения. Вместе с тем, профилактическим осмотрам тоже присущ ряд «врожденных» недостатков. Среди них: неполное выявление острых заболеваний и хронических патологических состояний, находящихся в стадии ремиссии; зависимость результатов осмотров от их целевого назначения, состава врачебных комиссий и квалификации врачей, не одинаковые возможности использования при обследовании дорогостоящего высокотехнологичного лабораторно-диагностического оборудования, недостатки в организации осмотров и т.п.
Кроме того, сама методика традиционной медико-статистической обработки данных порождает некоторую утрату информативности результатов медицинских осмотров. Так, при учете результатов профилактических осмотров ведется подсчет заболеваний, с последующей сводкой (классификацией) выявленных патологических состояний на основе, общепринятых классификаторов. В РФ сегодня действует единый классификатор – Международная статистическая классификация болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10). Однако, такой учет болезней, во-первых, порождает некоторую избыточность и хаотичность шкалирования информации (МКБ-10 включает 12255 болезней и патологических состояний). Во-вторых, учет только частоты тех или иных заболеваний и их структурного соотношения не вполне отражает истинную картину общественного здоровья.
По поводу этого обстоятельства, еще в 1937 г., один из основоположников отечественной медицинской статистики Аркадий Михайлович Мерков, писал: «Принимая всех больных с данным диагнозом за равные единицы, мы в значительной мере лишаемся возможности учитывать эффективность оздоровительных мероприятий …. по степени тяжести заболевания…» [А.М. Мерков, 1979].
Следует отметить, что некоторую возможность решения этой проблемы предоставляла статистика ЗВУТ, которая при углубленном анализе приближенно характеризовала тяжесть болезни на основе учета средней длительности одного случая и кратности случаев временной утраты трудоспособности в связи с конкретными заболеваниями. Однако, отказ от регистрации диагнозов заболеваний в больничных листках лишил практическую медицинскую статистику и этих скромных возможностей.
Несмотря на отмеченные недостатки, среди прочих современных источников о здоровье населения, профилактические осмотры отличаются наибольшей медицинской информативностью. Поэтому, несмотря на большую затратность, медицинские осмотры используются достаточно широко в научных исследованиях, а также в отечественном практическом здравоохранении.
Примером попытки статистического учета тяжести патологии во время профилактических осмотров, явился, описанный А.М. Мерковым в 1937 г., метод предложенный гг. Г.З. Вельвоским и М.И. Холоденко, и некоторое время (в начале 30-х годов) применявшийся в ряде диспансеров Харькова и учреждений курортологической сети Одессы. Суть этого метода состояла в том, что при постановке диагноза врач определял не только название болезни, но и обозначал условными кодами степень выраженности патологического состояния, степень трудоспособности пациента, категорию лечебно-профилактического облуживания и вид помощи, в которой нуждался больной. (Нетрудно заметить, что этот принцип во многом сохранен и сегодня, при определении групп диспансерного наблюдения). Существенными недостатками этого метода являются трудоемкость регистрации и обработки информации, а также его субъективность, поскольку оценку динамики состояния больного должен был проводить сам врач, от качества работы которого, во многом, и зависела динамика здоровья больного. Т.е. на практике, врач сам выставлял (и выставляет поныне при оценке итогов диспансеризации) оценку успешности собственной деятельности. Известно, что попытки контролировать, такого рода ситуации на местном, учрежденческом уровне обычно приводят к расширению круга «заинтересованных лиц», наделенных к тому же определенным административным ресурсом. Примером последствий аналогичного подхода являются оценки состояния больных при выписке из санаторно-курортных учреждений, когда практически всем больным, проходившим оздоровление, выставляется: «улучшение состояния».
Учет повторной регистрации диагнозов заболеваний по соответствующим классам МКБ-10 является основой получения репрезентативной статистической информации о тяжести зарегистрированных на медицинских осмотрах заболеваний. Внедрение этого метода в практику подразумевает следующие методические аспекты:
1. Метод может применяться только для оценки тяжести заболеваний в массе наблюдений и носит вероятностный (статистический характер);
2. Метод позволяет детально классифицировать состояние больных на основе использования общепринятого классификатора – МКБ 10;
3. Применение метода в условиях широкого распространения современных АТ-технологий в практическую медицину не вызывает дополнительных трудовых затрат лечащих врачей.
По своей сути, как уже отмечалось, предлагаемый метод базируется на определенной логике классификации заболеваний и патологических состояний с помощью повсеместно используемой МКБ-10. Согласно этому методу, принимается общеизвестное правило: любое заболевание (патологическое состояние) относится к какому либо классу. Понятно, что XXI класс МКБ-10 «Факторы, влияющие на состояние здоровья населения и обращения в учреждения здравоохранения», и XV класс «Беременность, роды и послеродовой период» в данном случае не рассматриваются.
В тоже время, в МКБ-10 каждый из отдельных классов разбит на множество возможных подклассов болезней, которые относятся к этому классу. Согласно общеизвестному принципу клинической медицины: «Нет отдельной болезни – есть больной человек», подклассы, или как они именуются в МКБ-10 – рубрики, по своей сути являются частными характеристиками одной и той же БОЛЕЗНИ, обобщенное имя которой обозначено в наименовании класса. Чтобы пояснить алгоритм предложенного нами метода статистического учета тяжести БОЛЕЗНЕЙ рассмотрим два примера.
Больному Иванову И.И. (имена больных здесь и далее – условные) поставлен диагноз «Бессимптомная ишемия миокарда». Кроме этого, при профилактическом осмотре не было выявлено ни каких других болезней сердца. Такое заболевание однократно регистрируется как заболевание: IX класса, рубрики I25, кодом I25.6.
У больного Петрова П.П. выявлена группа патологических состояний сердечно-сосудистой системы, получивших 2 соответствующих названия: «Гипертензивная (гипертоническая) болезнь с преимущественным поражением сердца без сердечной недостаточности» и «Церебральный атеросклероз». Эти заболевания регистрируются в одном, IX классе, в 2-х рубриках I11 и I67 (под кодами I11.9 и I67.2) .
Таким образом, у пациента Иванова И.И. зарегистрирован один (одиночный) диагноз в IX классе МКБ. У пациента Петрова П.П. в том же, IX классе МКБ – два детальных диагноза. Последний случай условно назовем 2 повтора диагнозов в IX классе МКБ-10.
В тяжелых случаях, число зарегистрированных у пациента повторных патологических состояний по одному классу болезней будет большим. Понятно, что правомерность каждого из выставленных диагнозов может быть оспорена специалистами более высокой квалификации. Он может быть дополнен или, наоборот, исключен в процессе длительного наблюдения. Ясно, и то, что даже одиночный диагноз может быть фатальным для конкретного больного. Но, распределение в СВОЕМ КЛАССЕ БОЛЕЗНИ повторных и одиночных диагнозов, несмотря на элемент случайности каждого конкретного диагноза, в большом числе наблюдений приобретает характер определенной статистической закономерности. Т.е., чем более тяжелое состояние больных, тем больше будет число повторно выставляемых диагнозов в одном классе болезней. Таким образом, в относительно «благоприятном» случае, каждому классу болезней будет соответствовать одно (одиночное) зарегистрированное заболевание, т.е. на один класс болезней будет приходиться один детальный диагноз в 4-х значном коде МКБ-10. По мере возрастания тяжести заболевания пациентов, будет возрастать и число установленных у них повторных состояний, имеющих свои клинические особенности и зарегистрированных в различных 4-х значных кодах МКБ-10, но относящихся к данному классу болезни.
Результаты углубленного анализа этой закономерности с помощью двухфакторного дисперсионного анализа (таблица), свидетельствуют, что увеличение общего уровня патологической пораженности во многом было статистически значимо связано с возрастом обследованных работников (P = 0,22). Соответственно, доля влияния фактора «Возраст» на частоту случаев патологической пораженности составляла 20802,87/31358,00*100 = 66,4 %, при P = 0,01. Влияние факторов производственной среды было статистически несущественно (P = 0,22).
Результаты двухфакторного дисперсионного анализа распределения показателей частоты выявленных патологических состояний
|
Источник вариации |
Сумма квадратов отклонений |
Число степеней свободы |
Дисперсия |
F |
P |
|
Производственная среда |
2031,08 |
1 |
2031,08 |
1,89 |
0,22 |
|
Возрастная группа |
20802,87 |
2 |
10401,43 |
9,66 |
0,01 |
|
Остаточная |
8524,05 |
8 |
1065,51 |
||
|
Итого |
31358,00 |
11 |
Таким образом, именно возрастной фактор (изменение возрастного состава работающих) обусловил существенный прирост заболеваемости в обеих референтных группах наблюдения. Эта тенденция постоянно сопровождалась ростом повторности регистрации болезней в своих классах МКБ-10 (рисунок).
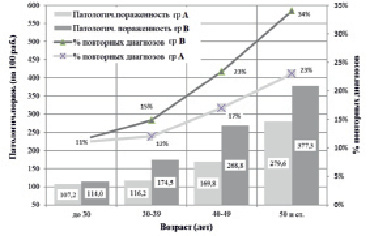
Сравнительное распределение показателей патологической пораженности двух групп (А и B) в случаях заб. в определенных классах МКБ-10 (на 100 работников) и % повторности регистрации случаев заб. в этих классах
Коэффициент линейной корреляции Пирсона между показателями повторности и уровнем патологической пораженности составил 0,84 при P<<0,01, что свидетельствует о сильной статистически значимой взаимосвязи этих факторов.
Проверка силы и значимости этой статистической связи с помощью непараметрического критерия χ2 и, рассчитанного на его основе, показателя нормированной сопряженности подтвердила статистическую значимость этого результата (Снорм = 0,79 при Р < 0,01).
Выводы
Метод повторной регистрации диагнозов заболеваний в соответствующих классах МКБ-10, можно считать способом получения информативной статистической характеристики тяжести зарегистрированной на медицинских осмотрах заболеваемости. Внедрение этого метода в практику позволит решить без привлечения дополнительных ресурсов одну из нерешенных на сегодня задач медицинской статистики – задачу более детального обеспечения планирования и реализации лечебно-профилактических мероприятий среди работающего населения

