Сохранение репродуктивного здоровья (далее – РЗ) женского населения является приоритетом деятельности здравоохранения Республики Беларусь и реализуется преимущественно на уровне оказания первичной медико-санитарной помощи (далее – ПМСП). При этом одними из основных критериев ее качества являются показатели заболеваемости и смертности от основных неинфекционных болезней, в том числе и онкологических [1].
Среди онкологических заболеваний женского населения, ухудшающих состояние РЗ, вторым по частоте встречаемости является рак шейки матки (далее – РШМ) [2]. Так, ежегодно в мире впервые выявляется более 500 тыс. новых случаев инвазивного РШМ, стандартизованные показатели заболеваемости в Европейском регионе варьируют от 4,0 до 21,0 на 100 тыс. населения (в Беларуси – 12,0–15,00/0000) с устойчивой тенденцией к росту [3].
Развитию инвазивного РШМ предшествуют различные формы цервикальной интраэпителиальной неоплазии, включая преинвазивную РШМ in situ, являющиеся прогностически благоприятными этапами мульфакторного канцерогенеза, который все еще недостаточно изучен [4]. В этой связи созданию новой базы данных в области оценки потенциала РЗ пациенток, страдающих РШМ, основанной на использовании международных стандартов по изучению сложившейся клинико-эпидемиологической ситуации и анализе диагностических ошибок придается важнейшее значение, что в полной мере соответствует задачам Государственной программы «Здоровье народа и демографическая безопасность Республики Беларусь» на 2016–2020 гг. [5]. Именно эти данные, полученные, в том числе и на региональном уровне, должны стать основой для внедрения новых технологий сохранения РЗ пациенток, что и определяет актуальность исследования.
Цель исследования: изучить структуру, динамику и причины первичной заболеваемости РШМ в Гродненской области Республики Беларусь в 2012–2016 гг. и оценить их вклад в ухудшение РЗ пациенток.
Материалы и методы исследования
Проведен анализ первичной медицинской документации пациенток, страдавших РШМ, по шифрам С 53 и D 06 Международной классификацией болезней 10-го пересмотра: медицинских карт амбулаторного больного (ф № 25/у), историй болезни (ф № 003/у-07), извещений о впервые установленных случаях злокачественных новообразований (ф № 090/у-16), протоколов на случай выявления у пациента формы злокачественного новообразования в III стадии визуальных локализаций и (или) в IV стадии всех локализаций (ф № 027-2/у-13). Использованы также данные канцер-регистра Гродненской областной клинической больницы за 2012–2016 гг.
Данные о заболеваемости представлены в абсолютных значениях и показателях на 100 тыс. женского населения в разрезе возрастных групп. В оценке стадии РШМ пользовались Международной классификацией TNM (6-е издание, 2002) и FIGO (1994).
В процессе исследования использована методология экспертной оценки качества оказания медицинской помощи (максимальный показатель принимался равным 100 %).
Статистическая обработка данных проведена с использованием программы «STATISTICA 10.0». Наглядное представление о структуре заболеваемости осуществлено с помощью круговых диаграмм распределения. Тренды заболеваемости описаны с применением уравнения экспоненциального тренда и представлены графически.
Результаты исследования и их обсуждение
Установлено, что в Гродненской области в 2012–2016 гг. охват организованным популяционным скринингом РШМ на уровне ПМСП осуществлялся в соответствии с требованиями Постановления Министерства здравоохранения Республики Беларусь от 12.08.2016 г. № 96 «Об утверждении Инструкции о порядке проведения диспансеризации». Скрининг был основан на морфологической верификации данного заболевания (цитологический и гистологический методы) и дополнялся тестированием на наличие вируса папилломы человека с определением вирусной нагрузки, а выбор стратегии диагностики проводился на основе таких показателей, как чувствительность, специфичность, предсказуемость значений положительного и отрицательного тестов [6]. За пятилетие уровень охвата женского населения организованным скринингом составил 92,21 ± 1,63 %. При этом был выявлен 1171 случай РШМ.
Как известно, одним из основных факторов прогноза, определяющих течение заболевания, состояния РЗ и жизни пациентки, страдающей РШМ, является степень распространения опухолевого процесса на момент диагностики [7]. Нами установлено, что в структуре впервые выявленных форм превалировал РШМ in situ (61,5 %), что свидетельствует об относительной эффективности скрининга на уровне ПМСП. Процентная доля пациенток с I стадией процесса составила 16,1 %, со II стадией – 14,3 %, с III стадией – 6,0 %, с IV стадией – 2,1 % (рис. 1).
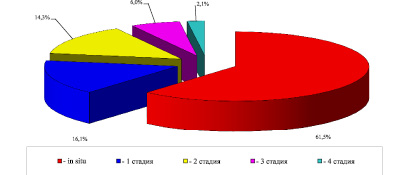
Рис. 1. Структура впервые выявленных случаев РШМ в Гродненской области в 2012–2016 гг.
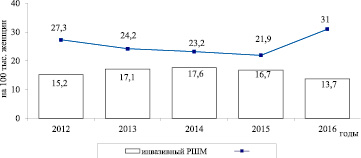
Рис. 2. Динамика первичной заболеваемости инвазивным и неинвазивным РШМ в Гродненской области в 2012–2016 гг.
Таблица 1
Впервые выявленная заболеваемость РШМ in situ в Гродненской области в 2012–2016 гг.
|
Возраст |
Годы |
|||||||||||
|
2012 |
2013 |
2014 |
2015 |
2016 |
2012–2016 |
|||||||
|
абс |
0/0000 |
абс |
0/0000 |
абс |
0/0000 |
абс |
0/0000 |
абс |
0/0000 |
абс |
0/0000 |
|
|
До 20 лет |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
1 |
1,17 |
1 |
0,23 ± 0,07 |
|
20–29 |
55 |
72,97 |
35 |
46,94 |
29 |
39,95 |
30 |
42,84 |
51 |
76,23 |
200 |
55,79 ± 9,39 |
|
30–39 |
48 |
66,0 |
38 |
52,68 |
42 |
58,03 |
41 |
56,41 |
42 |
57,56 |
211 |
58,14 ± 3,26 |
|
40–49 |
28 |
33,48 |
34 |
41,44 |
28 |
34,82 |
25 |
31,63 |
34 |
43,57 |
149 |
36,99 ± 3,21 |
|
50 лет и старше |
24 |
10,62 |
30 |
13,15 |
32 |
13,92 |
27 |
11,65 |
46 |
19,74 |
159 |
13,82 ± 1,98 |
|
Всего |
155 |
27,32 |
137 |
24,21 |
131 |
23,22 |
123 |
21,87 |
174 |
31,03 |
720 |
25,52 ± 4,56 |
Среди пациенток с РШМ in situ показатели первичной заболеваемости оказались в среднем в 1,5 раза более высокими, чем среди заболевших инвазивным раком: соответственно 25,52 ± 4,56 и 16,06 ± 1,53 на 100 тыс. женского населения. Причем динамика показателей заболеваемости РШМ оказалась разнонаправленной (рис. 2).
Случаи первичной заболеваемости неинвазивным РШМ регистрировались во всех возрастных группах пациенток (табл. 1).
В связи с наиболее высоким процентным уровнем охвата организованным скринингом среди впервые выявленных значительное большинство (77,9 %) ожидаемо составили случаи РШМ in situ, зарегистрированные у женщин репродуктивного возраста (15–49 лет), что согласуется с литературными данными [8].
На протяжении пятилетия в группах женщин репродуктивного возраста (за исключением пациенток младше 20 лет) значения показателей заболеваемости РШМ in situ значительно превышали аналогичные среди заболевших в возрасте старше 50 лет. Причем среди женщин 30–39 лет средние значения показателя (58,14 ± 3,260/0000) превысили аналогичные в старшей возрастной группе (13,82 ± 1,980/0000) почти в 4 раза (t = 5,48; p < 0,01).
Таким образом, группой повышенного риска являются женщины именно активного репродуктивного возраста, причем преимущественно из промискуитетной группы с исходно неудовлетворительным состоянием РЗ, для которых характерны невысокий образовательный уровень (высшее образование имели 11,9 % женщин), раннее начало половой жизни (в среднем, в 14,9 ± 0,29 г.), незащищенные половые контакты (86,9 % пациенток) и частая смена сексуальных партнеров (в среднем, 7,13 ± 0,67), наличие инфекций, передающихся половым путем (85,3 %), аборты в анамнезе и травмы шейки матки (71,9 %), а также роды в возрасте 15–18 лет и высокий их паритет (62,9 %). Полученные результаты согласуются не только с литературными [9], но и данными ранее проведенных нами исследований, в которых было показано, что, например, среди врачей акушеров-гинекологов репродуктивного возраста Гродненской области на протяжении целого десятилетия (2007–2016 гг.) не было выявлено ни одного случая даже неинвазивного РШМ [10]. Кроме того, нами было установлено, что риск заболеть существенно выше у женщин репродуктивного возраста, работавших во вредных условиях труда и контактировавших даже с малыми концентрациями химических токсикантов, обладавших канцерогенным действием [11].
По-видимому, существенной отягощенностью полового анамнеза можно объяснить и выявленную нами тенденцию поступательного роста первичной заболеваемости РШМ in situ среди женщин в возрасте 50 лет и старше: за пятилетие уровень показателя возрос на 85,8 % и в 2016 г. достиг 19,74 на 100 тыс. женского населения (рис. 3).
В связи с рациональной организацией скрининга уровни заболеваемости среди всех пациенток репродуктивных возрастов, страдающих РШМ I–II стадий, оказались существенно более низкими, чем среди заболевших неинвазивной формой рака. Причем в возрасте до 20 лет случаи болезни не регистрировались. При этом нам, однако, не удалось подтвердить литературные сведения о высоких показателях заболеваемости среди женщин наиболее активного репродуктивного возраста (20–29 лет) [12], составившие только 3,01 ± 0,520/0000, так как пик пришелся на возрастную категорию 40–49 лет – 22,77 ± 3,610/0000.
Несмотря на проведение организованного скрининга, в 2012–2016 гг. было зарегистрировано 97 случаев заболевания в III–IV стадиях (табл. 2). Возраст пациенток был следующим: 20–29 лет – 3,1 % женщин, 30–39 лет – 9,3 %, 40–49 лет – 30,9 %, 50–59 лет – 26,8 %, 61–70 лет – 13,4 %, от 71 лет и старше – 16,5 %.
Таблица 2
Впервые выявленная заболеваемость РШМ в III–IV стадиях в 2012–2016 гг.
|
Возраст |
Годы |
|||||||||||
|
2012 |
2013 |
2014 |
2015 |
2016 |
2012–2016 |
|||||||
|
абс |
0/0000 |
абс |
0/0000 |
абс |
0/0000 |
абс |
0/0000 |
абс |
0/0000 |
абс |
0/0000 |
|
|
20–29 |
1 |
1,32 |
0 |
0 |
1 |
1,38 |
1 |
1,43 |
0 |
0 |
3 |
0,83 ± 0,12 |
|
30–39 |
2 |
2,74 |
1 |
1,39 |
2 |
2,76 |
2 |
2,75 |
2 |
2,74 |
9 |
2,48 ± 0,76 |
|
40–49 |
9 |
10,76 |
5 |
6,09 |
5 |
6,22 |
5 |
6,33 |
6 |
7,69 |
30 |
7,42 ± 2,13 |
|
50 лет и старше |
12 |
5,31 |
6 |
2,63 |
20 |
8,70 |
11 |
4,75 |
6 |
2,57 |
55 |
4,79 ± 1,72 |
|
Всего |
24 |
4,23 |
12 |
2,12 |
28 |
4,97 |
19 |
3,78 |
14 |
2,50 |
97 |
3,52 ± 0,97 |
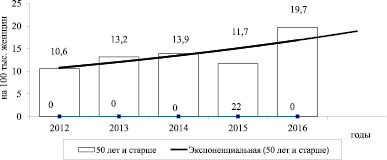
Рис. 3. Динамика первичной заболеваемости РШМ in situ в группе старше 50 лет
Экспертиза качества оказания медицинской помощи позволила выявить ее резервы на уровне ПМСП [13]. Так, наиболее типичными отрицательными отклонениями были: длительное отсутствие диспансерного наблюдения (более 1 года), что оказалось характерным для пациенток старше 50 лет, проживавших в сельских поселениях – 59,8 %; недостаточный объем диагностических мероприятий – 57,7 %; неполный сбор анамнеза – 43,3 %; нечеткое знание персоналом отраслевых стандартов – 42,3 %; несвоевременность направления на областной уровень при наличии показаний – 40,2 %; несвоевременность госпитализации при наличии показаний – 29,9 %. Кроме того, одной из возможных причин сложившейся ситуации является и ограниченная чувствительность и специфичность применявшегося метода при проведении цитологического скрининга (не более 70 %) [14], что определяет поиск механизмов совершенствования организационного алгоритма ведения пациенток в условиях оказания ПМСП с целью сохранения их РЗ [15].
Выводы
Таким образом, структура и динамика первичной заболеваемости женщин, страдающих РШМ, в значительной мере определяются их социальным статусом и дефектами самосохранительного поведения, а также качеством оказания медицинской помощи, а раннее выявление данного рода патологии является залогом сохранения РЗ пациенток.
Библиографическая ссылка
Наумов И.А., Гарелик Т.М. СОСТОЯНИЕ ПЕРВИЧНОЙ ЗАБОЛЕВАЕМОСТИ РАКОМ ШЕЙКИ МАТКИ КАК ФАКТОР, ОПРЕДЕЛЯЮЩИЙ ПРОГНОЗ ДЛЯ РЕПРОДУКТИВНОГО ЗДОРОВЬЯ ПАЦИЕНТОК // Международный журнал прикладных и фундаментальных исследований. 2018. № 5-1. С. 119-123;URL: https://applied-research.ru/ru/article/view?id=12228 (дата обращения: 03.05.2026).

