Зоонозы – это инфекции, общие для животных и человека. При этом заражение человека происходит разными путями: через укусы и объекты внешней среды, загрязнение выделениями переносчиков либо аэрозольно. В настоящее время инфекционные заболевания, выделенные в группу зоонозных, не утратили своего эпидемиологического значения. Большая их часть не имеет средств специфической профилактики и ежегодно наносит большой экономический ущерб. Значимость зоонозов определяется также тяжестью клинического течения и высокой летальностью (в среднем от 3 до 35 %, а при бешенстве – 100 %), и большими затратами на лечение, проведение противоэпидемических мероприятий [1, 2].
Актуальность зоонозных инфекций обусловлена широким повсеместным распространением в регионах с животноводческой ориентацией хозяйства, несовершенством противоэпидемических и противоэпизоотических мероприятий, постоянным супер- и реинфицированием в очагах инфекции, трудностями лабораторной и клинической диагностики, высоким потенциалом хронизации и инвалидизации, неадекватным лечением и отсутствием реабилитации больных и переболевших. Поэтому в течение последних лет проблема заболеваний, вызываемых зоонозными инфекциями, остается в центре внимания не только инфекционистов, но и врачей разных специальностей [3–5].
При поражениях кожи инфекционной природы больные в первую очередь обращаются к дерматологам, хирургам, аллергологам, и постановка диагноза становится нелегкой задачей, что затягивает правильную диагностику и своевременное специфическое лечение [6–8].
Цель исследования: изучить лабораторную диагностику заболеваний, протекающих с первичным кожным аффектом.
Материалы и методы исследования
В процессе работы нами проведено и пролечено 55 больных сибирской язвой и проанализировано 82 истории болезни из архивных данных стационаров южного региона Казахстана с различными клиническими формами сибирской язвы, больных в возрасте от 1 года до 70 лет. Всего под наблюдением находилось 137 больных сибирской язвой: из них подтвержденных случаев было – 47 (34,4 %); вероятных случаев – 71 (51,8 %) и предположительных – 19 (13,8 %). Среди них 91 (66 %) мужчин и 47 (34 %) женщин; городских жителей – 20 (14,5 %), сельских – 118 (85,5 %).
По социально-профессиональному составу среди больных сибирской язвой чаще болели неработающие – 36 (26,2 %), которые, однако, занимались частным забоем, реализацией домашнего скота и шкур. Случаи заболевания сибирской язвой у людей не регистрировались зимой при вероятных и подтвержденных случаях, чаще встречались летом в 73,7 % случаях при предположительном случае, одинаково регистрировались при вероятных и подтвержденных случаях – 50,7 % и 53,2 % летом и 38 % и 40,4 % случаях осенью соответственно.
Для социологического опроса изучения обращаемости населения за медицинской помощью при развитии синдрома первичного кожного аффекта (ПКА) проведен метод анкетирования по специально разработанной анкете. Принципом отбора респондентов был метод случайной выборки. Для опроса населения использовалась разработанная нами анкета «Обращаюсь ли я за медицинской помощью при поражениях кожи?», которая состоит из 17 вопросов. С помощью анкеты выясняли наличие в анамнезе, частоту, длительность поражений кожи, травм, гнойных заболеваний кожи, местные и общие симптомы поражений кожи, связь с профессиональной деятельностью, групповой характер заболевания, в какие лечебные или немедицинские организации обращались, проводимое лечение.
При клиническом обследовании больных использовалась общепринятая методика, которая заполнялась в специально разработанную карту, включающую жалобы больного, эпидемиологический анамнез, субъективные данные и локальный статус. Обращалось внимание на симптомы интоксикации, температурной реакции организма, состояние кожных покровов, наличие первичного кожного аффекта, местного или распространеннного отека, регионального лимфаденита.
Всем больным проводились общепринятые клинические лабораторные исследования (общий анализ крови, общий анализ мочи). По показаниям проводились биохимические анализы билирубина, его фракций, ферментов АлАТ, АсАТ, общего белка и белковых фракций. При необходимости назначались консультации дерматолога и других специалистов при наличии сопутствующих заболеваний. При необходимости проводились дополнительные исследования: рентгенография грудной клетки, УЗИ органов брюшной полости. У больных лейшманиозом при поступлении проводилась микроскопия мазка из первичного кожного аффекта, окрашенного по Романовскому – Гимзе.
При постановке РПГА (реакция прямой гемагглютинации) использовали антигены сибиреязвенный, листериозный, пастереллезный и эритроцитарный диагностикумы.
Определение чувствительности штаммов к антибиотикам проводилось методом диффузии в агаре (метод дисков), на сибиреязвенные штаммы проводилось в лаборатории особо опасных инфекций
Результаты исследования и их обсуждение
Средние показатели лейкоцитов у больных сибирской язвой составили 8,73 ± 0,41. У больных в подозрительной группе показатели лейкоцитов составили в среднем 7,87 ± 0,69, в группе вероятных случаев 8,66 ± 0,49, в группе подтвержденных случаев 9,17 ± 0,89. Во всех группах: подозрительных, вероятных и подтвержденных случаях сибирской язвы – р > 0,05, статистически значимых различий по показателям лейкоцитов между группами нет.
Средние показатели лейкоцитов у больных в динамике составили 6,77 ± 0,24. У больных в подозрительной группе показатели лейкоцитов в динамике составили в среднем 9,09 ± 1,89, в группе вероятных случаев 6,71 ± 0,22, в группе подтвержденных случаев 6,25 ± 0,21 (рис. 1).
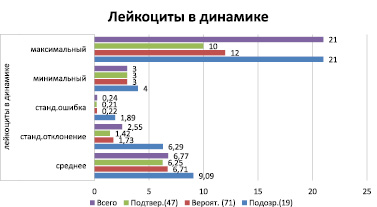
Рис. 1. Средние показатели количества лейкоцитов в периферической крови у больных сибирской язвой в динамике
По результатам теста однофакторного дисперсионного анализа различие между 1 и 2, а также между 1 и 3 группами существенно отличается, уровень значимости достоверности различия по Фишеру Р = 0,003 и 0,0008 соответственно.
Показатели лейкоцитов в динамике достоверно снизились в группе вероятных и подтвержденных случаев, достоверно оставались высокими в группе подозрительных случаев, чем в в группах вероятных и подтвержденных случаев. Средние показатели СОЭ в среднем у больных составили 11,56 ± 0,76. У больных в подозрительной группе показатели СОЭ составили в среднем 13,11 ± 2,49, в группе вероятных случаев 12,5 ± 1,17, в группе подтвержденных случаев 9,55 ± 0,88. Во всех группах: подозрительных, вероятных и подтвержденных случаях сибирской язвы – р > 0,05, статистически значимых различий по средним показателям СОЭ между группами нет.
Средние показатели гемоглобина в среднем у больных составили 115,35 ± 2,52. У больных в подозрительной группе показатели гемоглобина составили в среднем 132,83 ± 5,44, в группе вероятных случаев 108,76 ± 3,38, в группе подтвержденных случаев 115,35 ± 2,52 (рис. 2).
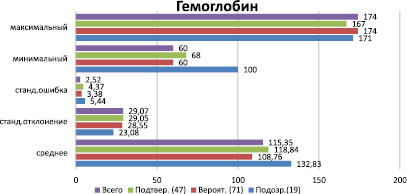
Рис. 2. Средние показатели гемоглобина у больных сибирской язвой
Уровень гемоглобина был выше в группе подозрительных случаев, затем в группе подтвержденных, затем в – вероятной группе. Диагноз сибирская язва подтвержден у 47 больных: бактериологически у 36 больных (76,6 %); серологически у 10 (21,2 %) и в ИФА у 7 (70 %), в ПЦР у 2 (17 %) (рис. 3).
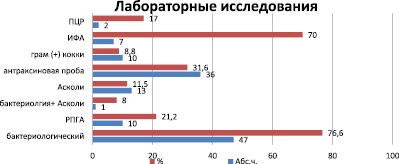
Рис. 3. Результаты лабораторно-этиологических исследований у больных сибирской язвой
Бактериологически диагноз листериоза подтвержден у 45 больных (88,2 %), серологически РПГА у 15 (29,5 %). При бактериологическом исследовании Listeria monocytogenis выделены у 45 больных (88,2 %), из ПКА у 39 (86,6 %); из глаз, мочи у 3 больных (6,7 %); из испражнений у 3 (6,7 %).
Средние показатели в общем анализе крови у больных листериозом эритроцитов составили 4,3х1012-7,8х109/л; гемоглобина – 135,1 г/л; палочкоядерные – 5,4; сегментоядерные – 50,8; моноциты – 7,2; лимфоциты – 29,9; эозинофилы – 2,1; СОЭ – 20,8 мм/час.
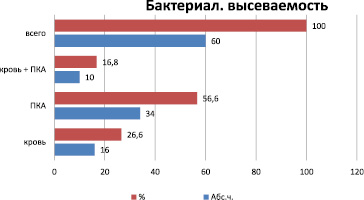
Рис. 4. Бактериологическая высеваемость пастерелл в зависимости от места забора материала
Бактериологически диагноз пастереллеза подтвержден у 60 больных (79 %), серологически РПГА у 16 (21 %). При бактериологическом исследовании Pasterella multocida выделены у 34 больных (56,6 %) из ПКА, у 16 (26,6 %) из крови, у 10 больных (16,8 %) из крови + ПКА (рис. 4).
Средние показатели периферической крови у больных пастереллезом показали, что эритроциты составили 4,4х1012; лейкоциты – 4,2х109/л, гемоглобин – 142 г/л; палочкоядерные – 5,4; сегментоядерные – 51,1; моноциты – 4,05; лимфоциты – 3,9; эозинофилы – 4,05; СОЭ – 9,2 мм/час.
Диагноз кожный лейшманиоз выставлен у 44 больных (92,3 %) клинически, подтвержден обнаружением телец Боровского у 35 (67 %). Средние показатели периферической крови у больных лейшманиозом составили: лейкоциты в среднем – 7,78; гемоглобин – 119,5 г/л. У больных кожным лейшманиозом лейкоцитоза, повышения СОЭ не отмечалось. Анализы мочи у 100 % больных были в норме. Средние показатели периферической крови у больных с гнойно-бактериальной инфекцией: гемоглобин – 108,2 г/л; лейкоциты – 4,7 х 109/л; СОЭ – 11,2 мм/час.
Этиологическая верификация микроорганизмов, проведенная бактериологическим методом, показала, что у 40 (57,2 %) больных высеян золотистый стафилококк, у 16 больных высев отрицательный, у 14 больных (20 %) выделены другие микроорганизмы, среди которых у 2 – Citrobacter, у 2 – Pseudomonasaeruginosa, у 2 – Proteus vulgaris, у 1 – Escherihia coli. Бактериологическим методом возбудители не выявлены у 16 больных (22,8 %) (рис. 5).
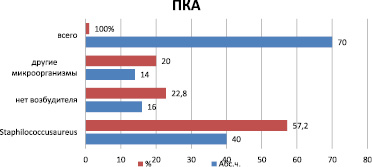
Рис. 5. Этиологическая расшифровка содержимого ПКА у больных с гнойно-бактериальной инфекцией
Следовательно, бактериологически, сибиреязвенные бациллы выделены у 88 (74,5 %). Листериозная инфекция бактериологически подтверждена у 45 (88,2 %), из ПКА у 39 (86,6 %). Пастереллез был подтвержден бактериологически у 60 (79 %), из ПКА – у 34 больных (56,6 %), у 16 (26,6 %) из крови, у 10 больных (16,8 %) из крови + ПКА. Лейшмании были подтверждены микроскопией в 67 %. Гнойно-бактериальные инфекции кожи подтверждены у 77,2 % больных.
Следующим этапом диагностики являются лабораторно-этиологические исследования. Первым методом этого этапа является микроскопия содержимого везикулы, пустулы, отделяемого или мазка из язвы. Однако в настоящее время микроскопический метод при обследовании синдрома первичного кожного аффекта практически не используется, в то время как микроскопия является подтверждающим тестом для всей группы протозоозов, включая лейшманиоз. При микроскопии лейшмании обнаружены у 67 ± 5,6 % больных. При всех остальных инфекциях бактериальной этиологии положительная микроскопия определяет только неподтвержденный клинический диагноз, вероятный случай для эпидемиологов, что позволяет на данном этапе начинать противоэпидемические и профилактические мероприятия.
Вторым методом является серологическое исследование, которое в идеале надо проводить на все возможные агенты которые могут вызвать образование первичного кожного аффекта. Практика показывает, что и серологические исследования в медицинских организациях не проводили. В то время как серологическим методом диагноз сибирской язвы подтвержден у 21,2 ± 1,5 %; листериоза – у 29,5 ± 2,2 %; пастереллеза – у 21 ± 1,5 % больных с синдромом ПКА.
Таким образом, методами бактериологической и серологической диагностики не удается добиться 100 % выявления больных с синдромом первичного кожного аффекта. Для этого необходимо расширить комплекс лабораторных исследований за счет проведения ПЦР сыворотки и отделяемого из первичного кожного аффекта, что позволит верифицировать синдром первичного кожного аффекта и выставить заключительный клинический диагноз (подтвержденный случай для эпидемиологов).
Библиографическая ссылка
Мусаев А.Т., Утепбергенова Г.А., Карибаева Д.О., Жанен З.М., Бегимбетова Р.С., Алиманова Ж.М., Каримов А.K., Калмахан И.С., Сейткамалова А.А., Балтабай В.Б. КЛИНИКО-ЛАБОРАТОРНАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЙ, ПРОТЕКАЮЩИХ С ПЕРВИЧНЫМ КОЖНЫМ АФФЕКТОМ // Международный журнал прикладных и фундаментальных исследований. 2018. № 5-2. С. 359-363;URL: https://applied-research.ru/ru/article/view?id=12269 (дата обращения: 18.04.2026).

