Рак кожи в Российской Федерации занимает первое место среди злокачественных опухолей человека – 12,5 % [1]. Наиболее часто поражаются открытые участки тела, подвергаемые инсоляции: голова и шея [2].
Общепринятыми методами лечения злокачественных опухолей кожи являются лучевой, хирургический и комбинированный, для выполнения которых требуется несколько: от семи дней до четырех недель. Также используется криовоздействие (криохирургия).
Криохирургия основана на использовании разрушающего действия низких температур на биологические ткани. Криовоздействие, в зависимости от локализации и распространенности опухоли, осуществляется криораспылением (криоорошением) и аппликационным (контактным) способами. В качестве хладоагента в основном применяется жидкий азот температурой – 196 °С.
Эффективность криовоздействия достигается при условиях полного разрушения опухоли – крионекроза, достигаемого при температуре не выше – 40 °С в течение более 3-х минут. При более высоких температурах происходит замораживание или криодистрофия, при которых не достигается полного разрушения рака кожи [3] Это может вызвать продолженный рост опухоли и рецидив. Позволим себе повториться, напомнив, что речь в данном сообщении идет о раке кожи, так как для других тканей требуются другие температурно-экспозиционные режимы.
Размеры опухоли определяют выбор способа криогенного лечения рака кожи. При необходимости разрушения небольших очагов (до 2,0 см) и глубиной инвазии более 0,6–0,8 см криогенное воздействие целесообразно осуществлять аппликационным (контактным) способом, тогда как при новообразованиях, имеющих значительное распространение по поверхности, применяется криораспыление [4].
Цель исследования: представить клинический опыт по использованию криохирургии в лечении рака кожи.
Материалы и методы исследования
Нами изучены результаты лечения 166 больных злокачественными опухолями кожи различных локализаций, которым проводилось криогенное лечение в амбулаторных условиях на базах консультативно-диагностического отделения ФГБУ РНИОИ и диспансерного отделения ГБУ РО «Онкодиспансера» г. Новочеркасск. Возраст пациентов составил от 38 до 87 лет. Мужчин было 114 (68,7 %), женщин 52 (31,3 %). Большинство пациентов было с I стадией заболевания (Т1N0M0) – 125 (75,3 %), тогда как у 41 (24,7 %) была II ст. (Т2N0M0).
Пол и возраст больных представлен в табл. 1.
Таблица 1
Распределение больных по полу и возрасту
|
Возраст больных |
Количество больных |
% |
Мужчины |
Женщины |
|
до 40 |
6 |
3,6 |
3 |
3 |
|
40–49 |
15 |
8,8 |
13 |
2 |
|
50–59 |
43 |
26 |
28 |
15 |
|
60–69 |
58 |
35 |
34 |
24 |
|
70–79 |
23 |
14 |
18 |
5 |
|
80 и старше |
21 |
12,6 |
18 |
3 |
|
Всего |
166 |
100 |
114 |
52 |
Таблица 2
Распределение больных в зависимости от локализации опухоли
|
Локализация опухоли |
Количество больных |
% |
|
Нос |
43 |
26 |
|
Веки |
7 |
4,2 |
|
Угол глаза |
5 |
3 |
|
Щека |
31 |
18,6 |
|
Лоб |
7 |
4,2 |
|
Носогубная складка |
2 |
1,2 |
|
Ушная раковина |
18 |
10,8 |
|
Височная область |
12 |
7,2 |
|
Волосистая часть головы |
13 |
7,8 |
|
Подбородочная область |
1 |
0,6 |
|
Шея |
2 |
1,2 |
|
Первично-множественный рак кожи головы (2 очага и более) |
14 |
8,4 |
|
Подкрыльцовая ямка |
1 |
0,6 |
|
Плечо |
1 |
0,6 |
|
Спина |
1 |
0,6 |
|
Передняя грудная стенка |
2 |
1,2 |
|
Передняя брюшная стенка |
3 |
1,8 |
|
Бедро |
2 |
1,2 |
|
Стопа |
1 |
0,6 |
|
Всего |
166 |
100 |
Локализация опухолевого процесса представлена в табл. 2.
Как видно из табл. 1, основную массу больных составляли мужчины в возрасте от 50 до 69 лет – 101 (61 %).
Из табл. 2 следует, что у наибольшего количества больных опухолевый процесс локализовлся в области носа – 43 (26 %) и щеки – 31 (18,6 %). У 14 (8,4 %) пациентов были отмечены опухолевые процессы на нескольких анатомических отделах кожи головы: нос и ушная раковина; лоб и щека, нос, волосистая часть головы и др.
Диагноз во всех случаях был подтвержден морфологически. Базальноклеточный рак был у 124 (74,6 %), плоскоклеточный – у 37 (22,4 %). Метатипическая форма (базальноклеточный рак с участками плоскоклеточного рака) был только в 5 случаях, из них в 4 – на коже головы. Базальноклеточная форма преобладала у больных с локализацией в области головы, в то время, как в области туловища и конечностей доминировала плоскоклеточная форма.
Криодеструкция проводилась с предварительной анестезией посредством обкалывания опухоли 0,5 % раствором новокаина или 1 % лидокаина (от 2,0 до 10,0 мл) и осуществлялась жидким азотом температурой – 196 °С. Использовался метод аппликации (рис. 1) или распыления в виде 3 циклов «замораживания-оттаивания» продолжительностью от 1 до 3 минут по общепринятой методике [5]. Лечение контактным методом (аппликацией) применялось у больных с I стадией заболевания аппаратом «Криофломастер», а со II стадией – криораспылением аппаратом «КР-02», разработанными в НИИМТ МЗ СССР. Термоконтроль осуществлялся с помощью игольчатой термопары.
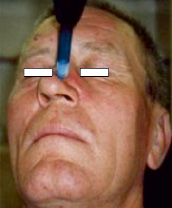
Рис. 1. Криоаппликация рака кожи носа
Все больные перенесли лечение удовлетворительно. Во время проведения криогенного воздействия и после него у пациентов осложнений не наблюдалось.
Результаты исследования и их обсуждение
У всех 166 пациентов, после криовоздействия наблюдался полный непосредственный клинический эффект. Результаты лечения не зависели от морфологической структуры опухоли. При I ст. к концу первого месяца происходило отторжение некротического струпа с последующей эпителизацией и через 3–4 мес. – рубцеванием (рис. 2 и 3). При II ст. рубцевание наступало к 4–5 мес. У 161 больного после проведенного криогенного лечения продолженного роста и рецидивов в течение 3-летнего периода не отмечалось. У 5 (3,0 %) пациентов со II ст. заболевания в сроки от 3 до 5 месяцев был отмечен продолженный рост. Данной группе больных повторно была проведена криодеструкция. В дальнейшем продолженного роста и рецидивов у них не наблюдалось.
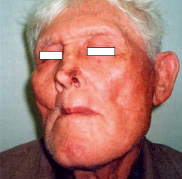
Рис. 2. Плоскоклеточный рак кожи левого крыла носа (I ст.) до лечения
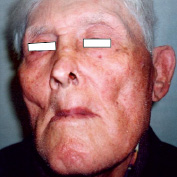
Рис. 3. Тот же больной через 5 мес. после криоаппликации. На месте опухоли – рубец
Существует несколько способов лечения рака кожи. В данной публикации мы говорим о ранних стадиях заболевания, при которых применяется, как правило, лучевая терапия. При этом для достижения излечения больному требуется получить не менее 50–60 Гр, на что уходит 10–15 и более дней. У ряда больных возникают сложности, обусловленные топографо-анатомическими особенностями головы. Это близость орбиты с опасностью негативного воздействия облучения на зрение, неровные участки кожи (ушная раковина, крыло носа у входа в ноздрю и т.д.) затрудняющие равномерное распределение лучевой дозы, что ухудшает результат лечения. Радиорезистентные опухоли подвергаются оперативному вмешательству. Хирургическое удаление опухолей и послеоперационный период, на которые уходит несколько дней, могут сопровождаться образованием функциональных и косметических дефектов. При этом не исключается необходимость проведения послеоперационного облучения (комбинированный метод), что удлиняет сроки лечения. В этом плане использование криовоздействия позволяет в минимальные сроки достигнуть положительного клинического эффекта [5].
Обязательным условием его применения должна быть уверенность в том, что весь объем превратившейся в лед ткани подвергнется полному и необратимому крионекрозу, исключающему возможность восстановления жизнедеятельности клеток после их оттаивания [6].
Заключение
Таким образом, использование метода криодеструкции у больных раком кожи I, II ст. позволяет добиться полного лечебного эффекта с хорошим косметическим результатом. Он характеризуется простотой выполнения, коротким временем его проведения (минуты), эффективностью и легкой переносимостью больными. Это позволяет пациентам продолжать вести привычный образ жизни без отрыва от работы
Библиографическая ссылка
Светицкий П.В., Светицкий А.П., Зеленков Н.П. КРИОГЕННОЕ ЛЕЧЕНИЕ РАКА КОЖИ В АМБУЛАТОРНЫХ УСЛОВИЯХ // Международный журнал прикладных и фундаментальных исследований. 2018. № 6. С. 90-92;URL: https://applied-research.ru/ru/article/view?id=12298 (дата обращения: 06.05.2026).

