Особенностью клинического течения коронавирусной инфекции COVID-19 является поражение многих органов и систем организма. Факторами риска тяжелого течения и неблагоприятного исхода данной инфекции являются как клинические показатели, такие как возраст больного и коморбидные заболевания, так и изменения гематологических показателей крови и системы гемостаза. В многочисленных публикациях некоторые лабораторные параметры ассоциируются с тяжелым течением болезни и повышенным риском смертности. В публикациях китайских ученых отмечено, что лимфопения выявлялась более чем у 80% у госпитализированных больных и в более чем в 92% случаев у больных, находившихся в реанимационном отделении и умерших. У больных в реанимационном отделении также выявлялась тромбоцитопения в 57,7% случаев (менее 150х10⁹). Cоотношение нейтрофилов к лимфоцитам и тромбоцитов к лимфоцитам являются факторами риска неблагоприятного исхода болезни [1]. По результатам систематического обзора и метаанализа 8 исследований более чем 500 пациентов, проведенного AJ. Rodriguez-Morales и коллегами, в общем анализе крови превалировали лимфопения – в 43,5% случаев и высокие показатели скорости оседания эритроцитов (СОЭ) – в 41,8% случаев [2]. Так, в работе Ж.А. Эсеналиевой и соавторов у больных с тяжелым течением COVID-19 в Кыргызской Республике выявлены тромбоцитопения (p<0,001), лимфопения (p<0,001), лейкоцитоз (p<0,01) и повышенный уровень Д-димера (p<0,01) [3]. По результатам литературного обзора, проведенного Р.Ю. Абдуллаевым и коллегами, отмечено, что при тяжелом течении данной инфекции у больных регистрировались лейкопения у 61,1% пациентов, лимфопения в 96,1% случаев и тромбоцитопения в 57,7% случаев [4]. В статье N. Tang, D. Li и соавторов у умерших больных с новой коронавирусной пневмонией отмечались достоверно высокий уровень Д-димера и фибриногена, удлинение протромбинового времени, у 71,4% умерших выявлены критерии синдрома диссеминированного внутрисосудистого свертывания (ДВС). Также у больных с тяжелым течением COVID-19 высокий уровень С-реактивного белка (СРБ) и прокальцитонина ассоциировался с тяжелым течением болезни [5, 6].
Цель исследования: сравнительный анализ клинического и биохимического анализов крови и показателей свертывающей системы у выписанных и умерших больных с лабораторно подтвержденным диагнозом COVID-19.
Материалы и методы исследования
Проведен ретроспективный анализ 108 историй болезни больных с подтвержденным диагнозом COVID-19, находившихся на лечении в РКИБ г. Бишкека в период c 2019 по 2021 годы. При анализе результатов использовался SSPS.
Результаты исследования и их обсуждение
Проведен сравнительный анализ показателей клинического и биохимического анализа крови и свертывающей системы у выписанных и умерших больных. Больные были разделены на две группы: 54 больных с летальным исходом и 54 выписанных. Все больные – как выписанные, так и умершие – имели при госпитализации высокий риск тяжелого течения болезни. Факторами риска тяжелого течения и неблагоприятного исхода болезни были возраст более 60 лет, мужской пол и наличие коморбидных заболеваний.
В группе умерших больных женщины составили 40,7% и мужчины 59,3%. Соответственно среди выписанных женщин 48,1%, а мужчин 51,8%. Таким образом, в обеих группах преобладали лица мужского пола.
Как видно на рисунке 1, в возрастной структуре в обеих группах преобладали лица старше 60 лет. Среди выписанных пациентов они составили 51,8%, а среди умерших – 62,8%.
Большинство выписанных пациентов (61,1%) поступили на первой неделе от начала болезни, в то время как умершие в 92% случаев поступили на 2-й неделе болезни, что, вероятно, сыграло роль в исходе болезни (табл. 1).
В группе умерших у всех больных были коморбидные заболевания, такие как коронарная болезнь сердца (50%), артериальная гипертензия (44,4%), хронические болезни печени (31,4%), хронические болезни почек (29,6%), сахарный диабет (27%), хронические болезни легких (7,4%) и ожирение (7%). А в группе выписанных больных коморбидные заболевания встречались в 37% случаев и в основном у лиц старше 60 лет.
В группе выписанных в 92,6% (n=50) случаях больные не получали медикаментозного лечения на догоспитальном этапе, в то время как умершие больные в 70,4% (n=38) случаях находились на амбулаторном лечении. Из них 71% (n=27) больных получали антибактериальную, 15,8% (n=6) антикоагулянтную, 10,5% (n=4) инфузионную и 5,2% (n=2) гормональную терапию.
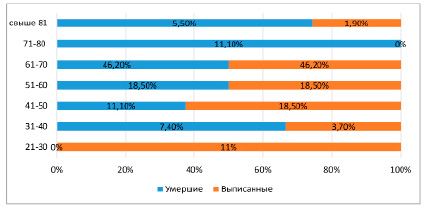
Рис. 1. Возрастная структура исследуемых больных
Таблица 1
День болезни на момент госпитализации больных
|
День болезни на момент госпитализации |
Умершие |
Выписанные |
m±M |
||
|
1–3 |
6 |
11,1% |
2,0±0,001 |
||
|
4–7 |
4 |
7,4% |
27 |
50% |
1,8±0,01 |
|
8–10 |
25 |
46,2% |
15 |
27,7%% |
1,3±0,4 |
|
11–15 |
24 |
44,4% |
4 |
7,4% |
1,1±0,3 |
|
Более 16 |
1 |
1,9% |
2 |
3,7% |
1,6±0,5 |
|
54 |
100% |
54 |
100% |
||
Таблица 2
Коморбидные заболевания у умерших и выписанных больных
|
Умершие (n=54) |
Выписанные (n=54) |
||||||||||||
|
Возраст |
КБС |
СД |
ГБ |
Ожирение |
Почки |
Легкие |
Печень |
КБС |
СД |
ГБ |
Ожирение |
Почки |
Легкие |
|
21–30 |
1 |
1 |
3 |
||||||||||
|
31–40 |
1 |
1 |
1 |
||||||||||
|
41–50 |
0 |
1 |
2 |
4 |
2 |
1 |
2 |
1 |
|||||
|
51–60 |
4 |
3 |
8 |
4 |
1 |
4 |
2 |
1 |
|||||
|
61–70 |
17 |
8 |
17 |
2 |
10 |
2 |
6 |
3 |
5 |
12 |
3 |
1 |
1 |
|
71–80 |
3 |
2 |
3 |
2 |
3 |
||||||||
|
Свыше 81 |
2 |
1 |
3 |
2 |
1 |
1 |
1 |
||||||
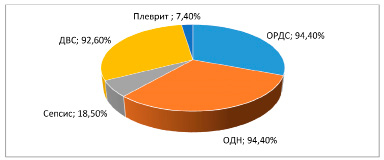
Рис. 2. Структура осложнений у умерших больных
Основными причинами смерти больных с COVID-19 явились острая дыхательная недостаточность и острый респираторный дистресс-синдром, а также развитие ДВС-синдрома. Развитие сепсиса в исходе болезни отмечалось у 18,5% больных (рис. 2).
Показатели клинического анализа крови могут быть индикаторами тяжести течения и неблагоприятного исхода болезни. Во многих литературных обзорах описано, что у больных с тяжелым течением инфекции выявлялась анемия. При анализе клинических показателей крови у 54 умерших и 54 выписанных больных с COVID-19 выявлено различие уровня гемоглобина. В нашем исследовании достоверно чаще регистрировалась анемия у умерших больных – в 61% (n=33) случаев (уровень гемоглобина от 119 до 60 г/л ДИ:0,001 p<0,05), в то время как у выписанных анемия выявлена у 7,4% (n=4) больных. Таким образом, снижение уровня гемоглобина может указывать на прогрессирование заболевания. Показатели гемограммы у обеих групп представлены в таблице 3.
Согласно данным многочисленных исследований, показателями развития воспаления и цитокинового шторма при COVID-19 являются лейкоцитоз, лимфопения и ускоренная СОЭ. В нашем исследовании, как видно из таблицы 3, у 88,8% (n=48) умерших больных выявлялась значительная и устойчивая лимфопения, причем критическое снижение лимфоцитов от 8 до 1% выявлено у 30 умерших, что составило 50,6%. Напротив, у выписанных пациентов эти показатели отличались (ДИ:0,001 p<0,05). Лимфопения у выписанных больных наблюдалась лишь в 9,2% (n=5) случаев, содержание лимфоцитов варьировало от 19 до 9%. Лейкоцитоз отмечался только у 70% (n=38) умерших больных. Ускоренная СОЭ выявлена у 46 умерших, что составило 85,1%, и у 27 выписанных больных, что составило 50% (ДИ:0,002 p<0,05). Таким образом, у умерших больных выявленные лейкоцитоз и лимфопения коррелировали с тяжестью течения инфекции.
Нормальный уровень тромбоцитов выявлен у более чем 50% больных, как умерших (63%), так и выписанных (75,9%) (ДИ:0,04 р<0,05).
Тромбоцитопения была выявлена у 31,5% (n=17) умерших больных, и показатели варьировали от 149 до 40 х 10³/мкл, а тромбоцитоз был выявлен у 5,55% (n=3) больных. Соответственно у 24% (n=13) выписанных больных выявлена умеренная тромбоцитопения, и показатели варьировали от 149 до 101х10³/мкл.
Маркерами воспаления являются такие показатели, как С-реактивный белок (СРБ), прокальцитонин. Эти показатели ассоциируются с воспалением и прогрессированием тяжести болезни. При анализе биохимических показателей крови выявлено, что у умерших и выписанных больных отмечалось повышение СРБ (7–768 мг/л): в группе умерших у 50 больных, что составило 92,6%, в группе выписанных соответственно 90,7%. Уровень прокальцитонина был высоким – от 2,0 до 50 нг/мл в группе умерших у 23 больных, что составило 42,6%, в группе выписанных у 53 больных уровень прокальцитонина был в пределах нормы (ДИ:0,001 р<0,05) (табл. 4).
Таблица 3
Анализ гематологических показателей
|
Умершие |
Выписанные |
p |
|
|
Гемоглобин |
|||
|
Норма (120–180 г/л) |
21 (38,9%) |
50 (92,6%) |
0,0012 |
|
Анемия (90–119 г/л) |
20 (37%) |
4 (7,4%) |
0,001 |
|
(89–60 г/л) |
13 (24%) |
0 |
|
|
Тромбоциты |
|||
|
Норма (150–400⁹*л) |
34 (63%) |
41 (75,9%) |
0,04 |
|
Тромбоцитопения (101–149⁹*л) |
11 (20,4%) |
13 (24%) |
0,06 |
|
(40–100⁹*л) |
6 (11,1%) |
0 |
|
|
Тромбоцитоз (более 400⁹*л) |
3 (5,5%) |
0 |
0,01 |
|
Лейкоциты |
|||
|
Норма (4–10х10⁹*л) |
14 (26%) |
47 (87%) |
0,001 |
|
Лейкопения (1–3,9 х10⁹*л) |
2 (3,7%) |
7 (13%) |
0,02 |
|
Лейкоцитоз (10–21 х10⁹*л) |
38 (70,3%) |
0 |
0,001 |
|
Лимфоциты |
|||
|
Норма (18–40%) |
4 (7,4%) |
37 (68,5%) |
0,006 |
|
Лимфопения (17–9%) |
18 (33,3%) |
5 (9,2%) |
0,001 |
|
(8–1%) |
30 (55,6%) |
||
|
Лимфоцитоз (более 40%) |
2 (3,7%) |
12 (22,2%) |
0,004 |
|
СОЭ |
|||
|
Норма (1–15 мм/ч) |
8 (14,8%) |
27 (50%) |
0,002 |
|
Ускоренная (16–80 мм/ч) |
46 (85,1%) |
27 (50%) |
0,001 |
Таблица 4
Сравнительный анализ маркеров воспаления у умерших и выписанных больных
|
Умершие |
Выписанные |
p |
|
|
СРБ |
|||
|
Норма (4–6 мг/л) |
4 (7,4%) |
5 (9,3%) |
0,1 |
|
Повышенный (7–768 мг/л) |
50 (92,6%) |
49 (90,7%) |
0,014 |
|
Прокальцитанин |
|||
|
Норма (до 1,9 нг/мл) |
31 (57,4%) |
53 (98,1%) |
0,001 |
|
Высокий (2,0–50 нг/мл) |
23 (42,6%) |
1 (1,9%) |
0,001 |
Таблица 5
Показатели свертывающей системы крови
|
Умершие |
Выписанные |
p |
|
|
Фибриноген |
|||
|
Норма (200–400 мг) |
9 (16,7%) |
11 (20,4%) |
0,01 |
|
Снижение (меньше 199–100 мг) |
1 (1,9%) |
1 (1,9%) |
0,9 |
|
Повышение (401–1250 мг) |
44 (81,5%) |
42 (77,8%) |
0,01 |
|
Д-димер |
|||
|
Норма (до 0,59 мг/мл) |
12 (22,2%) |
39 (72,2%) |
0,001 |
|
Повышенный (1–5 мг/мл) |
23 (42,5%) |
15 (27,8%) |
0,003 0,001 |
|
(6–10 мг/мл) |
19 (35,1%) |
0 |
|
|
ПТВ |
|||
|
Норма (до 16 секунд) |
1 (1,8%) |
5 (9,2%) |
0,02 |
|
Увеличение (17–20 секунд) |
51 (94%) |
49 (90,7%) |
0,03 |
|
Умеренное увеличение (свыше 21 секунды) |
2 (3,7%) |
0 |
|
|
ПТИ |
|||
|
Норма (80–110%) |
48 (88,9%) |
53 (98,1%) |
0,007 |
|
Понижен (меньше 79%) |
4 (7,4%) |
1(1,8%) |
0,02 |
|
АЧТВ |
|||
|
Норма (24–35 секунд) |
4 (7,4%) |
7 (12,9%) |
0,05 |
|
Повышен (36–70 секунд) |
24 (44,4%) |
24 (44,4%) |
0,9 |
|
Умеренно высокое (свыше 71 секунды) |
26 (48,1) |
23 (42,5%) |
0,07 |
Изменения показателей свертывающей системы крови служат неблагоприятным прогностическим фактором у пациентов с COVID-19. Проявлениями изменений в системе гемостаза являются повышенный уровень Д-димера, снижение количества тромбоцитов, повышение уровня фибриногена и показателя активированного частичного тромбопластинового времени (АЧТВ). В проведенном нами анализе уровня Д-димера установлено, что в группе умерших больных в 77,8% (n=42) случаев отмечался повышенный уровень Д-димера в плазме крови (ДИ: 0,003 p<0,05). Содержание Д-димера в крови колебалось от 1 до 10 мг/мл. У выписанных повышенный уровень Д-димера выявлен в 27,8% случаев и колебался от 1 до 5 мг/мл.
Анализ показателей свертывающей системы крови у исследуемых больных показал, что повышение концентрации фибриногена, удлинение протромбинового времени (ПТВ) и увеличение длительности АЧТВ отмечались как у умерших, так и у выписанных больных. Повышение концентрации фибриногена выявлено в 81,5% (n=44) случаев у умерших больных и в 77,8% (n=42) случаев у выписанных. Удлинение ПТВ наблюдалось у 97,3% (n=53, от 17 и свыше 21 секунды) умерших и у 90,7% (n=49, от 17 до 20 секунд) выписанных больных. В обеих группах отмечалось увеличение длительности АЧТВ: у 92,6% (n=50) умерших и у 87,0% выписанных (n=47) больных, что свидетельствует о развитии ДВС-синдрома в анализируемых случаях (табл. 5).
Заключение
При анализе гемограммы установлено, что достоверно чаще в группе умерших больных выявлялись такие гематологические изменения, как анемия (61,1%), выраженная лимфопения (88,9%), лейкоцитоз (70%), ускоренная СОЭ (85,1%).
Анализ биохимических показателей крови показал, что повышение уровня СРБ обнаружено как в группе умерших (92,6%), так и в группе выписанных больных (90,7%). Высокий уровень прокальцитонина выявлен только в группе умерших больных (42,6%). Данные показатели ассоциировались с тяжелым течением болезни в обеих группах и возможным присоединением бактериальной инфекции у умерших больных, находившихся в реанимационном отделении.
В обеих группах имело место нарушение гемостаза, а именно повышение содержания фибриногена, увеличение ПТВ и АЧТВ, что является маркером развития ДВС-синдрома. Достоверно чаще высокий уровень Д-димера (77,8%) отмечался в группе умерших больных.
Таким образом, выявленные изменения гематологических показателей крови и гемостаза, такие как анемия, лимфопения, высокий уровень Д-димера, ассоциировались с прогрессирующим течением и неблагоприятным исходом болезни.
Библиографическая ссылка
Саркина А.К., Мукамбеткеримова Г.М., Джумагулова А.Ш., Эргешова А.Б. ХАРАКТЕРИСТИКА ГЕМАТОЛОГИЧЕСКИХ ПОКАЗАТЕЛЕЙ У БОЛЬНЫХ С COVID-19 // Международный журнал прикладных и фундаментальных исследований. 2023. № 5. С. 29-34;URL: https://applied-research.ru/ru/article/view?id=13539 (дата обращения: 05.05.2026).
DOI: https://doi.org/10.17513/mjpfi.13539

