Введение
Распространенность опухолей аппендикса невелика и составляет до 1,4% всех злокачественных опухолей [1]. Это редкие опухоли желудочно-кишечного тракта, которые могут проявляться симптомами аппендицита, болью в правом нижнем квадранте передней стенки живота или пальпируемой массой. Большинство новообразований данной локализации состоят из первичных эпителиальных новообразований и нейроэндокринных опухолей (НЭО). Эпителиальные новообразования – муцинозные и немуцинозные – чаще обнаруживаются при визуализации, чем НЭО, из-за их большего размера и склонности к метастазированию по брюшине [2]. Компьютерно-томографическая (КТ) визуализация первичных опухолей аппендикса может быть ошибочно расценена как острый аппендицит, особенно в силу частого применения КТ в ургентной хирургии [3]. Кроме того, сама опухоль может вызвать острый аппендицит, скрывая первопричину жалоб [4]. Порядка 75% НЭО располагаются в краевых отделах аппендикса, и 25% близ его основания, при достаточном объеме опухоли она может облитерировать просвет аппендикса и привести к острому аппендициту. Другие новообразования, включая лимфому, саркому, мезенхимальные опухоли, или вторичное злокачественное поражение аппендикса, встречаются редко [5].
Лучевая диагностика таких образований зачастую затруднена по ряду причин, первой из которых является вариантная анатомия червеобразного отростка. Как известно, червеобразный отросток имеет 8 вариантов расположения, и нередко эта анатомическая структура пропускается рентгенологом при изучении томограммы. Помимо этого, в случае астенического (т.е. при малом объеме абдоминальной жировой клетчатки) телосложения пациента, аппендикс вообще может быть не отдифференцирован от прилегающих к нему тканей; известную трудность в обнаружении аппендикса на томограмме представляют собой различные послеоперационные изменения в брюшной полости, в первую очередь спайки.
Цель исследования – совершенствование визуализации новообразований червеобразного отростка на примере карциноидной опухоли и алгоритма работы врача-рентгенолога в диагностике изменений толстой кишки методом КТ.
Материалы и методы исследования
Пациент 39 лет мужского пола обратился в НМИЦ хирургии им. А.В. Вишневского в начале 2024 года с жалобами на боли в правом боку постоянного характера с иррадиацией в правую паховую область, повышенную утомляемость, снижение аппетита. Пациента длительное время беспокоят вышеописанные жалобы, обследовался по месту жительства – данных за органическую патологию органов брюшной полости нет.
Однако в последнее время боли усилились. Применялась консервативная терапия с кратковременным эффектом.
Исследование было выполнено на 64-срезовом компьютерном томографе Ingenuity CT производства компании Philips, Нидерланды. Контрастное вещество (КВ) «ОМНИПАК 350» производства компании GE HEALTHCARE в объеме 100 мл было введено внутривенно через катетер, установленный на правом предплечье. Протокол сканирования включал в себя исследование без контрастного усиления, а также артериальную, портальную и отсроченную фазы контрастного усиления. Изучение КТ-изображений проводилось в медицинской информационной системе «Архимед».
Пациент предоставил письменное информированное согласие на участие в исследовании и публикацию анонимизированных КТ-изображений его исследования.
Результаты исследования и их обсуждение
Клиническое наблюдение
Пациент обратился с клинической картиной длительных болей неясного генеза в правом нижнем квадранте передней стенки живота. По результатам обследования по месту жительства – эзофагогастродуоденоскопия от декабря 2023 года: «Очаговый гастрит. Терминальный эрозивный эзофагит В по ЛА классификации». Колоноскопия от декабря 2023: «Долихосигма. Патологических изменений не выявлено».
КТ органов брюшной полости (ОБП) от декабря 2023: «Локальное расширение петли тонкой кишки, в динамике его разрешение. Дополнительных образований, инфильтратов в брюшной полости не выявлено».
Далее пациенту была выполнена МСКТ (мультиспиральная компьютерная томография) ОБП с внутривенным контрастированием в отделении лучевой диагностики НМИЦ хирургии им. А.В. Вишневского. Из протокола описания МСКТ от января 2024 года: «Червеобразный отросток расположен ретроцекально. В дистальной трети аппендикс утолщен до 11 мм, в просвете гиперваскулярное образование протяженностью до 20 мм. Плотность измененного участка по фазам: нативная – 40 HU, артериальная – 120 HU, венозная – 115 HU, отсроченная – 70 HU. Гиперваскулярный очаг до 3 мм в верхушке аппендикса. Регионарная клетчатка не изменена. Лимфатические узлы по ходу a.ileocolica до 6 мм. Заключение: гиперваскулярное образование червеобразного отростка (карциноид?). Ретроцекальное положение аппендикса».
Таким образом, было установлено восходящее ретроцекальное положение червеобразного отростка (рис. 1) и точно локализована опухоль, не указанная при МСКТ в стороннем учреждении в исследовании от декабря 2023 года. Предположительно опухоль не распространялась на соседствующие ткани в силу достаточно ровных и гладких контуров и отсутствия тяжистости окружающей абдоминальной жировой клетчатки, специфической для инвазивных изменений. Специфических изменений регионарных лимфатических узлов также не было отмечено. Отмечено выраженное контрастирование опухоли при введении КВ в артериальную и портальную фазы контрастирования (рис. 2).
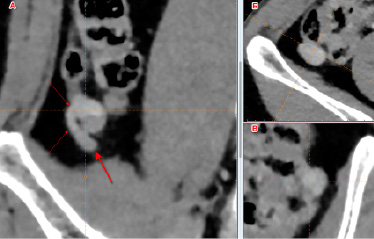
Рис. 1. Компьютерная томография, мультипланарная реконструкция, артериальная фаза контрастирования: А – кософронтальная проекция, Б – аксиальная проекция, В – боковая (сагиттальная) проекция. Тонкие стрелки – опухоль аппендикса, толстая стрелка – неизмененный аппендикс
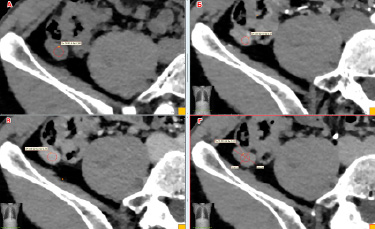
Рис. 2. Компьютерная томография, аксиальные проекции: А – преконтрастное сканирование, Б – артериальная фаза контрастирования, В – портальная фаза контрастирования, Г – отсроченная фаза контрастирования. Круглые метки – region of interest с указанием КТ-чисел исследуемой области (Dn), установлены на опухоли
Далее пациенту была выполнена операция «Лапароскопическая резекция купола слепой кишки. Биопсия брюшины левой подвздошной области. Дренирование брюшной полости» в январе 2024 года, в ходе которой был также обнаружен участок спаечного процесса между сигмовидной кишкой и брюшиной, из этой области дополнительно была взята биопсия. Из протокола оперативного вмешательства: «Произведена ревизия органов брюшной полости: выпота в брюшной полости нет, брюшина гладкая, блестящая, печень коричневого цвета, в размерах не увеличена. Желчный пузырь неизменен. Петли тонкой и толстой кишки, желудок, без патологических изменений. Далее выполнена мобилизация червеобразного отростка и купола слепой кишки. Червеобразный отросток утолщен в дистальном отделе, серозная оболочка не изменена. С помощью сшивающего аппарата выполнена резекция купола слепой кишки с червеобразным отростком. В левой подвздошной области отмечается локальный спаечный процесс между стенкой сигмовидной кишки и передней брюшной стенкой. Для верификации процесса при помощи эндоскопических ножниц выполнена биопсия участка измененной брюшины и сращений данной области размером 6х8 мм».
По результатам планового гистологического исследования от января 2024 г. (результаты совпали со срочным гистологическим исследованием): «высокодифференцированная нейроэндокринная опухоль (карциноид) аппендикса, Grade 1. Опухоль удалена целиком, в крае резекции купола слепой кишки – без элементов опухоли»; «в резецированном участке брюшины элементов опухоли не обнаружено. Имеются слабо выраженные признаки воспалительной реакции».
Пациент был выписан под наблюдение по месту жительства без осложнений.
Актуальность точной лучевой диагностики в визуализации опухолей аппендикса очень высокая. Как видно из настоящего наблюдения, никакие инструментальные методы не выявили проблему до проведения МСКТ с контрастным усилением. Ультразвуковое исследование может быть сильно ограничено избыточной пневматизацией кишечника. Магнитно-резонансная томография может применяться в случае невозможности применения КТ, к примеру при беременности пациентки. Колоноскопия, при всей информативности метода, не исследует червеобразный отросток, за исключением его устья. А при выполнении в стороннем учреждении в декабре 2023 года КТ-исследования ОБП, опухоль дифференцировалась, однако не была указана в протоколе описания, что еще раз подтверждает трудности в выявлении патологии данной области, особенно у пациентов астенического и нормального телосложения.
КТ является одним из основных диагностических методов для выявления аппендикса и диагностики любого имеющегося заболевания. Диагностика аппендицита с помощью КТ имеет чувствительность и специфичность 87% и 76% соответственно [6]. Какова рентгенологическая семиотика данной опухоли? Как правило, функционирующие опухоли имеют небольшой размер, что затрудняет их диагностику. Нефункционирующие опухоли, как правило, имеют больший размер, преимущественно овальной либо шаровидной формы [7]. С точки зрения КТ-диагноста, принципиальным моментом является накопление опухолью контрастного вещества, отражающее ее васкуляризацию и позволяющее визуально отличить опухоль от неизменённых тканей. Для функционирующих опухолей свойственно быстрое накопление контрастного вещества в позднюю артериальную фазу и умеренное вымывание в венозную фазу контрастирования. В настоящем исследовании применялись ранняя артериальная фаза и портальная фаза контрастирования. Как следствие, в артериальную фазу контрастирования образование накопило КВ не всем объемом, и в портальную фазу накопление КВ сохранилось (до 120 единиц Hounsfield в артериальную и 118 единиц Hounsfield в портальную фазы контрастирования). В отсроченную фазу контрастирования НЭО аппендикса, как и остальных локализаций, медленно вымывает контрастное вещество (70 единиц Hounsfield в настоящем исследовании). В случае нормального или астенического телосложения пациента опухоль малых размеров может практически не дифференцироваться на исследовании без контрастного усиления, так как аппендикс, скорее всего, будет компримирован прилегающими к нему внутренними органами. Протокол сканирования обязательно должен включать в себя бесконтрастное сканирование, и по меньшей мере артериальную и портальную/венозную фазы контрастного усиления. Стандартизованного протокола описаний таких опухолей не существует, однако, по рекомендациям Европейского общества нейроэндокринных опухолей (The European Neuroendocrine Tumor Society; ENETS), должен включать число, размеры каждого поражения в мм, указание на форму, наличие или отсутствие кальцинатов и характеристики контрастного усиления [8]. Дифференциальная диагностика карциноида аппендикса должна включать такие патологии, как аппендицит, другие новообразования аппендикса, такие как муцинозная цистаденокарцинома – наиболее распространенное злокачественное новообразование аппендикса, а также рак толстой кишки.
Заключение
Своевременная диагностика и лечение опухолей аппендикса остается актуальным вопросом современной российской и мировой медицины. Вышеприведённое наблюдение ярко иллюстрирует трудность в первичном выявлении опухолевого процесса. Будучи самой распространенной опухолью аппендикса, НЭО не демонстрирует специфической клинической и рентгенологической картины, часто скрываясь за симптомами аппендицита. Знание особенностей анатомии, онконастороженность в отношении червеобразного отростка помогут значительно сократить срок процесса диагностики и приступить к лечению, как правило, путём удаления опухоли. В то же время ошибки интерпретации и недостаточное внимание к исследуемой области, в том числе и за счет трудности поиска червеобразного отростка на компьютерно-томографических изображениях, могут привести к неоправданной задержке начала лечения и страданиям больного, которых можно было бы избежать.
Библиографическая ссылка
Азнауров В.Г., Азнаурова Н.К., Кондратьев Е.В. КОМПЬЮТЕРНО-ТОМОГРАФИЧЕСКАЯ ВИЗУАЛИЗАЦИЯ КАРЦИНОИДА АППЕНДИКСА // Международный журнал прикладных и фундаментальных исследований. 2024. № 11. С. 23-27;URL: https://applied-research.ru/ru/article/view?id=13667 (дата обращения: 02.05.2026).
DOI: https://doi.org/10.17513/mjpfi.13667

