Проблема лечения больных остеомиелитом костей стопы и дистальной трети голени до настоящего времени остается актуальной [6, 9, 10]. По данным различных авторов, при тяжелых повреждениях голени и стопы остеомиелит развивается от 22,4 до 38,2 % случаев [3, 5, 6, 9, 10].
Одной из причин роста числа случаев выше названного осложнения является следствием изменившейся тяжести травм стопы и голени за счет множественного и сочетанного характера повреждений, полученных в результате локальных войн, вооруженных конфликтов, террористических актов, транспортного и промышленного травматизма, техногенных катастроф. Другой причиной роста является полирезистентность микрофлоры к антибактериальным препаратам, а также не всегда обоснованная и технически подкрепленная хирургическая активность [1, 2, 5].
К причинам, способствующим развитию остеомиелитического процесса на стопе и нижней трети голени, относятся следующие анатомические особенности этого сегмента нижней конечности:
- в нижней трети голени большеберцовая кость, имея губчатое строение, прикрыта тонким слоем коже и подкожной клетчатки, имеет слабо выраженный мышечный массив и питание осуществляется за счет множества мелких сосудов;
- наличие прочных фасциальных листков, разграничивающих клетчаточные пространства голени, приводят к развитию ишемического гипертензионного синдрома при скоплении в них крови, а затем и гноя;
- распространение гнойного содержимого по ходу сообщающихся между собой клетчаточных пространств стопы и голени способствует быстрому проникновению и прогрессированию гнойного воспалительного инфильтрата, деструкции и распаду костной ткани;
- компактное расположение костных и мягкотканых структур в результате чего сосудисто-нервные пучки подвержены ранним и выраженным патологическим необратимым изменениям [9].
Актуальность проблемы еще обусловлена неудовлетворительными результатами традиционного хирургического лечения (68,3 %) с последующей инвалидизацией от 25 до 72 % наблюдений у больных с хроническим остеомиелитом костей стопы и нижней трети голени [1, 4, 10, 11, 12, 13].
Новые возможности в лечении пациентов с остеомиелитом стопы и голени, особенно в сочетании с обширными дефектами покровных тканей, открылись благодаря внедрению в клиническую практику микрохирургических пересадок кровоснабжаемых комплексов тканей, которые обеспечивают одномоментную ликвидацию патологического очага, образующегося после хирургической санации.
Цель настоящей работы – анализ результатов лечения пациентов с хроническим остеомиелитом костей стопы и дистальной трети голени с применением микрохирургических технологий, связанных с транспозицией кровоснабжаемых комплексов тканей одноименной стопы.
За период с 2000 по 2014 гг. было выполнено 114 микрохирургических аутотрансплантаций комплексов тканей больным с хроническим остеомиелитом костей стопы и дистальной трети голени в сочетании с обширными дефектами покровных тканей площадью последних от 50 см² и более.
На первом этапе лечение остеомиелита костей стопы и нижней трети голени заключалось в секвестрнекрэктомии пораженных тканей и на втором – в микрохирургической аутотрансплантации кровоснабжаемых комплексов тканей одноименный стопы, что представлено в таблице.
Виды кровоснабжаемых лоскутов примененных при лечении остеомиелита костей стопы и нижней трети голени
|
Виды кровоснабжаемых комплексов тканей |
Всего |
% |
|
Тыльный кожно-фасциальный лоскут стопы на дистальной сосудистой ножке |
6 |
5,3 |
|
Тыльный кожно-фасциально-костный лоскут стопы на дисталь-ной сосудистой ножке |
30* |
26,3 |
|
Тыльный кожно-фасциальный лоскут стопы на проксимальной сосудистой ножке |
6 |
5,3 |
|
Медиальный кожно-фасциальный подошвенный лоскут |
44** |
38,6 |
|
Медиальный кожно-фасциально-мышечный подошвенный лоскут |
3 |
2,6 |
|
Медиальный кожно-фасциально-костный подошвенный лоскут |
20 |
17,5 |
|
Наружный пяточный лоскут |
3 |
2,6 |
|
Медиальный пяточный лоскут |
2 |
1,8 |
|
Итого |
114 |
100 |
Примечания: * – р < 0,05; ** – р < 0,01.
Из табл. 1 видно, что наиболее часто (49,9 %, р < 0,05, t = 2,68) в качестве пластического материала применяли в различных вариантах медиальный подошвенный и тыльный лоскуты стопы – 31,4 %, р < 0,01, t = 2,68.
С целью инициации репаративной регенерации костной ткани в зоне поражения и восстановления костных структур стопы и нижней трети голени были включены в кровоснабжаемый комплекс тканей костные фрагменты в 29 (19,5 %) случаях и мышцы в 27 (18,2 %) наблюдениях.
Показаниями к транспозициям кровоснабжаемых лоскутов стопы были:
- остеомиелит пяточной кости в сочетании с мягкотканым дефектом покровных тканей площадью до 50 см2;
- остеомиелит таранной кости в сочетании с мягкотканым дефектом покровных тканей площадью до 50 см2;
- остеомиелит основания основной фаланги 1-го пальца стопы в сочетании с мягкотканым дефектом покровных тканей;
- остеомиелит ногтевой фаланги 1-го пальца стопы в сочетании с мягкотканым дефектом покровных тканей;
- остеомиелитическая деструкция диафиза плюсневых костей с мягкотканым дефектом покровных тканей тыла стопы;
- остеомиелитическая деструкция головок плюсневых костей с мягкотканым дефектом покровных тканей;
- остеомиелит опилов культей плюсневых костей на уровне их основания с мягкотканым дефектом покровных тканей культи переднего отдела стопы;
- остеомиелитическая деструкция латеральной или медиальной лодыжек голени в сочетании с мягкотканым дефектом покровных тканей до 50 см2 и более;
- остеомиелит нижней трети большеберцовой кости в сочетании с мягкотканым дефектом покровных тканей до 50 см2 и более.
В качестве примера приводим клиническое наблюдение
Пациентка Ф., 40 лет, (история болезни № 3418) поступила в клинику 03.09.2007 г. с диагнозом: Хронический послеоперационный остеомиелит диафиза 1-й плюсневой кости правой стопы. Свищевая форма.
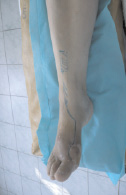
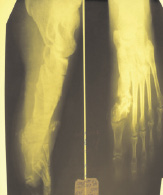
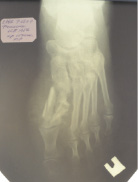
вид стопы до операции рентгенограмма стопы
до операции
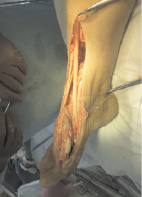
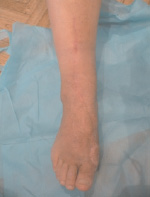
вид стопы во время операции вид стопы через 3 месяца после операции (произведена секвестрнекрэктомия, взят тыльный кожно-костный кровоснабжаемый лоскут и уложен в реципиентное ложе)
12.05.2007 г. выполнена корригирующая дистальная шевронная остеотомия 1-й плюсневой кости. по поводу отклонения 1-го пальца кнаружи III степени. правой стопы Послеоперационный период осложнился нагноением костно-мышечной раны с развитием остеомиелита 1-й плюсневой кости, а через три недели после заживления раны сформировались два свища с постоянным гнойным отделяемым. Несмотря на лечение по месту жительства выздоровление не наступило. Было предложено удаление 1-го луча правой стопы, от которого больная категорически отказалась.
При поступлении в клинику 03.09.2007 г. и осмотре определяется отечность и гиперемия мягких тканей на тыльной поверхности правой стопы. В области линейного послеоперационного рубца в проекции 1-й плюсневой кости два свищевых отверстия диаметром 0,5 см, которые сообщаются между собой, с омозолелыми краями и гнойным отделяемым. Резкая болезненность при пальпации и движениях в суставах пальцев.
На рентгенограммах правой стопы от 03.09.2007. г. определялась выраженная деформация и укорочение 1-й плюсневой кости за счет неправильно сросшихся ее костных фрагментов после остеотомии с участками деструкции костной структуры и остеосклероза в области диафиза. В мягких тканях определяются свободнолежащие секвестры.
06.09.2007 г. операция: секвестрнекрэктомия, заключающаяся в раскрытии раны, удалении патологических грануляций и свободно лежащих секвестров, продольная резекция 1/2 диафиза медиальной поверхности 1-й плюсневой кости прямоугольной формы с оставлением костного «мостика» между основанием и головкой, шириной 0,3 см по латеральной поверхности.
Следующим этапом взят сложный тыльный лоскут стопы с включением в него костного трансплантата размерами 2,5×1,0×0,5 см из дистального метаэпифиза большеберцовой кости на дистальной сосудистой ножке тыльной артерии стопы (рис. г, д). После ротации на 180° артериализированный комплекс тканей стопы, включающий костный фрагмент, уложен в реципиентное ложе 1-й плюсневой кости, а мягкотканый компонент лоскута подшит по периметру к краям дефекта покровных тканей (рисунок, е). Донорский дефект покровных тканей на передней поверхности нижней трети голени был закрыт отдельными узловыми швами «в лини».
Полное приживление перемещенного лоскута первичным натяжением.
Осмотрена через три месяца. Перемещенный комплекс тканей розового цвета, капиллярный ответ в норме.
На выполненной контрольной рентгенограмме стопы от 26.11.07 года имеет место сращение 1-й плюсневой кости с костным трансплантатом.
Полное приживление перемещенного кровоснабжаемого комплекса тканей достигнуто в 86,6 % случаях.
В 13,4 % – наблюдался частичный некроз перемещенного кровоснабжаемого лоскута, что связано с техническими погрешностями и потребовало в последующем проведения повторных операций. Это сопровождалось удлинением сроков лечения с худшими функциональными результатами.
Средние сроки лечения пациентов с остеомиелитом стопы и нижней трети голени при применении кровоснабжаемых комплексов тканей, составили 21,0 ± 2,0 койко-дня. Трудоспособность восстановлена у 81,5 % гражданских лиц.
Выводы
- Проблема лечения хронического остеомиелита костей стопы и нижней трети голени актуальна из-за большого количества неудовлетворительных результатов, длительной реабилитации, отсутствия единого мнения о способах лечения, в зависимости от локализации патологического очага.
- Использование микрохирургических технологий, связанных с транспозицией кровоснабжаемых комплексов тканей одноименной стопы открывает большие перспективы в лечении остеомиелита костей стопы и нижней трети голени, позволяет отойти от практики традиционных многоэтапных реконструктивно-восстановительных операций, обеспечивает оптимальный анатомический и функциональный результат при незначительном количестве осложнений, сокращает сроки медицинской, социальной и трудовой реабилитации.
- Микрохирургические транспозиции кровоснабжаемых комплексов тканей одноименной стопы можно рассматривать как альтернативный метод свободной микрососудистой пересадке комплексов тканей. Использование их значительно уменьшает сложность, продолжительность оперативного вмешательства и частоту осложнений. Вопросы пластического замещения остеомиелитических дефектов костей и покровных тканей стопы и голени до конца еще не изучены, что дает основания для продолжения поиска новых вариантов применения артериализированных лоскутов при лечении выше названной патологии.
- Лечение пациентов с остеомиелитом костей стопы и нижней трети голени целесообразно осуществлять в возможно более ранние сроки после травмы в специализированных центрах реконструктивной хирургии.
- Внедрение микрохирургических технологий лечения хронического остеомиелита костей стопы и нижней трети голени при исследовании их на людях были одобрены комитетом по этике при Сибирском государственном медицинском университете, исследование приводилось в соответствии с этическими стандартами, изложенными в Хельсинской декларации. Все лица были проинформированы и дали согласие до их включения в исследование.
Библиографическая ссылка
Юркевич В.В., Пекшев А.В. ПРИМЕНЕНИЕ МИКРОХИРУРГИЧЕСКИХ АУТОТРАНСПЛАНТАЦИЙ В ЛЕЧЕНИИ ОСТЕОМИЕЛИТА КОСТЕЙ СТОПЫ И ДИСТАЛЬНОЙ ТРЕТИ ГОЛЕНИ // Международный журнал прикладных и фундаментальных исследований. 2014. № 9-3. С. 66-70;URL: https://applied-research.ru/ru/article/view?id=5869 (дата обращения: 16.05.2026).

