Деформирующий гонартроз является одним из наиболее частых дистрофических заболеваний крупных суставов и наблюдается в 50,6–54,5 % [3]. Остеоартроз встречается у 60–70 % лиц старше 65 лет, с возрастом количество больных увеличивается, значительно ухудшая качество жизни, и является одной из основных причин временной и стойкой потери трудоспособности, что определяет социально-экономическую, медико-психологическую значимость данной проблемы [3, 6]. Некоторые авторы связывают развитие остеоартроза с расстройством микроциркуляции в субхондральных отделах большеберцовой и бедренной костей. Также отмечают связь морфологических изменений субхондральной области с поражением суставного хряща [2, 6].
В настоящее время известно, что при остеоартрозе в патологический процесс вовлекается не только суставной хрящ, но и субхондральная кость, параартикулярные ткани и внутрисуставные образования, а также суставы противоположной конечности [1, 5, 7, 8, 9, 10].
Учитывая данные литературы о выявленных при гонартрозе изменениях, которые определяются различными методами диагностики, а также то, что наиболее уязвимой является группа женщин в менопаузе, проведение комплексного изучения качественных и количественных изменений коленного сустава в указанной группе риска является актуальным.
Цель работы состояла в комплексном изучении методами лучевой диагностики изменения костей, образующих коленный сустав, при гонартрозе у женщин старше 60 лет.
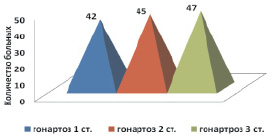
Рис. 1. Распределение пациенток в зависимости от стадии заболевания
Материалы и методы исследований
Методом цифровой рентгенографии, ультрасонографии и денситометрии обследованы 134 пациентки в менопаузе, имеющие деформирующий артроз коленного сустава, методом мультисрезовой компьютерной томографии (МСКТ) обследованы 24 женщины. В возрасте старше 60 лет было 86 женщин. Деформирующий артроз коленного сустава 2–3 стадии имел место у 92 пациенток – 67 %) (рис. 1).
Рентгеновские исследования проведены на цифровом аппарате Flexavision фирмы Shimadzu, ультрасонографические – с помощью My Lab 40 фирмы Esaote, денситометрические на денситометре Stratos фирмы DMS, мультисрезовая компьютерная томография – на томографах GE Lihgt Speed VCT, Toshiba Aquilion-64.
Статистическую обработку полученных данных проводили с помощью программы Attestat, встроенной в Microsoft Excel, с использованием t-критерия Стьюдента. Критический уровень значимости при проверке статистических гипотез в данном исследовании принимали равным 0,05.
Результаты исследования и их обсуждение
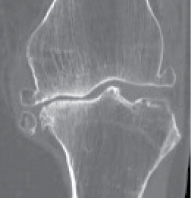
На цифровых рентгенограммах у всех пациенток определялось неравномерное сужение суставной щели различной степени выраженности, уплотнение субхондрального слоя, краевые разрастания в виде остеофитоза, больше в медиальном сегменте сустава. Отмечено изменение формы и контуров суставных концов бедренной и большеберцовой костей. У больных с третьей стадией гонартроза определялись признаки остеопороза и кистозная перестройка эпиметафизарных отделов костей. У пяти больных выявлены хондромные тела.
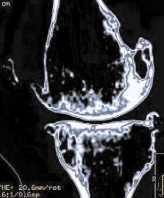
При ультразвуковом исследовании диагностированы различной степени изменения параартикулярных тканей коленного сустава и внутрисуставных образований, которые проявлялись утолщением капсулы, синовиальной оболочки наличием выпота, изменениями менисков (менископатия). У всех больных определено уменьшение толщины гиалинового хряща различной степени, неровные и нечеткие контуры его, утолщение и изменение структуры боковых связок сустава. Анализ данных ультразвукового исследования выявил более выраженные изменения медиального сегмента сустава, которые максимально проявлялись при третьей – четвертой стадиях гонартроза (рис. 2).
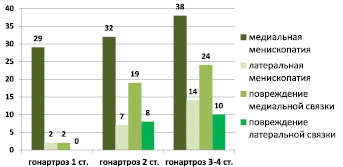
Рис. 2. Распределение больных по локализация изменений связочного аппарата и менисков в зависимости от стадии гонартроза
Наиболее объективные данные о состоянии костей, образующих коленный сустав, при гонартрозе получены при мультисрезовой компьютерной томографии. Измерение ширины суставной щели на MPR во фронтальной плоскости позволило получить более точные показатели, поскольку толщина среза не превышала 0,5 мм. У всех женщин, обследованных методом МСКТ, выявлено сужение суставной щели в медиальном отделе. Ширина щели в медиальном отделе была меньше, чем в латеральном в 2–2,5 раза и составляла 2,2 ± 0,4 мм (рис. 3).
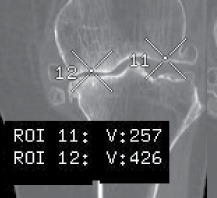
У всех больных имели место зоны резорбции в области мыщелков бедренной и большеберцовой костей с плотностью в отрицательном спектре шкалы Хаунсфилда, снижена плотность субхондрального слоя, который на фоне снижения общей плотности, визуализационно, выглядел более плотным (так называемый «субхондральный склероз»), тогда как плотность его не превышала 260–430 HU (рис. 4).
а

б
Рис. 3. МСКТ коленного сустава больной Б., 70 лет. MPR, Color Map (a, б)
а б
Рис. 4. МСКТ коленного сустава больной Б., 70 лет. Аксиальный срез, Color Map (a), MPR во фронтальной плоскости (б)
а б
Рис. 5. МСКТ коленного сустава больной Б., 70 лет. MPR во фронтальной плоскости (а); MPR в сагиттальной плоскости (б)
Дистрофические изменения в коленном суставе сопровождались у всех больных перестройкой кости в эпиметафизарной зоне, структура которой была представлена, в основном, продольно ориентированными группами костных трабекул, более плотно расположенных в медиальном отделе, тогда как в области латерального мыщелка были выражены межтрабекулярные дефекты. MPR позволили наиболее объективно визуализировать положение остеофитов, их размеры, состояние пателло-феморального сочленения (рис. 5).
Как показали данные КТ и МСКТ, характер рентгеноморфологических изменений дистального отдела бедренной кости и проксимального большеберцовой у больных деформирующим артрозом коленного сустава, проявляется комплексом признаков, часть их которых невозможно выявить методом классической рентгенографии, денситометрии и ультразвуковыми исследованиями. Количественная оценка плотности кости, в том числе и субхондрального слоя, детальное исследование архитектоники наружного и внутреннего мыщелка позволяют наиболее объективно оценить состояние сустава, что крайне важно при планировании оперативных вмешательств, в том числе и эндопротезирования.
В анализируемой группе больных дегенеративные изменения кости, хряща, связочного аппарата были более выражены в медиальном сегменте коленного сустава у 112 пациентов, в латеральном сегменте – у 15, с обеих сторон – у 7). Следует отметить, однако, что при 3 и 4 стадиях гонартроза количество изменений в латеральном сегменте увеличивается, особенно при выраженной варусной деформации, при этом в медиальном отделе они максимальны (рис. 6).
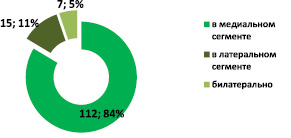
Рис. 6. Преимущественная локализация дистрофических изменений в коленном суставе при 2–3 стадиях гонартроза
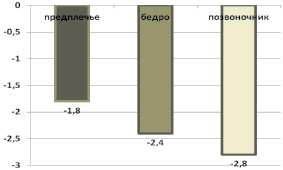
Рис. 7. Диаграмма, характеризующая Т-критерий, в зависимости от области исследования
У 15 пациентов с преимущественной локализацией дегенеративных изменений в латеральном сегменте в 11 случаях в анамнезе выявлена перенесенная травма.
Денситометрические исследования (двухэнергетическая абсорбциометрия) показали уменьшение Т-критерия (от –1,0 до –3,5) у 86 (64 %) женщин. Наибольшая частота снижения минеральной плотности кости отмечена у женщин с гонартрозом старше 60 лет. При обследовании на остеоденситометре в дистальном отделе предплечья снижение минеральной плотности диагностировано у 17 (20 %) женщин, в поясничном отделе – у 33 (38 %), в проксимальном отделе бедренной кости – у 36 (42 %). В поясничном отделе отмечено наибольшее снижение минеральной плотности (рис. 7).
Выявлено относительно большее локальное снижение плотности костной ткани на уровне дистального эпиметафиза бедренной кости и проксимального эпиметафиза большеберцовой кости, чем на уровне метадиафиза костей, это касалось как минеральной плотности кости (bone mineral density, g/cm2, BМD) так и количества минералов (bone mineral content, g, BМС). При исследовании стандартных зон интереса (предплечье, проксимальный отдел бедренной кости) снижение BМD и BМС было наиболее выражено в теле позвонка L 4.
Заключение
Результаты исследований пациенток менопаузального возраста с гонартрозом, проведенных различными лучевыми методами диагностики, свидетельствуют о том, что дистрофические изменения кости с характерной перестройкой более выражены в области медиального отдела эпиметафиза бедренной и большеберцовой костей, гораздо раньше выявляются и проявляются более разнообразным комплексом патологических изменений при исследовании методом КТ и МСКТ. Выявлена прямая зависимость изменения параартикулярных тканей и внутренних структур коленного сустава в зависимости от стадии заболевания. Определена коморбидность остеопоротических изменений костей скелета с дегенеративными изменениями коленного сустава.
Библиографическая ссылка
Дячкова Г.В., Рустамова У.М., Дьячков К.А. СРАВНИТЕЛЬНЫЕ ИССЛЕДОВАНИЯ РАЗЛИЧНЫМИ МЕТОДАМИ ЛУЧЕВОЙ ДИАГНОСТИКИ КОЛЕННОГО СУСТАВА У ЖЕНЩИН МЕНОПАУЗАЛЬНОГО ВОЗРАСТА ПРИ ГОНАРТРОЗЕ // Международный журнал прикладных и фундаментальных исследований. 2016. № 2-3. С. 415-419;URL: https://applied-research.ru/ru/article/view?id=8494 (дата обращения: 14.05.2026).

