Ангиофиброма (АФ) – довольно редко встречающаяся доброкачественная опухоль. Растет крайне медленно, годами не вызывая субъективных ощущений. Она возникает в основном у лиц мужского пола в пубертатном периоде в носоглотке (ювенильная ангиофиброма). В других отделах органов головы и шеи наблюдаются в 0,05 % случаев [3, 4, 7].
Представляем клиническое наблюдение местно-распространенной АФ верхней челюсти. Больной К. 65 лет И.б. № С20366/д поступил в отделение «Опухолей головы и шеи» РНИОИ с д-зом: Рецидив ангиофибромы верхней челюсти. Два года тому назад был прооперирован по поводу данного заболевания. При первой госпитализации, опухолевым процессом была поражена верхняя челюсть с распространением в орбиту. Глазное яблоко было деформировано кровоточащей опухолью, зрение отсутствовало. Пункционная биопсия не выявила наличие атипических клеток. Из-за прогрессирующего роста опухоли верхней челюсти с распространением в орбиту и прорастанием в глазное яблоко был выставлен предоперационный клинический диагноз: рак левой половины верхней челюсти с распространением в орбиту.
Была произведена резекция верхней челюсти с экзентерацией содержимого орбиты. Гистопатологическое заключение № 84175-79/13 «ангиофиброма верхней челюсти, прорастающая парабульбарную клетчатку». Послеоперационный период проходил без осложнений. Был выписан домой в удовлетворительном состоянии.
В течение 1,5 лет, больной не обращался к врачам. Однако, из-за возникновения опухоли в полости прооперированной орбиты, больной обратился в РНИОИ. От предложенной госпитализации и операции больной отказался. Опухоль медленно, безболезненно прогрессировала в росте и, через 1,5 мес., заполнила орбиту. Больной вновь обратиться в РНИОИ с согласием на операцию.
При осмотре в момент поступления выявлялась асимметрия лица, за счет припухлости её левой половины и опухоли в орбите деформирующие веки. Опухоль безболезненная, плотная на ощупь, бело-розового цвета. При легком надавливании на опухоль выделялась сукровица.
По данным КТ опухолевым процессом поражена вся левая половина верхней челюсти, полость носа и орбита (рис. 1 и 2).
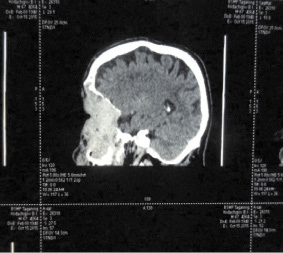
Рис. 1. КТ черепа. Рецидив опухоли верхней челюсти с распространением в полость носа и орбиту. Интракраниальный рост опухоли отсутствует
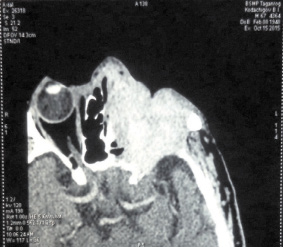
Рис. 2. КТ черепа. Орбита и полость носа поражены опухолью. Интракраниально опухоль не распространяется
Проконсультирован с нейрохирургом, который подтвердил отсутствие интракраниального распространения опухоли. Было решено удалить опухоль оперативным способом. Больной прооперирован. Операция осуществлена по Веберу-Фергюссону: производен разрез кожи, начиная от медиального конца брови до верхней губы, вдоль бокового ската носа с последующим окаймлением его крыла. После смещения рассеченных мягких тканей в стороны, последовательно резецированы лобный отросток верхней челюсти, носовой и слёзной кости.
Опухоль радикально удалена вместе с пораженной кожей (рис. 3). В процессе операции удалена разрушенная костная ткань. Обнажена, травмированная (перфорация 1,0×1,5 мм.) твердая мозговая оболочка размерами 4,5×5,0 см (рис. 4). передней черепной ямки. Возникла ликворея, ликвидированная посредством тампонады гемостатической губкой.
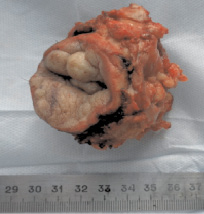
Рис. 3. Опухоль радикально удалена вместе с кожей
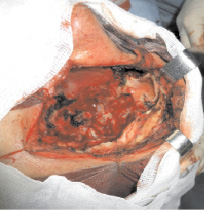
Рис. 4. Операционная рана после удаления левой половины верхней челюсти вместе с орбитой и левой половиной носа. Вскрыта лобная пазуха. Обнажена твердая мозговая оболочка передней черепной ямки
Операционная полость затампонирована салфетками с синтомициновой мазью. Патогистологическое заключение № 94988-989/15: агрессивный фиброматоз с выраженным воспалением и меснодесструирующим ростом.
Послеоперационный период на фоне антибиотиков протекал спокойно. Отмечалась умеренная ликворея, пропитывающая тампоны. Через 3 недели ликворея прекратилась. Костная ткань операционной полости покрылась грануляциями, местами отмечена эпителизация. Проведен консилиум – химиолучевая терапия не показаны. Выписан домой.
Находится под регулярным наблюдением более 6 мес. Рецидива нет. Операционная полость полностью эпителизировалась. Чувствует себя удовлетворительно. Жалоб не предъявляет (рис. 5).
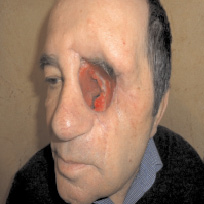
Рис. 5. Внешний вид больного. 6 мес. после операции. Ремиссия
Результаты исследования и их обсуждение
Ангиофиброма (синоним – гемангиофиброма) характеризуется сочетанием сосудистой и волокнистой соединительной тканей. Цвет и плотность ангиофибромы зависят от относительного соотношения между сосудистым и соединительно-тканым компонентами, образующими опухоль, и от преобладающих в составе соединительнотканных структур клеточных элементов. В зрелом возрасте чаще возникают после 40–50 лет, и выявляется с одинаковой частотой у мужчин и женщин. Локализуется преимущественно на коже, реже – на слизистых оболочках верхних дыхательных путей. Диагноз представляет определенные трудности и, в основном, (далеко не всегда правильно) устанавливается после гистологического исследования [9].
В данном случае представлена АФ верхней челюсти с распространением в орбиту с разрушением костной стенки с обнажением твердой мозговой оболочки. Диагноз в обоих случаях был гистологически подтвержден. Следует отметить, что мы, имея более чем 45-летний хирургический опыт, с данной ситуацией столкнулись впервые.
В данном случае, опухоль, обладая свойством экспансивной формы роста, разрушив кость и обнажив твердую мозговую оболочку, несомненно в последующем, распространилась бы интракраниально. Такие случаи представляют угрозу для жизни больного [1, 5, 6]. При этом, одним из осложнений является возможность инфицирования раны внутри черепа. К тому же, при травмировании твердой мозговой оболочки, утечка спинномозговой жидкости, может привести к тяжелым последствиям [10]. У нашего пациента настораживает факт быстрого (более 1-го года) и агрессивного рецидива. По данным [10], правда с оговоркой, основной причиной развития рецидивов, является продолжение роста опухоли, оставшейся в результате её неполного удаления. В то же время, по данным [10] полное удаление опухоли во многом зависит от дифференцированного применения адекватной операции с учетом степени распространения опухоли. Принцип операции при этом заключается в освобождение опухоли от питающих её кровеносных сосудов. В то же время, по данным тех же авторов, несмотря на применение различных операций, количество рецидивов опухоли в настоящее время остается высоким.
Представленное клиническое наблюдение позволяет думать, что данный случай можно трактовать как рецидив доброкачественной опухоли при клинике злокачественного характера. Наше мнение совпадает с данными литературы [8], в которой выделяются отдельные группы опухолей – потенциально-злокачественные (внешне они схожи с доброкачественными, но иногда могут давать метастазы) и местно-деструктирующие (имеют признаки злокачественных опухолей, но не метастазирующих). В данных случаях опухолевые клетки обладают агрессивным ростом с разрушением окружающих тканей. Приобретение клетками вышеуказанных свойств носит название опухолевой конверсии (трансформации).
У нашего больного отсутствовали метастазы, но агрессивность рецидива могла бы привести к летальным результатам характерным для злокачественной опухоли.
Анализ данных литературы по лечению АФ показывает отсутствие рациональной тактики их лечения. Объясняется это небольшим количеством литературных источников. Это не позволяет осуществить сравнительную оценку клинических наблюдений различных авторов, а также оценить достоинства той или иной тактики лечения и объема операции.
Время покажет и определит нашу дальнейшую тактику. Речь идет о возможном новым рецидиве. Как нам тогда поступить? Вероятно, следует изменить наше отношение к конкретной АФ как к доброкачественной опухоли и подключить консервативную терапию, желательно модифицированную. Мы обладаем опытом применения гипертермии для повышения лечебного эффекта химио-лучевой терапии рецидивных, химио-радиорезистентных нерезектабельных злокачественных опухолей верхней челюсти [2].
Следует думать, что обсуждение опыта клиницистов по лечению больных с ангиофибромами головы позволяет надеяться на разработку рациональной тактики их лечения, что обеспечит улучшение результатов лечения.
Заключение
Возникновение распространенного послеоперационного рецидива ангиофибромы верхней челюсти потребовало проведения повторной расширенной операции. Данная ситуация возникла из-за позднего обращения больного в специализированное отделение и недостаточного контроля за больным со стороны медиков. Радикальное проведение операции с постоянным контролем за состоянием локального и общего статуса, позволят, при первых признаках рецидива, осуществить адекватное своевременное лечение.
Библиографическая ссылка
Светицкий П.В. АНГИОФИБРОМА ВЕРХНЕЙ ЧЕЛЮСТИ // Международный журнал прикладных и фундаментальных исследований. 2016. № 2-3. С. 420-423;URL: https://applied-research.ru/ru/article/view?id=8495 (дата обращения: 14.05.2026).

