Введение
Сложность патогенетических процессов, лежащих в основе повреждений при шоке, требует комплексного медикаментозного вмешательства. Ни у кого не вызывает сомнения, что основным, ведущим фактором при травматическом шоке являются болевые и не болевые сверхсильные раздражения [1,5,8, 12-14].
Снижение или полное устранение болевого синдрома при травмах и заболеваниях на всех этапах оказания медицинской помощи – одна из важнейших задач медицины в целом и особенно неотложной медицины [2,6,10,11].
Названные аспекты определили актуальность исследования, его цель и задачи.
Цель исследования: оценить эффективность обезболивания у пострадавших в дорожно-транспортных происшествиях на догоспитальном и госпитальном этапах
Материалы и методы исследования
Клиническая характеристика больных с травмами
Клинические наблюдения проведены у 255 пострадавших при дорожно-транспортных происшествиях за период 2004–2008 гг. поступивших в КГБУЗ «Красноярская межрайонная клиническая больница скорой медицинской помощи имени Н.С. Карповича» (табл.). У больных проводилась оценка уровня сознания по шкале Глазго, некоторые показатели гемодинамики, дыхания.
Выше указанные показатели исследовались в динамике: на догоспитальном этапе, после проведенной терапии, в течение 1 суток нахождения в стационаре.
Контрольную группу составили 150 больных, получавших общепринятую терапию шока на догоспитальном и стационарном этапах.
Исследуемую группу составили 105 больных с применением разработанной терапии на догоспитальном этапе, включающую введение даларгина, ингибиторов синтеза простагландинов – кеторола (при травмах с умеренным болевым синдромом) или лорноксикам (при травмах с выраженным болевым синдромом). На стационарном этапе больные получали общепринятую терапию травматического шока.
Таблица
Клиническая характеристика контрольной и исследуемой групп (n=255)
|
Тяжесть состояния пострадавшего |
Контрольная группа |
Исследуемая группа |
Всего |
|
Без явлений шока |
42 |
28 |
70 |
|
Шок централизации |
92 |
65 |
157 |
|
Шок децентрализации |
16 |
12 |
28 |
|
Итого |
150 |
105 |
255 |
Средний возраст в контрольной группе составлял 32,3 ± 1,43 года, в исследуемой группе 33,0 ± 1,47 лет.
В контрольной группе мужчин было 85, женщин – 65. В исследуемой группе мужчины составили 62, женщины – 43. Таким образом, по полу, возрасту и тяжести состояния больных группы были сопоставимы.
Методика аналгезии у больных
на догоспитальном этапе
Для обезболивания на догоспитальном этапе, непосредственно на месте получения травмы внутримышечно вводятся ингибиторы синтеза простагландинов – кеторол (при травмах с умеренным болевым синдромом), что позволяет защитить периферические рецепторы и уменьшить травматическое перевозбуждение рецепторов и афферентов или лорноксикам со средством, действующим на сегментарном уровне – промедолом (при травмах с выраженным болевым синдромом) (рис. 1) [7,9]
Основное условие применения вышеуказанных препаратов – минимальные дозы, которые не вызывают нарушения сознания, дыхания и кровообращения.
Уровень сознания оценивался количественно (по шкале Глазго).
Изменения со стороны дыхания анализировали по ЧДД, SpO2, FiO2.
Для оценки состояния гемодинамики изучались следующие показатели: Систолическое АД, ЧСС, «Шоковый индекс» Альговера-Бурри определяли по формуле: ШИ = ЧСС/АДс
Потребность миокарда в кислороде определяли по формуле:
ПМО2 = ЧСС × АДс [4].
Центральное венозное давление определяли в верхней полой вене после катетеризации ее через подключичную вену.
Оценка проводилась на догоспитальном этапе, после проведенной терапии и в течение 1 суток нахождения в стационаре.
Переменные описывались среднеарифметическим значением (М), стандартной ошибкой среднего (m). При нормальном распределении переменных для оценки полученных результатов использовался t-критерий Стьюдента. Критический уровень значимости при проверке гипотез «p» принимался равным 0,05. При уровне p > 0,05 принималась нулевая гипотеза [3].
Результаты исследования
и их обсуждение
Исходно больные с травматическим шоком были заторможены, алло- и аутопсихически ориентированы, что свидетельствовало о нарушении компенсации функции ЦНС, вследствие возникающей гиповолемии, снижении системного АД, нарушений газообмена.
В контрольной и исследуемой группах исходная оценка по шкале Глазго составила 12,4 ± 0,18 и 12,5 ± 0,18 баллов. У пострадавших в контрольной группе оценка по шкале Глазго несколько улучшилась только к концу первых суток лечения (13,7 ± 0,15 p<0,001 по сравнению с нормой). Уровень сознания у пострадавших при ДТП в группе с применением разработанной аналгезии улучшался быстрее так через 2 часов после начала оказания помощи он оценивался в 13,5 ± 0,09 баллов (p<0,001), а через 24 часа 14,1 ± 0,07 баллов (p<0,001).
У больных в обеих группах исходно отмечались явления дыхательной недостаточности, что проявлялось в увеличении ЧДД (в контроле на 23,8%, в исследуемой – на 23,2%, сравнительно с нормой) и снижении SpO2 (в контроле до 91,9 ± 0,18%, в исследуемой – 91,8 ± 0,22%). В группе с применением разработанной терапии отмечалась тенденция к увеличению сатурации (96,6 ± 0,18 – 97,7 ± 0,18 p<0,001), по сравнению с контролем (95,1 ± 0,09 – 97,3 ± 0,26% p<0,001). В исследуемой группе отмечалось снижение показателей FiO2 c 0,46 ± 0,01 до 0,33 ± 0,01, что, объяснялось улучшением насыщения крови кислородом и меньшей потребности в повышенных концентрациях кислорода в подаваемой смеси. При этом ЧДД в контрольной группе оставалась на всех этапах наблюдения выше нормы, тогда как в исследуемой группе отмечена тенденция к уменьшению ЧДД.
Косвенным показателей возникающей гиповолемии служили сниженные показатели ЦВД. Так, исходные значения ЦВД в контроле были снижены на 88,3%, в исследуемой группе на 88%. Применение разработанной терапии на догоспитальном этапе позволило достоверно увеличить показатели ЦВД после терапии на 19,1% и через 6 часов – на 17,4%, сравнительно с контролем.
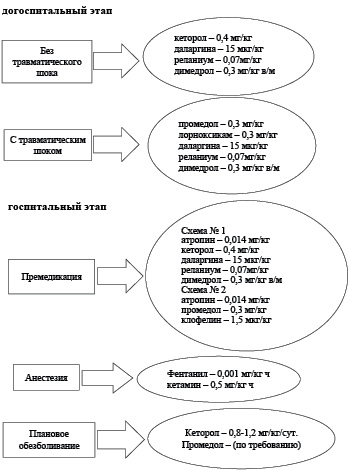
Рис. 1. Схема лечения болевого синдрома на этапах медицинской помощи
у пострадавших в дорожно-транспортных происшествиях
У больных обеих групп исходно кожные покровы были бледные с цианозом, СБП около 3 сек, влажные, холодные, что косвенно указывало на возникающие нарушения микроциркуляции у данной категории больных. Применение разработанной терапии позволяло сразу же после терапии улучшать состояние кожных покровов, тогда как в контрольной группе данный показатель приходил к норме через 6 часов.
Применение разработанной терапии позволило уменьшить тахикардию на всех этапах наблюдения, по сравнению с контрольной группой, а также достоверно увеличить АДс на 17,1% после терапии.
Это подтверждалось достоверным уменьшением шокового индекса в исследуемой группе после терапии на 20,8% и на дальнейших этапах наблюдения, по сравнению с контролем. В группе с применением разработанной терапии отмечалось увеличение потребности миокарда в кислороде после терапии на 8,1%, по сравнению с контрольной группой, что объяснялось увеличением АДс в данной группе и могло рассматриваться как положительный факт. Применение разработанной методики способствовало достоверно уменьшить количество возникающих осложнений с 39+0,04% в контрольной группе до 20+0,04% в исследуемой группе, сократить сроки пребывания больных в стационаре в среднем на 7+0,5 койко-дней и снизить общую летальность с 13+0,03% в контроле до 3,6+0,02% в исследуемой группе.
Выводы
1. Применение общепринятой терапии на догоспитальном этапе не всегда приводило к стабилизации состояния больных, о чем свидетельствовали увеличенные показатели ЧСС, шокового индекса, сниженные показатели АДс, ЦВД и ПМО2. Все это требовало оптимизации интенсивной терапии травматического шока на догоспитальном этапе.
2. Комплексная схема обезболивания на догоспитальном и госпитальном этапах не оказывала отрицательного воздействия на состояние больных, о чем свидетельствовали показатели ЦНС, некоторые показатели кровообращения, и дыхания. Напротив, способствовало улучшению изучаемых показателей. Применение разработанной методики позволяет достоверно уменьшить количество возникающих осложнений с 39+0,04% в контрольной группе до 20 ± 0,04% в исследуемой группе, сократить сроки пребывания больных в стационаре в среднем на 7 ± 0,5 койко-дней и снизить общую летальность с 13 ± 0,03% в контроле до 3,6 ± 0,02% в исследуемой группе.
Библиографическая ссылка
Попова М.А., Ростовцев С.И., Любченко А.А., Попов А.А., Попова Е.А., Зайнулин С.Ф., Рахманов Р.М., Попова Ек.А. НЕПРЕРЫВНАЯ АНАЛГЕЗИЯ У ПОСТРАДАВШИХ В ДОРОЖНО ТРАНСПОРТНЫХ ПРОИСШЕСТВИЯХ НА ДОГОСПИТАЛЬНОМ И ГОСПИТАЛЬНОМ ЭТАПАХ // Международный журнал прикладных и фундаментальных исследований. 2015. № 2-2. С. 242-245;URL: https://applied-research.ru/ru/article/view?id=6443 (дата обращения: 15.03.2026).

